病理学理论指导:去分化脂肪肉瘤
去分化脂肪肉瘤11例临床病理分析

临床与实验病理学杂志 J Clin Exp Pathol 2018 Junꎻ34(6)
网络出版时间:2018 - 6 - 27 14:14 网络出版地址:http: / / kns. cnki. net / kcms / detail / 34. 1073. R. 20180627. 1413. 024. html
去分化脂肪肉瘤 11 例临床病理分析
谢 晶ꎬ王志华ꎬ丁 敏ꎬ王晓秋ꎬ顾 萍
摘要:目的 探讨去分化脂肪肉瘤( dedifferentiated liposarco ̄ maꎬ DDLPS) 的临床病理学特征ꎮ 方法 采用 HE 染色和免 疫组化法对 11 例 DDLPS 进行临床病理分析并复习相关文 献ꎮ 结果 11 例 DDLPS 均由非典型脂肪瘤样肿瘤 / 高分化 脂肪肉瘤( atypical lipomatous tumor / well ̄differentiated liposar ̄ comaꎬ ALT / WDLPS) 和非脂肪源性肉瘤的去分化成分构成ꎬ 其中 2 例伴脂肪源性肉瘤的去分化成分ꎬ形态分别类似于多 形性脂肪肉瘤( pleomorphic liposarcomaꎬ PLPS) 和黏液样脂 肪肉瘤( myxoid liposarcomaꎬ MLPS) ꎮ ALT / WDLPS 可出现三 种亚型形态ꎮ 去分化成分形态多样ꎮ 2 例因鉴别诊断需要 联合应用 MDM2、CDK4、p16 免疫组化标记ꎬ出现特征性阳 性ꎮ 结论 DDLPS 由分化性和去分化成分构成ꎬ病理形态 范围广ꎬ当去分化成分占优或出现脂肪源性去分化成分时易 误诊ꎬ必要时需联合 MDM2、CDK4 和 p16 免疫组化标记以鉴 别多形性未分化肉瘤、PLPS 等ꎮ 关键词:脂肪肉瘤ꎻ去分化ꎻ免疫组织化学ꎻ鉴别诊断 中图分类号:R 738������ 6 文献标志码:A 文章编号:1001 - 7399(2018)06 - 0682 - 04 doi:10. 13315 / j. cnki. cjcep. 2018. 06. 024
脂肪瘤病理报告

脂肪瘤病理报告是一种对患者身体状况进行诊断和评估的重要工具。
通过对脂肪瘤样本的观察和分析,病理医生可以确定肿瘤的性质和发展趋势,为患者的治疗方案提供重要参考。
下面就来详细解读一份典型的。
的第一部分通常是关于病理检查的基本信息。
首先是病例编号,用以识别每个独立的患者个案。
接下来是患者的一般信息,包括年龄、性别、临床症状等。
这些信息有助于病理医生对肿瘤进行更精准的评估。
第二部分是关于样本采集和处理的描述。
会详细描述样本的来源,例如手术切除的肿瘤组织、穿刺活检的细胞样本等。
与此同时,报告还会提到样本的处理过程,例如固定、切片和染色等。
这些步骤对于后续的病理学分析非常重要,可以确保结果的准确性。
接下来是对脂肪瘤组织进行显微镜观察的结果与描述。
病理医生会对组织的形态、结构和细胞特征进行详细描述,例如组织的细胞密度、包涵物的类型和数量等。
通过这些观察,病理医生可以确定该组织是否为脂肪瘤,以及其所属的亚型。
脂肪瘤的病理学亚型有很多,其中最常见的是良性脂肪肿瘤和恶性脂肪肿瘤。
在中,病理医生通常会对其进行鉴别诊断。
良性脂肪瘤的组织结构正常,细胞排列整齐,包涵物为成熟的脂肪细胞。
而恶性脂肪肿瘤则具有不正常的细胞排列和增生,可能伴有异型细胞和核分裂等异常现象。
此外,还会对肿瘤的分级进行评估。
分级主要是根据肿瘤的细胞异型性、增生活跃程度和核分裂等指标进行划分。
较低的分级意味着肿瘤的恶性程度较低,更为良性;而较高的分级则表示肿瘤的恶性程度较高,潜在的危险性更大。
这些信息对临床医生而言非常重要,能够决定患者后续的治疗和预后。
最后,会总结以上观察结果,并提供病理诊断和建议。
报告会明确指出该组织为脂肪瘤,同时提供有关肿瘤性质、亚型和分级的信息。
根据这些结果,临床医生可以制定针对患者的个性化治疗方案,提供更精准有效的治疗手段,并做出更准确的预后评估。
总之,为医疗团队提供了重要的诊断和病理学信息。
通过对组织的显微镜观察和分析,病理医生能够对脂肪瘤的性质、亚型和分级进行准确判断。
去分化脂肪肉瘤的病理学研究进展

肉瘤的的概念、发病情况、细胞和分子遗传学特征、病理学特
征以及病理诊断与鉴别诊断方面的新进展作了综合介绍,有
助于提高对去分化脂肪肉瘤的认识及病理诊断水平。
关键词:软组织肿瘤;去分化脂肪肉瘤;鉴别诊断
中图分类号:R 738.6
文献标识码:A
文章编号:100l一7399(2010)01—0097—04
脂肪肉瘤(1iposareoma)是最常见的恶性软组织肿瘤,其 形态学范围宽广,这反映了肿瘤分化程度及生物学行为的差 异。目前已公认,根据组织学形态及临床生物学行为,可将 脂肪肉瘤分为3类:(1)低度恶性肿瘤(10w-grade tumours), 包括高分化脂肪肉瘤(well-differentiated liposarcoma, WDLS)、不典型脂肪瘤性肿瘤(Atypical lipomatous tumor, ALT)和黏液样脂肪肉瘤;(2)中度恶性肿瘤(intermediate grade turnouts),包括低度恶性去分化脂肪肉瘤(dedifferenti- ated liposarcoma,DDLS)、富于细胞性不典型脂肪瘤性肿瘤
腹膜后去分化脂肪肉瘤的CT特征

发 伴高 分化脂 肪 肉瘤 1 例; C T平 扫均 表现 为软 组织 肿 块 中存 在 明确脂 肪成 分 , 二 者 分界 清楚 , 脂 肪 含量 不 一 , 但
均 较少 且位 于肿块 周 边 区域 。 增 强 扫描 肿瘤 实质 成分 动脉期 呈轻 至 中度强 化 , 静脉 期呈 渐进 性强 化 。 其中 1 例 于 术 后 7个 月复 发 , 再 次手 术后 1 . 5个 月再 次 复 发 , 1例于 术后 2个月 复 发 , 1 例 术 后 1个 月 随访 未见 复 发 。 结 论 腹 膜后 去分 化脂 肪 肉瘤 的 C T特 征有 助于 活体诊 断 和临 床治疗 方 案 的选 择 。 f 关键 词】脂肪 肉瘤 ; 去 分化 ; 体 层摄 影术 ; x 线计 算机
M e t h o ds Co mp a r i n g wi t h p a t h o l o g y ,t h e C T f e a t u r e s o f 3 c a s e s wi t h s u r g e r y a n d p a t h 0 1 o g i c a l l y p r o v e d r e t r o p e r i t o n e a l d e d i f f e r e n t i a t e d l i p o s a r c o ma we r e r e t r o s p e c t i v e l y a n a l y z e d . Re s u l t s Amo n g t h e 3 c a s e s o f d e d i f f e r e n t i a t i o n l i p o s a r c o ma a t f e r p e it r o n e a l ,t h e r e we r e 2 e a s e s o f s i n g l e l e s i o n s a n d 1 c a s e o f mu l t i p l e l e s i o n s d e d i f f e r e n t i a t i o n l i p o s a r c o ma wi t h we l l d i f f e r e n t i a t e d l i p o s a r c o ma .C T p l a i n s c a n wa s c h a r a c t e r i z e d b y d i s t i n c t f a t c o mp o n e n t i n s o t f t i s s u e ,b o u n d a y r c l e a r l y ,b u t wi t h v a i r e s f a t c o n t e n t , l o c a t e d i n t h e l u mp o f t h e p e i r p h e r a l a r e a s . T h e s o t f t i s s u e s we r e mi l d a n d mo d e r a t e e n h a n c e d i n a r t e r i a l e n h a n c e me n t ,g r a d u a l a g g r a n d i z e me n t i n v e n o u s p h a s e .1 c a s e wi t h r e e u r r e n e e a t f e r 7 mo n t h s a n d
去分化脂肪肉瘤的病理学研究进展

中 图 分 类 号 : 3 . R 7 86 文 献标 识 码 : A 文 章 编 号 :0 1 7 9 (0 0 0 —09 0 10 — 3复 发 , 0 L 即复发瘤发生去 分化 ( 复发性
脂 肪 肉 瘤 (ioa o a 是 最 常 见 的 恶 性 软 组 织 肿 瘤 , 1 sr m ) p c 其 形 态 学 范 围 宽 广 , 反 映 了肿 瘤 分 化 程 度及 生 物 学 行 为 的差 这 异 。 目前 已公 认 , 据 组 织 学 形 态 及 临 床 生 物 学 行 为 , 将 根 可
DL D S是 新 生 的 , 原 发 瘤 随 着 病 程 的 延 长 而 发 生 去 分 化 即 ( 发 性 肿 瘤 ) 称 新 生 性 去 分 化 ( env e ieett n ; 原 , d ooddf r i i ) n ao
征以及病理诊断与鉴别诊断方 面的新进展作 了综 合介绍 , 有 助于提高对去分化脂肪 肉瘤 的认识及病理诊 断水平 。
摘要: 脂肪 肉瘤是最常 见的恶性 软组织肿 瘤 , 其形 态学 范 围
宽 广 , 分 为 多 种 组 织 学 亚 型 , 中 在 形 态 学 和 生 物 学 上 最 可 其
的非脂肪源性 肉瘤 , 低级别的非脂 肪源性成分 约 占 1%E 。 0 2 ]
令人迷惑 的是去分化脂肪 肉瘤 , 它们在形态学上 与多种不 同 的肿瘤极为相似 , 常造成病理诊断 困难 。该文对去分 化脂 肪
隔 ' 、 ] 肝 、 肠 系 膜 、 肠 系 膜 肺 、 小 结 和 腹 膜
A ) 和黏液 样 脂 肪 肉瘤 ; 2 中 度 恶 性 肿 瘤 (nem da () it eit r e
高分化及去分化脂肪肉瘤MDM2的检测及其临床意义

·论 著·高分化及去分化脂肪肉瘤MDM2的检测及其临床意义邹 珏,范钦和,蔡 勇,宋国新(南京医科大学第一附属医院病理科,南京 210029)[摘要] 目的 研究高分化及去分化脂肪肉瘤石蜡包埋组织中M DM2基因和蛋白表达的可行性及临床意义。
方法 收集17例高分化及去分化脂肪肉瘤,对照组肿瘤标本18倒,均为甲醛固定石蜡包埋组织,M DM2基因检测用反转录聚合酶链反应(RT2PCR)法,以看家基因β2actin为内参照。
蛋白检测用免疫组化EnVision二步法。
结果 用RT2PCR法检测的10例高分化及去分化脂肪肉瘤均有M DM2基因表达,而对照组肿瘤标本只检测到β2actin基因,未检测到M DM2基因。
17例高分化及去分化脂肪肉瘤M DM2蛋白表达率显著高于18例对照组肿瘤标本(P<0105)。
结论 在高分化和去分化脂肪肉瘤石蜡包埋组织中,RT2PCR法检测M DM2基因和免疫组化法检测M DM2蛋白可行,且两者结果对其诊断和鉴别诊断有意义。
[关键词] 脂肪肉瘤; M DM2; 反转录聚合酶链反应; 免疫组化; 鉴别诊断[中图分类号] R73816 [文献标识码] A [文章编号]1007-8096(2007)03-0168-04Detection of MDM2gene and protein in w ell2differentiated and dedifferentiated liposarcom a and its clinical significanceZH OU Jue,FAN Qin2he,C AI Y onɡ,et al.(Department of Pathology,the First A ffiliated H ospital,NɑnjinɡMedical University,Nɑnjinɡ210029,China)Abstract: Objective T o assess the feasibility and significance of detecting M DM2gene and protein in paraffin2embedded tissues of well2differentiated liposarcoma(W D LPS)and dedifferentiated liposarcoma(DD LPS). Methods Seventeen formalin2 fixed and paraffin2embedded(FFPE)samples of W D LPSΠDD LPS were retrieved from archives and consultation materials,together with eighteen cases of controlled tum or.M DM2gene were detected by reverse transcription polymerase chain reaction(RT2PCR) and home2keeping geneβ2actin was used to detect the quality of mRNA.The proteins were detected by immunohischemistry of EnVision method. R esults T en W D LPSΠDD LPS samples were detected by RT2PCR and M DM2gene expression was detected in all the tum ors,as comparied withβ2actin mRNA.The positive rate of M DM2protein expressed in seventeen W D LPSΠDD LPS was significantly higher than that of eighteen controlled tum ors(P<0105). Conclusions RT2PCR for the detection of M DM2gene and immunohistochemistry for M DM2protein are feasible methods in FFPE tissues of W D LPSΠDD LPS.The results are meaning ful in diagnosis and differential diagnosis of the tum ors.K ey w ords:Liposarcoma;M DM2;RT2PCR;Immunohistochemistry;Differential diagnosis 脂肪肉瘤根据其分子学特点可分为三大类:高分化脂肪肉瘤(well2differentiated liposarcoma, W D LPS)Π去分化脂肪肉瘤(dedifferentiated liposarcoma,DD LPS)、黏液Π圆细胞脂肪肉瘤和多形性脂肪肉瘤。
脂肪肉瘤的超声表现和病理分析

・短篇论著・脂肪肉瘤的超声表现和病理分析谢勤 万泽铭 罗燕娜 黄宏 陈文志 李亚发 徐景仁 赵丽花 周玉DOI:10畅3877/cma.j.issn.1674唱0785.2013.06.129作者单位:524002 广东湛江,广东省农垦中心医院超声科通讯作者:谢勤,Email:zjxqno1@sina.com 【摘要】 目的 探讨不同组织亚型的脂肪肉瘤的超声表现,并与病理结果做对照分析。
方法 回顾性分析27例经手术或穿刺病理证实的脂肪肉瘤的二维超声图像及彩色多普勒检查,并与病理结果做对照分析。
结果 27例脂肪肉瘤中,分化好17例,黏液样5例,去分化3例,多形性1例,混合型1例。
分化好脂肪肉瘤的超声表现为巨大的混合性回声包块,其内绝大部分为光点细密的强回声,这与其含有大量成熟脂肪细胞有关。
黏液样脂肪肉瘤因含有较多的黏液样基质,其超声表现为肿块内部以低至无回声为主,光点分布欠均匀。
去分化脂肪肉瘤的超声表现为混杂回声包块,其内各种回声之间的分界较清楚。
多形性脂肪肉瘤的超声表现为其内以中低回声为主的实质性肿块,并可见散在分布的边界清楚的稍强回声团块及不规则的液性暗区。
混合型脂肪肉瘤的超声表现为光点分布高度不均匀的混合性回声肿块。
结论 不同组织亚型的脂肪肉瘤在超声图像上的不同,与其内所含的主要组织学成分有关。
通过对其超声图像特点的分析,以增强此病在术前的诊断与鉴别诊断。
【关键词】 脂肪肉瘤; 超声检查; 病理学 脂肪肉瘤是成人软组织肿瘤中较常见肿瘤之一,占恶性软组织肿瘤的16%~18%[1],其来源于血管周围、体腔下及肌间间隙的未分化间叶细胞,由成脂肪细胞到成熟脂肪细胞不同分化阶段的细胞构成。
较少数可能为脂肪瘤恶变而来。
脂肪肉瘤多发生于下肢,特别是大腿、臀部和腘窝,其次是腹膜后、小腿、肩部和上臂[2],还可见于大网膜、胸壁、乳房、纵隔。
2002年版的WHO软组织肿瘤组织学分类将脂肪肉瘤分为分化好、去分化、黏液样、圆形细胞、多形性、混合型。
病理学理论指导:脂肪瘤

脂肪瘤是由成熟白色脂肪细胞组成的良性肿瘤,是成人中最常见的软组织间叶性肿瘤。
ICD-O编码 8850/0流行病学普通脂肪瘤发生于很宽的年龄范围,但在40-60岁之间最常见,常见于较胖的病人[601].儿童脂肪瘤较少见。
大约5%的病人有多发性脂肪瘤。
累及部位普通脂肪瘤可以发生于皮下组织(表浅脂肪瘤)或深部软组织(深部脂肪瘤),甚至可以发生在骨表面(皮质旁脂肪瘤,parosteal lipoma)。
深部脂肪瘤可以发生于骨骼肌纤维之内或之间,分别称为肌内脂肪瘤(intramuscular lipoma)和肌间脂肪瘤(intermuscular lipoma)。
肌内脂肪瘤发生于中老年,可以累及躯干、头颈和上下肢的骨骼肌。
肌间脂肪瘤最常发生于前腹壁的肌肉之间,与肌内脂肪瘤的发病年龄相似。
所谓的树脂状脂肪瘤(lipoma arborescens)(绒毛状脂肪瘤样滑膜增生)的特征是脂肪浸润滑膜下结缔组织,可能是反应性增生。
临床特征脂肪瘤通常是无痛性软组织包块,较大时压迫周围神经可能会引起疼痛。
表浅脂肪瘤(<5cm)一般没有深部脂肪瘤大(>5cm)。
树脂状脂肪瘤常见于成人,症状是受累关节逐渐肿胀。
影像学显示脂肪瘤是同质性软组织包块,与皮下组织密度相同,经证实是脂肪浸润。
可以见到细纤维条索,但没有在非典型脂肪瘤中多见。
肌内脂肪瘤界限比较清楚,而树脂状脂肪瘤弥漫浸润滑膜。
病原学未知,脂肪瘤在较胖的人中多见。
大体检查大体上脂肪瘤边界清楚,切面黄色油脂样。
不同类型之间外观基本相同。
在骨脂肪瘤中(osteolipoma)可见到骨质,软骨脂肪瘤(chondrolipoma)中可见到灰色反光结节。
肌内脂肪瘤和肌间脂肪瘤除有肌肉附着在肿瘤表面外没有其他特殊外观。
在树脂状脂肪瘤中,全部滑膜呈结节状或乳头状外观,切面黄色。
组织病理学普通脂肪瘤由成熟脂肪小叶组成。
肿瘤细胞与周围脂肪组织基本相同,在大小和形状上有轻微差别。
腹膜后伴有异源性分化的去分化脂肪肉瘤病例分析及文献复习

[ 摘要 ] 目的 探讨腹 膜后 伴有异源性横纹肌 肉瘤和神经 内分泌分化 的去分化脂肪 肉瘤分 子遗传学特 征、 临床病理特点 、 诊断和鉴别诊断 。方 法 回顾性 分析 1 例伴 有异源性横纹肌 肉瘤和神经 内分泌分 化的去 分化脂肪 肉瘤临床病理过程 、 免 疫组 织化学 、 组织形态 学特点 、 诊断, 并结合 文献复习 。结果 光镜下 肿瘤 由 两种不同分化成分和形态结构组成 , 分化成分为分化 良好的脂肪瘤样 脂肪 肉瘤及炎症性 、 黄色 肉芽肿性成分 ; 去分化成分为高度恶性的多形性未分化 肉瘤及低度 恶性的侵袭性纤维瘤 病和黏液纤维 肉瘤样成 分。去分化 成分 中可见异源性横纹 肌 肉瘤及 神 经 内分 泌 分化 。免 疫组 化 : V i me n t (+) ; C D 6 8(+) ; C D K 4 (+) ; F L i - 1
a n d d i fe r e n i t a l d i a g n o s i s o f r e t r o p e r i t o n e a l d e d i f e r e n t i a t e d l i p o s a r c o ma w i t h h e t e r o g e n e o u s r h a b d o my o s a r c o ma a n d
(+) ; My O D 1 (+) ; My o g e n i n (+) ; N S E(+) ; C D 5 6 (+) ; C g A(+ /一) ; S y n (+ /一) ; B c l - 2 (+) ; S - 1 0 0 (+ /
脂肪肉瘤一例CT表现干货分享
鉴别诊断
脂肪瘤:脂肪瘤在病理学上难与分化良好的脂肪肉瘤鉴别, 但脂肪瘤较少发生于腹膜后。脂肪瘤常有明显的包膜,并可 见纤细、均匀的间隔
其它含脂肿瘤包括血管平滑肌脂肪瘤、畸胎瘤等。畸胎瘤来 源于多个胚层,常常成分复杂,除含脂肪外还可含有骨骼、 牙齿、腺体、毛发或钙化,而脂肪瘤样脂肪肉瘤成分较单纯, 与之鉴别起来不是很困难
•29
鉴别诊断 脂肪肉瘤中老年男性多见,而 AML多见于中年女性。脂肪 肉瘤是恶性肿瘤,一般边缘模糊,对周围结构有侵犯,沿各 间隙侵袭性生长是其特点,症状明显;而 AML为良性肿瘤, 边缘清晰,致周围组织受压推移 脂肪肉瘤强化程度不如 AML明显,且出血少见;AML异常 血管缺乏弹力内膜、扭曲扩张,易合并出血
•17
脂肪瘤样脂肪肉瘤(LLS)
大体病理上肿瘤呈分叶状,可有假包膜,切面黄色,质软。 镜下瘤细胞分化好,绝大部分由分化近乎成熟的脂肪细胞组 成
CT见肿瘤内大部分成分呈脂肪密度,边界清楚,瘤内可见 云絮状、条纹状边缘模糊的略高密度影及粗细不一间隔 , 增强扫描有强化
CT图像上,分隔及不均质是其特点,CT所示的云絮状、条 纹状略高密度影及分隔与脂肪母细胞、梭形细胞、胶原和纤 维组织等成分有关
脂肪肉瘤起源于原始间充质细胞并向脂肪细胞分化而形成, 所以脂肪肉瘤可发生于原先没有成熟脂肪组织存在的部位, 尤其好发于深部的软组织,最常见于大腿和腹膜后
脂肪肉瘤约占软组织肿瘤的16%~18%,发病率仅次于恶性纤 维组织细胞瘤
腹膜后原发肿瘤75%为恶性,脂肪肉瘤占其中的33%,在腹膜 后肿瘤中居第一位
增强扫描内容物可见网状、片状、岛状延迟强化,Kim等认为这种强化 表现是由肿瘤间质及纤维组织成分强化所致
•20
Discussion
去分化脂肪肉瘤潜在核心基因的生物信息学预测及分析

网络出版时间:2021-1-1915:30 网络出版地址:https://kns.cnki.net/kcms/detail/34.1073.R.20210119.1059.004.html·论 著·去分化脂肪肉瘤潜在核心基因的生物信息学预测及分析胡美娟1,2,周燕燕2,彭 冉1,邱 琰1,周永杰2,杨李波2,包 骥2,步 宏1,2摘要:目的 探讨去分化脂肪肉瘤的潜在核心基因在其恶性生物学行为中的作用。
方法 获取基因表达数据库(geneexpres sionomnibus,GEO)数据库中GSE21122和GSE52390的芯片数据,通过GEO2R筛选差异表达基因,对差异表达基因进行GO功能、KEGG通路富集分析和蛋白互作分析,并用Cytoscape筛选潜在核心基因。
结果 筛选出68个差异表达基因(矫正后P<0 05,|LogFC|≥2),10个基因表达上调,58个基因表达下调;GO功能富集分析表明,差异表达基因主要参与的生物过程包括代谢和能量通路;KEGG通路富集分析表明,差异表达基因主要参与脂肪细胞因子信号通路、AMPK信号通路、PPAR信号通路和调控脂肪分解信号通路;蛋白互作分析表明,筛选的10个潜在核心基因为LEP、ADIPOQ、SCD、PLIN1、LPL、CAV1、PNPLA2、LIPE、CEBPA和CIDEA。
结论 潜在核心基因表达下调在去分化脂肪肉瘤的恶性生物学行为中发挥重要作用,为分析去分化脂肪肉瘤的分子机制和治疗靶点奠定基础。
关键词:软组织肿瘤;去分化脂肪肉瘤;差异表达基因;生物信息学;信号通路中图分类号:R738 6 文献标志码:A 文章编号:1001-7399(2021)01-0008-05doi:10.13315/j.cnki.cjcep.2021.01.004接受日期:2020-11-29基金项目:国家重点研发计划(2017YFC0113908)、四川大学华西医院临床研究孵化项目(2020HXFH029)作者单位:四川大学华西医院1病理科、2病理研究室,成都 610041作者简介:胡美娟,女,硕士研究生。
9例去分化脂肪肉瘤临床病理分析

□ 病例报道/Medical Report现代医学与健康研究2019年第3卷第11期·116·9例去分化脂肪肉瘤临床病理分析郭江红,白玮,李亚玲(山西省肿瘤医院,山西 太原 030000)摘要:目的 探讨去分化脂肪肉瘤(DDLPS)的临床病理学特征。
方法 采用HE 染色和荧光原位杂交(FISH)法对9例DDLPS 进行临床病理分析。
结果 9例DDLPS 均可见梭形细胞编织状排列,细胞核有异型性,部分可见脂肪母细胞及瘤巨细胞,部分伴有高分化脂肪肉瘤成分,部分可见黏液变性,形态类似于黏液脂肪肉瘤,9例FISH 法检测MDM2基因均出现扩增。
结论 DDLPS 常由高分化性和去分化性成分构成,病理形态多变,需与黏液脂肪肉瘤等相区别,用FISH 法检测DDLPS 中MDM2基因阳性率高,可作为DDLPS 的精准辅助诊断指标。
关键词:脂肪肉瘤;去分化;MDM2基因 中图分类号:R738.6 文献标志码:A 文章编号:2096-3718.2019.11.0116.02作者简介:郭江红,硕士研究生,主治医师,研究方向:分子病理。
E-mail:2805683576@脂肪肉瘤(LPS)是成人最常见的软组织肿瘤之一,约占软组织肉瘤的20%。
根据其细胞和分子生物学特征,可分为三大类:高分化/去分化型(WDLPS/ DDLPS)、黏液/圆细胞型(MLPS)和多形性脂肪肉瘤(PLPS)。
但它们的组织学特征不明显,尤其是高分化脂肪肉瘤与良性脂肪源性肿瘤、去分化脂肪肉瘤与恶性梭形/多形未分化肿瘤的鉴别,即使对有经验的高年资病理医师也是极为困难的。
本文从组织形态、免疫表型和基因表达等方面对9例去分化脂肪肉瘤进行分析。
1 资料与方法1.1 一般资料选取山西省肿瘤医院2018年7月至2019年4月收治的9例去分化脂肪肉瘤患者为研究对象。
其中男性患者7例,女性患者2例;年龄48~72岁,中位年龄67岁;肿瘤累及部位分别为腹膜后8例(其中4例累及肠管),肾脏1例;原发性7例,复发性2例。
脂肪肉瘤病理报告

脂肪肉瘤病理报告1. 背景介绍脂肪肉瘤是一种罕见的恶性肿瘤,主要起源于脂肪组织。
它通常发生在中年和老年人,并且更常见于肢体、腹腔和口腔等部位。
脂肪肉瘤的诊断需要依靠病理报告,下面将详细介绍脂肪肉瘤的病理报告编写步骤。
2. 病理报告格式脂肪肉瘤的病理报告通常按照以下格式进行编写: - 病例信息:包括患者的个人信息、病例编号等。
- 标本来源:描述病理标本的来源部位、形态特征等。
- 组织检查:描述病理标本的组织学特征、肿瘤大小等。
- 组织学类型:根据细胞学特征、组织结构等进行分类。
- 免疫组织化学染色:描述对特定抗体的染色结果,以确定肿瘤类型。
- 其他特殊检查:如基因突变检测、核酸杂交等。
- 诊断:根据上述结果进行综合判断,给出最终的诊断结果。
3. 病例信息和标本来源首先,在病理报告中记录患者的个人信息,包括姓名、年龄、性别等。
此外,还需要标明病例的编号和检验日期等。
接下来,详细描述病理标本的来源,如部位、外观等。
4. 组织检查在本部分,需要对病理标本的组织学特征进行详细描述。
包括标本的大小、颜色、质地等。
同时,还需要描述组织切片的结果,如组织结构、细胞形态等。
脂肪肉瘤的组织学特征通常包括细胞异型性、核分裂像增多等。
5. 组织学类型根据病理切片的细胞学特征和组织结构,对脂肪肉瘤进行分类。
常见的分类包括: - 脂肪样肉瘤:肿瘤细胞呈现明显的脂肪样变性。
- 不成熟脂肪肉瘤:肿瘤细胞呈现脂肪样和非脂肪样两种特征。
- 纯非脂肪性肉瘤:肿瘤细胞完全不具备脂肪样特征。
6. 免疫组织化学染色免疫组织化学染色是一种常用的病理学检测方法,可以帮助确定肿瘤类型。
对于脂肪肉瘤的病理报告,可以进行以下染色: - S-100:阳性反应表明肿瘤细胞具有神经鞘脂质来源。
- CD34:阳性反应表明肿瘤细胞可能具有血管内皮细胞来源。
- Desmin:阴性反应表明肿瘤细胞不具备肌肉来源。
7. 其他特殊检查某些情况下,可能需要进行其他特殊检查来进一步确定脂肪肉瘤的诊断。
去分化脂肪肉瘤

去分化脂肪肉瘤定义恶性脂肪组织肿瘤,主要指非典型脂肪瘤样肿瘤/高分化脂肪肉瘤在原发或复发部位向各种组织学级别的非脂肪源性肉瘤转化的情况,通常直径至少是几个厘米。
ICD-O编码 8858/3 流行病学去分化发生于10%的各种亚型高分化脂肪肉瘤(WD),深部组织中的病变(尤其是腹膜后)去分化率明显高于四肢的病变。
这种情况的发生可能是随时间延长而逐渐增多。
去分化脂肪肉瘤发生的人群与WD脂肪肉瘤相同(见35页)。
本病发病没有性别倾向,大约90%的去分化脂肪肉瘤是从头发生,10%的病例发生于复发部位[678, 2242]. 累及部位腹膜后是最常见的部位,与四肢软组织的病例之比超过3:1.其它部位包括精索,头颈和躯干更少见。
发生于皮下组织的非常罕见。
临床特征去分化脂肪肉瘤通常是大的无痛性包块,可以是偶然发现(尤其是腹膜后)。
在四肢长期存在的肿物最近体积增大通常提示去分化。
放射影像检查显示脂肪组织和实性非脂肪组织共存,在腹膜后可能是不连续的病灶。
大体检查去分化脂肪肉瘤通常是较大的多结节状黄色包块,包含稀疏的实性灰褐色非脂肪瘤(去分化)区域。
去分化区域经常有坏死。
脂肪瘤区域与去分化区域逐渐移行。
组织病理学去分化脂肪肉瘤的组织学标志是具有ALT/WD脂肪肉瘤向非脂肪性肉瘤的转化的表现,这些非脂肪性肉瘤成分在大部分病例中是高度恶性的。
去分化的成分多少不一但用肉眼可以辨认。
显微镜下局灶性去分化的预后意义还不明确。
转化通常是突然发生的,但在某些病例是逐渐发生的,低度恶性和高度恶性区域混杂在一起。
去分化的区域组织学形态多变,但最常见的是与未分类恶性纤维组织细胞瘤样多形性肉瘤相似的形态,以及接近高度恶性粘液纤维肉瘤的形态。
尽管早先的去分化概念是以高度恶性的形态来定义的,但低度恶性的概念越来越多地被人们所认识。
低度恶性去分化以出现具有轻度核异型的一致性纤维母细胞性梭形细胞为特征,经常排列成束状,细胞形态介于硬化型WD和高度恶性区域的细胞形态之间。
睾丸去分化脂肪肉瘤1例报道并文献复习

doi:10.3971/j.issn.1000-8578.2019.19.0527睾丸去分化脂肪肉瘤1例报道并文献复习彭洁1,王卫2,张仁亚2,崔文3Dedifferentiated Liposarcoma of Testis: A Case Report and Literature Review PENG Jie 1, WANG Wei 2, ZHANG Renya 2, CUI Wen 31. College of Clinical Medicine, Jining Medical University, Jining 272067, China;2. Department of Pathology, Affiliated Hospital of Jining Medical University, Jining 272029, China;3. Center of Forensic Science, Jining Medical University, Jining 272067, China Corresponding Author: CUI Wen, E-mail: cuiwenmd@关键词:脂肪肉瘤;去分化;睾丸肿瘤;免疫组织化学染色中图分类号:R738.6 文献标识码:D 开放科学(资源服务)标识码(OSID): 收稿日期:2019-04-23;修回日期:2019-08-08作者单位:1. 272067 济宁,济宁医学院临床医学院;2. 272029 济宁,济宁医学院附属医院病理科;3. 272067 济宁,济宁医学院司法鉴定中心通信作者:崔文(1961-),男,博士,教授,主要从事肿瘤病理研究,E-mail: cuiwenmd@作者简介:彭洁(1993-),女,硕士在读,主要从事肿瘤病理研究·病例报道·0 引言去分化脂肪肉瘤(dedifferentiated liposarcoma, DDLPS )定义为非典型脂肪瘤样肿瘤/高分化脂肪肉瘤在原发或复发部位向各种组织学级别的非脂肪源性肉瘤转化的情况。
去分化脂肪肉瘤的病理标准

去分化脂肪肉瘤的病理标准英文回答:Differentiating liposarcoma is a challenging task for pathologists due to its complex histological features. Liposarcoma is a malignant tumor that arises from adipose tissue, and it can be further classified into several subtypes based on its histological characteristics. The main subtypes include well-differentiated liposarcoma, dedifferentiated liposarcoma, myxoid liposarcoma, and pleomorphic liposarcoma.To differentiate liposarcoma, pathologists rely on a combination of morphological, immunohistochemical, and molecular techniques. Morphological examination involves assessing the tumor's architecture, cellularity, and nuclear features. Well-differentiated liposarcoma shows mature adipocytes with variable lipoblasts, while dedifferentiated liposarcoma exhibits areas of low-grade liposarcoma adjacent to areas of high-grade non-lipogenicsarcoma. Myxoid liposarcoma is characterized by a myxoid matrix and round to spindled lipoblasts, while pleomorphic liposarcoma displays pleomorphic lipoblasts and bizarre tumor cells.Immunohistochemistry is also helpful in differentiating liposarcoma subtypes. For example, well-differentiated liposarcoma typically expresses MDM2 and CDK4, while dedifferentiated liposarcoma may show loss of RB1 expression. Myxoid liposarcoma is associated with the FUS-DDIT3 fusion gene, which can be detected by fluorescence in situ hybridization (FISH) or reverse transcription-polymerase chain reaction (RT-PCR). Pleomorphic liposarcoma, on the other hand, may exhibit a lack of specific immunohistochemical markers.In addition to morphological and immunohistochemical techniques, molecular analysis plays a crucial role in differentiating liposarcoma subtypes. For example, well-differentiated liposarcoma is characterized byamplification of the MDM2 gene, which can be detected by fluorescence in situ hybridization (FISH) or real-timequantitative polymerase chain reaction (qPCR). Dedifferentiated liposarcoma often shows complex karyotypes with multiple genetic alterations. Myxoid liposarcoma is associated with the FUS-DDIT3 fusion gene mentioned earlier, while pleomorphic liposarcoma exhibits a high degree of genomic instability.In summary, differentiating liposarcoma requires a comprehensive evaluation of morphological, immunohistochemical, and molecular features. Pathologists need to carefully examine the tumor's architecture, cellularity, and nuclear characteristics, as well asperform immunohistochemistry and molecular analysis to identify specific markers and genetic alterationsassociated with each subtype.中文回答:分化脂肪肉瘤的病理鉴别是一项具有挑战性的任务,因为其组织学特征复杂多样。
肝脏去分化脂肪肉瘤超声表现1例
中国医学影像学杂志 2024年 第32卷 第4期 腹部影像学∙个案346肝脏去分化脂肪肉瘤超声表现1例武晓静1,2*,谭碧星21.北京和睦家中西医结合医院,北京 100005;2.河北省人民医院超声科,河北 石家庄 050000;*通信作者 武晓静 【关键词】肝肿瘤;脂肪肉瘤;超声检查;病例报告【中图分类号】R735.7;R445.1 【DOI 】10.3969/j.issn.1005-5185.2024.04.0081 病例简介男,52岁,主诉:间断腹痛3 d 。
既往无高血压、冠心病、糖尿病等慢性病史,无肝炎、伤寒等传染病史,无外伤、手术史。
查体:右上腹可见局部稍隆起,肝于肋下约10 cm 可触及,质韧,轻压痛,未触及明显包块。
实验室检查:乙型病毒性肝炎5项及肿瘤标志物全项均为阴性。
超声检查(图1A 、B )提示:肝内混合性占位;考虑为恶性病变。
超声造影(图1C 、D )提示:肝恶性病变可能性大(肉瘤?)。
腹部增强CT 提示:肝内较大类圆形低密度影,增强扫描动脉期病变内可见多发血管影,随时间延长病变内强化范围增大,其内可见斑片状无强化低密度影;考虑肝内恶性病变可能性大,不除外肉瘤。
行超声引导下肝肿物穿刺取活检术,病理检查提示高级别肉瘤(图1E )。
患者于全麻下行肝肿物切除术,病理结果:间叶源性肿瘤,部分区域黏液样,侵犯肝组织;免疫组化:AE1/AE3(-)、波形蛋白(+)、S100(-)、P16(+)、MDM2(+)、CDK4(+)、CD34(+)、Des (+/-)、β-联蛋白(-/+)、pan-TRK (50%弱+)、CD31(血管+)、FⅧ-R-Ag (血管+);结合免疫组化结果,考虑去分化脂肪肉瘤。
术后给予保肝、增强免疫力等综合治疗,定期随访半年,影像学及实验室检查均无异常,肿瘤无复发和转移表现。
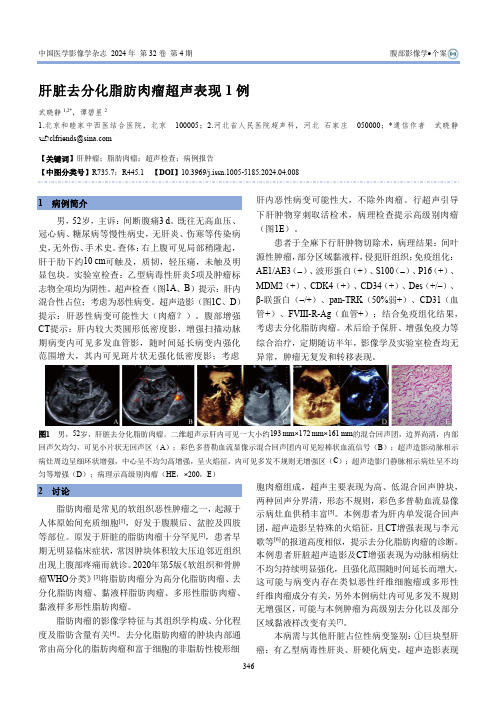
图1 男,52岁,肝脏去分化脂肪肉瘤。
二维超声示肝内可见一大小约193 mm×172 mm×161 mm 的混合回声团,边界尚清,内部回声欠均匀,可见小片状无回声区(A );彩色多普勒血流显像示混合回声团内可见短棒状血流信号(B );超声造影动脉相示病灶周边呈细环状增强,中心呈不均匀高增强,呈火焰征,内可见多发不规则无增强区(C );超声造影门静脉相示病灶呈不均匀等增强(D );病理示高级别肉瘤(HE ,×200,E )2 讨论脂肪肉瘤是常见的软组织恶性肿瘤之一,起源于人体原始间充质细胞[1],好发于腹膜后、盆腔及四肢等部位。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
定义
恶性脂肪组织肿瘤,主要指非典型脂肪瘤样肿瘤/高分化脂肪肉瘤在原发或复发部位向各种组织学级别的非脂肪源性肉瘤转化的情况,通常直径至少是几个厘米。
ICD-O编码 8858/3
流行病学
去分化发生于10%的各种亚型高分化脂肪肉瘤(WD),深部组织中的病变(尤其是腹膜后)去分化率明显高于四肢的病变。
这种情况的发生可能是随时间延长而逐渐增多。
去分化脂肪肉瘤发生的人群与WD脂肪肉瘤相同(见35页)。
本病发病没有性别倾向,大约90%的去分化脂肪肉瘤是从头发生,10%的病例发生于复发部位[678, 2242].
累及部位
腹膜后是最常见的部位,与四肢软组织的病例之比超过3:1.其它部位包括精索,头颈和躯干更少见。
发生于皮下组织的非常罕见。
临床特征
去分化脂肪肉瘤通常是大的无痛性包块,可以是偶然发现(尤其是腹膜后)。
在四肢长期存在的肿物最近体积增大通常提示去分化。
放射影像检查显示脂肪组织和实性非脂肪组织共存,在腹膜后可能是不连续的病灶。
大体检查
去分化脂肪肉瘤通常是较大的多结节状黄色包块,包含稀疏的实性灰褐色非脂肪瘤(去分化)区域。
去分化区域经常有坏死。
脂肪瘤区域与去分化区域逐渐移行。
组织病理学
去分化脂肪肉瘤的组织学标志是具有ALT/WD脂肪肉瘤向非脂肪性肉瘤的转化的表现,这些非脂肪性肉瘤成分在大部分病例中是高度恶性的。
去分化的成分多少不一但用肉眼可以辨认。
显微镜下局灶性去分化的预后意义还不明确。
转化通常是突然发生的,但在某些病例是逐渐发生的,低度恶性和高度恶性区域混杂在一起。
去分化的区域组织学形态多变,但最常见的是与未分类恶性纤维组织细胞瘤样多形性肉瘤相似的形态,以及接近高度恶性粘液纤维肉瘤的形态。
尽管早先的去分化概念是以高度恶性的形态来定义的,但低度恶性的概念越来越多地被人们所认识。
低度恶性去分化以出现具有轻度核异型的一致性纤维母细胞性梭形细胞为特征,经常排列成束状,细胞形态介于硬化型WD和高度恶性区域的细胞形态之间。
低度恶性去分化脂肪肉瘤不应该与梭形细胞WD脂肪肉瘤混淆,因为后者肯定是脂肪源性的(包含不典型的脂肪细胞或脂肪母细胞),而低度恶性和高度恶性的去分化区域通常是非脂肪源性的。
去分化脂肪肉瘤有5-10%的病例呈现异源性分化,这并不影响临床预后。
大部分分化方向是肌源性和骨/软骨肉瘤样,也有血管肉瘤样成分的报道。
最近有报道呈罕见的神经样或脑膜上皮样漩涡状分化。
这种情况通常与骨化相关。
去分化脂肪肉瘤与其他高度恶性多形性肉瘤相比在临床上进展缓慢。
由于高分化的组分可能被忽略,仔细广泛取材是必需的,尤其是腹膜后的大肿瘤。
另外,需要注意的是去分化脂肪肉瘤局部复发后可能表现为全部肿瘤都是高分化的。
免疫表型
免疫组化在识别多种分化和排除其他类型肿瘤中有很重要的作用。
遗传学
细胞遗传学
与ALT/WD脂肪肉瘤相似,去分化脂肪肉瘤经常有环状或巨大标志染色体。
然而核型分析
的病例数太少还无法指出高分化脂肪肉瘤和去分化脂肪肉瘤之间的差别。
去分化脂肪肉瘤的特性可能是有多个异常克隆的存在,其中一个或多个克隆具有多余的环状或巨大染色体。
分子细胞遗传学
比较基因组杂交和荧光原位杂交分析发现在12q13-21区和其他相关区域有扩增,与WD 脂肪肉瘤相似。
Southern杂交发现在5例腹膜后去分化脂肪肉瘤中全部有MDM2的扩增,而在4例非腹膜后病例中都没有MDM2的扩增。
这4例非腹膜后病例中发现有TP53的突变,而在另一组研究中,14例去分化脂肪肉瘤中大部分表达MDM2,只在1例的去分化组分中检测到TP53突变。
预后因素
40%的去分化脂肪肉瘤病例有局部复发倾向。
然而,如果随访10-20年几乎所有的腹膜后病例都有局部复发。
在15-20%的病例中有远处转移,随访5年的死亡率在28-30%之间,无疑这个数字在10-20年后肯定会高很多。
最重要的预后因素是解剖部位,腹膜后的病例预后最差。
去分化区域的多少似乎不能预测预后。
有趣的是,尽管去分化脂肪肉瘤形态上高度恶性,但临床行为没有其他类型的高度恶性多形性肉瘤侵袭性强,这种差别的机制还不清楚。
在大部分去分化脂肪肉瘤中没有复杂的核型改变和TP53的突变(在高度恶性多形性肉瘤中会出现程度不等的变化)可以部分地解释形态学与预后不相符的原因。
