神经重症患者ICH血压管理指南解读PPT课件
自发性脑出血管理指南2022

自发性脑出血管理指南2022一、引言。
自发性脑出血(ICH)是一种严重的脑血管疾病,具有高发病率、高致残率和高死亡率的特点。
2022年的自发性脑出血管理指南旨在为临床医生提供最新、最全面的关于ICH诊断、治疗和管理的策略,以改善患者的预后。
二、诊断。
(一)临床表现。
1. 症状。
- 突发的头痛是最常见的症状,通常较为剧烈。
这是因为脑出血导致颅内压突然升高,刺激脑膜及周围神经组织。
- 恶心、呕吐也很常见,主要是由于颅内压增高引起的反射性反应。
- 神经功能缺损症状,如肢体无力、言语不清、视力障碍等。
根据出血部位的不同,会出现相应的神经功能障碍。
例如,基底节区出血可能导致对侧肢体偏瘫;脑叶出血可能影响语言、认知等功能。
2. 体征。
- 患者可能出现意识障碍,从嗜睡、昏睡至昏迷不等。
这取决于出血量的多少以及出血速度。
出血量越大、速度越快,越容易导致严重的意识障碍。
- 血压升高,多数患者在发病时血压明显高于正常范围。
这一方面可能是患者本身存在高血压基础疾病,另一方面脑出血后的应激反应也会促使血压升高。
- 瞳孔变化,如脑疝形成时,可出现瞳孔不等大、对光反射迟钝或消失等体征。
(二)影像学检查。
1. CT检查。
- CT是诊断ICH的首选影像学方法。
它能够快速、准确地显示出血的部位、形态和大小。
在ICH发病后的急性期,CT上表现为高密度影,这是由于血液的高密度特性。
而且CT对于判断是否存在脑室铸型、脑积水等并发症也非常有帮助。
2. MRI检查。
- MRI对于ICH的诊断也有重要价值,尤其是在亚急性期和慢性期。
在亚急性期,血肿在T1加权像上表现为高信号,T2加权像上表现为低信号或高信号。
MRI对于判断出血周围组织的水肿、缺血等情况比CT更敏感,但由于检查时间较长,在急性期不作为首选。
三、治疗。
(一)内科治疗。
1. 血压管理。
- 对于血压的控制存在争议,但一般原则是避免血压过高或过低。
如果收缩压在150 - 220 mmHg之间,且没有急性降压的禁忌证,可以考虑将血压控制在140 mmHg 左右。
重症医学科管理建设指南解读PPT课件

重症医学科必须配备足够数量、受过专门训练、掌握 重症医学的基本理念、基础知识和基本操作技术,具 备独立工作能力的医护人员。
医师人数与床位数之比应为0.8:1以上 护士人数与床位数之比应为3:1以上 可以根据需要配备适当数量的医疗辅助人员 还可配备相关的设备技术与维修人员
增加重症医学科为二级学科 学科代码:320.58
重症医学科位于方便患者转运、检查和 治疗的区域,并宜接近手术室、医学影像 学科、检验科和输血科(血库)等。
重症医学科的患者由重症医学科医师负责管理,患 者病情治疗需要时,其他专科医师应及时提供会诊。
医院应采取措施保证重症医学科医师和护士具备适 宜的技术操作能力,并定期进行评估。
对入住重症医学科的患者应进行疾病严重度评估, 为评价重症医学科资源使用的适宜性与诊疗质量提 供依据。(APECHⅡⅡ评分、SOFA评分)
电源插座12个以上 氧气接口2个以上 压缩空气接口2个 负压吸引接口2个以上
医疗用电和生活照明用电线路分开。每个床位 的电床垫 每床配备床旁监护系统,进行心电、血压、
脉搏血氧饱和度、有创压力监测等基本生 命体征监护。 为便于安全转运患者,每个重症加强治疗 单元至少配备1台便携式监护仪。
根据疾病的评分来评估重症医学科收治病 人的质量
ICU或HDU的床位 决定护理人员的配备
医院应建立和完善重症医学科信息管理系统, 保证重症医学科及时获得医技科室检查结果, 以及质量管理与医院感染监控的信息。
重症医学科的药品、一次性医用耗材的管理和 使用应当有规范、有记录。
重症医学科的仪器和设备必须保持随时启用状 态,定期进行质量控制,由专人负责维护和消 毒,抢救物品有固定的存放地点。
重症医学科要加强医院感染管理 严格执行手卫生规范及对特殊感染患者的隔离 严格执行预防、控制呼吸机相关性肺炎、血管内导
(医学课件)ESC ESH 高血压指南解读--全文解读PPT幻灯片

2018ESC/ESH指南提出的新概念
推荐广泛使用诊室外血压测量,包括ABPM和/或HBPM, 尤其是HBPM,作为高血压确诊的依据 老年或老老年患者并非给予很保守的治疗目标和策略 大部分患者推荐以RASI为基础的初始联合,并推荐SPC治疗 以改善血压达标 接受降压治疗的患者给出了血压治疗目标区间 强调评估患者药物治疗的依从性问题 突出护士、药剂师在长期血压管理中的重要作用
2018 ESC/ESH 高血压指南解读
2018年8月25日 ESC年会上正式发布了2018ESC/ESH高血压指南
继2013年指南发布5年后,再次更新欧洲高血压指南
2007 ESH/ESC
2009 ESH/ESC
2013 ESH/ESC
高血压指南
高血压指南重新评估
高血压指南
2018 ESC/ESH 高血压指南
≥130
和(或)
≥80
家庭自测血压平均值
≥135
和(或)
≥85
HBPM和ABPM的临床优势
常见白大衣高血压的情况,如 • 诊室血压测量为1级高血压 • 诊室血压升高,而无高血压引起的靶器官损伤
常见隐匿性高血压的情况,如 • 诊室血压正常高值 • 靶器官损伤或总体心血管高危患者诊室血压正常
未经治疗和已治疗的患者体位性和餐后低血压 难治性高血压的评估 血压控制的评估,尤其是已治疗的高危患者 评估治疗期间的低血压症状 动态血压相对于家庭自测血压有更多的优势 • 评估夜间血压和杓型状态 (e.g. 疑似夜间高血压,例如睡眠呼吸暂
启动治疗 老年患者
能耐受的话,收缩压在140-159mmHg的老 年患者(≤80岁)时应考虑进行药物治疗
启动治疗 老年患者
能耐受的话,收缩压在1级高血压区间内 (140-159mmHg)的老年患者(65<年龄 ≤80岁)时应启动药物治疗并进行生活方式干 预
高血压脑出血诊疗指南-PPT

• 1、控制血压 • 急性脑出血患者常伴有明显血压升髙,且血压升高得幅度通常超过缺血
性脑卒中患者,这增加了 ICH 患者残疾、死亡等风险。急性脑出血抗 高血压研究(ATACH)和急性脑出血积极降压治疗研究(INTERACT、 INTERACT-2)三个研究为 ICH 患者早期降压提供了重要依据。研究 显示将收缩压控制在 140mm Hg 以下可以降低血肿扩大得发生率而 不增加不良反应事件,但对 3 个月得病死率和致残率没有明显改善。 脑出血早期以及血肿清除术后应立即使用药物迅速控制血压,但也要避 免长期严重高血压患者血压下降过快、过低可能产生得脑血流量下降。 如因 CUSHING反应或中枢性原因引起得异常血压升高,则要针对病因 进行治疗,不宜单纯盲目降压。 • ◢ 常用静脉降压药物:尼卡地平,乌拉地尔,硝酸甘油等。 • ◢ 常用口服降压药物:长效钙通道阻滞剂,血管紧张素 II 受体阻滞 剂,β1肾上腺素能受体阻滞剂等。
• ◢ 小骨窗开颅血肿清除术:小骨窗开颅对头皮颅骨 损伤小,手术步骤相对简便,可迅速清除血肿,直视
下止血也较满意。于患者颞骨上作平行于外侧裂
投影线得皮肤切口,长约 4-5cm,在颞骨上钻孔 1-2 孔,用铣刀铣成直径 3cm 左右游离骨瓣,硬脑膜十 字切开。在颞上回或颞中回脑针穿刺,确定血肿部 位后作脑皮质切口,切口长约 1cm,用小号脑压板 逐渐向深部分离进入血肿腔,轻柔吸除血肿。彻底 止血且确认脑压不髙,脑搏动良好后,缝合硬脑膜, 固定颅骨骨瓣,逐层缝合头皮。
• ◢ 药物治疗:若患者具有颅内压增高得临床或影像学表现, 和/或实测 ICP>20mmHg,可应用脱水剂,如 20% 甘露醇(13g/Kg/ 天)、甘油果糖、高渗盐水、白蛋白、利尿剂等,应 用上述药物均应监测肾功能,电解质,维持内环境稳定;必要 时可行颅内压监护。
中国高血压防治指南重点内容解释-ppt课件

重点内容
血压分类和定义 心血管危险分层 血压控制目标值 联合治疗方案
血压水平的分类和定义
分类
收缩压(mmHg) 舒张压(mmHg)
正常血压 正常高值
< 120 和 < 80 120-139 或 80-89
高血压
1级 2级 3级
140
140-159 160-179 180
Prehypertension
14
Men
Women
Cumulative Incidence (%)
12
10
P<.001
8
10
P<.001
8
6
6
4
4
2
0 0 2 4 6 8 10 12 14
2
0 0 2 4 6 8 10 12 14
Time (years)
Vasan et al. N Engl J Med. 2001;345:1291-1297.
0 Major
cardiovascular events
All myocardial infarction
All stroke Cardiovascular mortality
Total mortality
BMJ 2002, 324:71
Risk Reclassification in APROS Study
Survival (%)
0.92
P<.0001
0.88 P=.001
0.84
0.8 1 3 5 7 9 11 13 15 17 19 21 23 25 Follow-up (Years)
Benetos et al. J Hypertens. 2003;21:1635-1640.
神经重症患者ICH血压管理指南解读PPT课件
INTERACT研究证实,起始治疗时间越早,72小时血 肿治疗获益更多
症状起始 至治疗时间
<2.9h 2.9-3.6h 3.7-4.8h ≥ 4.9h
相对增加
积极降压 指南标准降压
-10%
10%
16%
31%
-6%
1%
19%
22%
支持 支持 积极降压 指南降压
P for
P值 血肿扩大 相对减少
21%
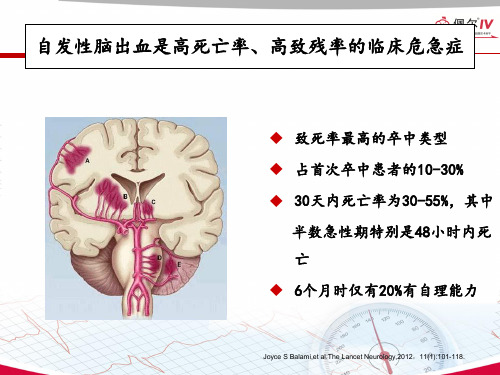
自发性脑出血是高死亡率、高致残率的临床危急症
致死率最高的卒中类型 占首次卒中患者的10-30% 30天内死亡率为30-55%,其中
半数急性期特别是48小时内死 亡 6个月时仅有20%有自理能力
Joyce S Balami,et al.The Lancet Neurology,2012,11(1):101-118.
图40-1 Cushing反射示意图
A-B段:高血压
心跳
呼吸
B-C段:深昏迷中,一 切生理反应消失,双 侧瞳孔散大和去大脑 强直、血压下降,心 搏弱快,呼吸不规则 甚至停止。
早期血肿体积增大是患者预后的重要预测因子
38 ml 43 ml
出血体积为乒乓球大小的 死亡率远低于高尔夫球大 小的ICH患者:
高血压的影响 血肿扩大 血肿周围水肿 再出血
Joyce S Balami,et al.The Lancet Neurology,11(1):101-118.
ICH患者急性高血压反应理解的演变
第一阶段 (1985-1997)
第二阶段 (1998-2003)
第三阶段 (2004-2009)
第四阶段 (2010---)
尼卡地平达到目标血压平均用时30min,降压平稳
神经重症的血压管理与颅内高压的控制策略ppt演示课件

颅内高压的控制策略
• 必要的镇静,保持Ramsay评分 3-4分或Riker躁动镇静评分3-4 分为佳
26
颅内高压的控制策略
• 行脑室型ICP监测者,可以适当 脑室外引流来辅助控制,需注意 脑脊液引流量和速度的合理控制
27
颅内高压的控制策略
• 渗透性治疗:监测渗透压,对于肾 功能好者,建议目标值为300320mosm/L, 对于老年患者及肾 功能损害患者,建议目标值为290300mosm/L, 渗透性治疗需综合 颅内压水平、脑水肿严重程度、心 功能储备、肾功能、液体管理等来 具体选择最佳方案
• 组织灌注指标
-乳酸、ScvO2、肾脏灌注
9
循环血压的管理
• 循环管理要素
-前负荷、心肌收缩力、后负荷、组 织灌注
• 各要素的内涵与联系
-血流动力学的监测与治疗
• 灌注的组成 -压力和容量
10
血流动力学ABC:容量是核心
co
D
B
C
A
preload
11
容量复苏
• 液体调节能力的丧失—重要病理过程 -血管通透性增加—组织间隙水肿
-监测、调整、再监测、在调整
14
再看血流动力学ABC
co
颅脑损伤
D
E
F
B
C
A
preload
15
颅脑灌注压力:更为关注
• 压力的产生 -容量代压力or压力代容量
• 压力的后果 -颅压升高
• 压力的监测 - ICP、CPP
16
血流动力学治疗的目标
• 全身组织灌注
-血压、心率
-器官功能状态:尿量、心肌酶 -乳酸、SvO2
28
颅内高压的控制策略
ICH指南中文版

AHA/ASA自发性颅内出血管理指南—美国心脏病协会/美国中风协会专业医学指南译者:wxhsin2美国神经病学会证实该指南适用于神经科医师培训,美国神经外科医师协会和美国神经外科医师代表大会审阅了该指南并肯定了该指南的内容。
Lewis B. Morgenstern, MD, FAHA, FAAN, Chair;J. Claude Hemphill III, MD, MAS, FAAN, Vice-Chair; Craig Anderson, MBBS, PhD, FRACP;Kyra Becker, MD; Joseph P. Broderick, MD, FAHA; E. Sander Connolly, Jr, MD, FAHA; Steven M. Greenberg, MD, PhD, FAHA, FAAN; James N. Huang, MD; R. Loch Macdonald, MD, PhD;Steven R. Messé, MD, FAHA; Pamela H. Mitchell, RN, PhD, FAHA, FAAN;Magdy Selim, MD, PhD, FAHA; Rafael J. Tamargo, MD;本指南代表美国心脏协会、中风协会及心血管护理协会的观点。
目的:本指南旨在提供目前急性自发性颅内出血的诊断和治疗建议。
方法:本指南基于MEDLINE检索的结果,使用证据列表(evidence tables)来合成数据,写作组成员通过远程会议来讨论基于研究数据的推荐意见,并使用美国心脏协会中风分会的证据分级法则对推荐意见进行分级,本指南由6位审核专家及中风分会科学指南监督委员会和中风分会指导委员会全体成员审阅,并将于3年内完整更新。
结果:本指南旨在为颅内出血病人的管理提供基于研究数据的建议,本指南包括以下几个部分:诊断,止血方法,血压管理,住院病人护理,并发症预防,手术治疗,预后评估,康复,复发的预防及出院后注意事项。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
早期血压升高增加ICH患者血肿增大风险
目标SBP
无血肿扩大的患 有血肿扩大的 者(n=60) 患者(n=16)
血肿增大比例
P
140mmHg
16
150mmHg
14
160mmHg
22
170mmHg
8
2 9% (3/33)
在急性ICH中不治 疗血压
试验/临床研究
适当降低血压病例研究
探索积极降压-初 步研究
确定积极降压 -三期研究
血肿周围缺血
高血压~ 血肿扩大
血压降低抑制 血压降低 ,改善
血肿扩大
患者结局
既往ICH积极降压治疗的困惑
观点一:降压改善血肿扩大 和减轻神经损伤,改善脑自 身血流调节
观点二:降压导致血肿周围缺 血加重?
高血压的影响 血肿扩大 血肿周围水肿 再出血
Joyce S Balami,et al.The Lancet Neurology,11(1):101-118.
ICH患者急性高血压反应理解的演变
第一阶段 (1985-1997)
第二阶段 (1998-2003)
第三阶段 (2004-2009)
第四阶段 (2010---)
自发性脑出血是高死亡率、高致残率的临床危急症
致死率最高的卒中类型 占首次卒中患者的10-30% 30天内死亡率为30-55%,其中
半数急性期特别是48小时内死 亡 6个月时仅有20%有自理能力
Joyce S Balami,et al.The Lancet Neurology,2012,11(1):101-118.
Qureshi AI, et al. Am J Emerg Med 2007;25(1):32-8. .
(National Hospital Ambulatory Medical Care Survey 2003)
和缺血性卒中不同,ICH患者SBP/DBP水平和 死亡/残疾风险呈正相关
缺血性卒中 (n=2178)
SBP/DBP与生存率的关系
SBP 121-140mmHg
SBP <101mmHg SBP >220mmHg
DBP <81-90 mmHg
DBP <61 mmHg DBP >120 mmHg
颅内容积与颅内压的关系
体积/压力曲线—指 数关系 临界点---代偿/失代 偿的分界
颅内高压导致Cushing反应
1 0.025
8 30%(13/43)
5
Ohwaki等回顾性分析76名高血压脑出血患者的资料,发现与 SBP≤150mmHg相比,SBP≥160mmHg与血肿增大显著相关。
Ohwaki,et al..Stoke,2004,35(6):1364-1367.
Ohwaki et al, Stroke, 35: 1353-1367, 2004
血压升高和血肿扩大的关联性:破裂血管内外的压力 差是血肿扩大与否的决定因素
Joyce S Balami,et al.The Lancet Neurology,11(1):101-118.
Tissue Pressure BP
ICH早期治疗应积极控制血压,改善血肿扩大和周围水 肿,改善患者预后
血肿增大通常发生在ICH发病起始3-6小时 可造成压迫附近脑组织结构,导致神经功能和 意识的快速恶化,甚至死亡; 和ICH患者的不良结局有关
ICH complications
haematoma expansion (HE), perihaematomal oedema (PHE), intraventricular extension of haemorrhage
(IVH) with hydrocephalus, seizures, venous thromboembolic events (VTE), hyperglycaemia, increased blood pressure (BP), fever, and infections.
血压升高是自发性脑出血常见合并症
70%以上ICH患者存在血压的急性升高
急诊卒中患者初始收缩压水平
100
63%
67%
75% 100%
美国急诊科血压调查
80
n=563,704
60
40
20
0
全部 脑卒中
缺血性 脑卒中
颅内 蛛网膜 出血 下腔出血
SBP:<140 mmHg SBP:140~184 mmHg SBP:185~219 mmHg SBP:≥220 mmHg
Andrews CM, Neurocrit Care. 2012;17 Suppl 1:S37-46.
乒乓球大小死亡率: 40%
高尔夫球大小死亡率ຫໍສະໝຸດ 70%INTERRACT研究证实,血肿每增加1ml,ICH患者死亡或残疾比例增加5%
Delcourt C,et al. Neurology. 2012;79(4):314-9.
24小时内血肿的绝对或相对扩大可导致ICH患者90天 死亡或残疾率的增加
图40-1 Cushing反射示意图
A-B段:高血压
心跳
呼吸
B-C段:深昏迷中,一 切生理反应消失,双 侧瞳孔散大和去大脑 强直、血压下降,心 搏弱快,呼吸不规则 甚至停止。
早期血肿体积增大是患者预后的重要预测因子
38 ml 43 ml
出血体积为乒乓球大小的 死亡率远低于高尔夫球大 小的ICH患者:
ICH 卒中 (n=1760)
30天内死亡/残疾风险比(OR)
30天内死亡/残疾风险比(OR)
30天内死亡/残疾风险比(OR)
30天内死亡/残疾风险比(OR)
Zhang et al. J Hypertension 2008; 26: 1446-52
U-shaped relationship between mortality and admission blood pressure in patients with acute stroke
对ICH患者适当降压不影响CBF
血肿周围低灌注但并无缺血半暗带是ICH患者降压的 理论基础
局部脑血流量
局部脑氧代谢率
Zazulia: J Cereb Blood Flow Metab, Volume 21(7).July 2001.804-810
氧摄取分数
美国神经重症学会推荐一旦明确ICH诊断,第一小时 内应监测血压并给予积极处理
