病理生理学病例讨论
病理生理学病例讨论

酸碱平衡紊乱病例讨论患者,男,45岁,患糖尿病10余年,昏迷状态入院。
体检:血压90/40mmHg,脉搏101次/分,呼吸28次/分。
血常规:MCV 75fL、HCT 0.65L/L,其他未见异常。
生化检验:血糖10.1mmol/l、β-羟丁酸 1.0mmol/L、尿素8.0mmol/L、K+ 5.0mmol/L、Na+ 160mmol/L、Cl- 104mmol/L;pH 7.136、PaCO2 30mmHg、PaO2 75mmHg、BE -18.0mmol/L、HCO3-9.9mmol/L、AG35mmol/L;尿:酮体(+++),糖(+++),酸性;脑脊液常规检查未见异常。
经静脉滴注等渗盐水,以低渗盐水灌胃,静脉滴注胰岛素等抢救措施,6小时后,病人呼吸平稳,神志清醒,重复上述检验项目测定,除血K+为3.4mmol/L偏低外,其它项目均接近正常,临床以慎重地补钾,并适当减用胰岛素继续治疗。
数月后,病人病情得到控制。
讨论题:1、该患者是否发生了酸碱平衡紊乱?原因和机制是什么?2、该患者的血气变化如何分析?3、如何解释该患者血K+的变化?心功能不全病例讨论既往史:高血压病史30余年,最高血压220/110mmHg,平时间断服用复方降压片、降压O号等药物,血压控制情况不详。
患者男,80岁主诉:反复胸闷,憋气10年,加重伴喘息1周现病史:患者10年前因胸痛就诊于当地医院,诊断为急性前间壁心梗,住院治疗1月后好转出院。
2月后因受凉出现咳嗽、咳少量白痰,无发热、胸痛,无喘息,伴轻度胸闷、气短,无心悸,无双下肢水肿,无夜间不能平卧。
在当地医院就诊,考虑“心功能不全”,经治疗好转。
此后,间断服用地高辛、利尿剂。
10年间反复出现胸闷、憋气,多于快走或一般家务劳动时出现,时伴咳嗽、咳白黏痰,偶有双下肢水肿,平卧困难,经休息、口服地高辛、速尿等药物后可逐渐缓解。
半月前,进食后出现右肋下疼痛,为隐痛,无放散,伴恶心,曾呕吐数次,为胃内容物,无发热、皮肤巩膜黄染,食欲差,自觉尿量减少1000ml/日。
病理学临床病例讨论

病理学临床病理讨论病例讨论(一)病史摘要:李×,男,农民,38岁,与本村张××打架时,被张用棍棒猛击左小腿后侧腓肠肌处,该处皮肤略有损伤,事后小腿肿胀、疼痛难忍。
第2天出现红、肿、热、痛,第3天体温上升达39·50C。
第4天下肢高度肿胀,下达足背,最大周径为48cm,疼痛更甚,在皮肤裂口处流出血水。
在当地医院用大量抗生素治疗,未见疗效。
第6天,左足拇趾呈污黑色。
第10天黑色达足背,与正常组织分界不清。
随后到当地县医院治疗,行左下肢截肢术。
病理检查:左下肢高度肿胀,左足部污黑色,纵行剖开动、静脉后,见动、静脉血管腔内均有暗红色与灰白色相间的固体物阻塞,长约10cm,与管壁粘着。
固体物镜检为混合血栓。
讨论题:病人所患何病,其发生机制是什么?病例讨论(二)病史摘要:男性,43岁,系突然死亡,由法院委托作病理解剖,检查死亡原因。
死者生前身体健壮,无任何疾患。
1986年9月23日晚饭后曾带其小孩外出游玩,晚11时回家后,被王××叫到马××家解决家庭纠纷,至半夜2时回家,返家后即言不适,此时患者面色苍白,出冷汗,胸闷不适,回家后一小时死亡。
尸检所见:升主动脉及主动脉弓内膜散在有黄白色粥样斑块,左冠状动脉内膜也有黄白色粥样斑块,管腔狭窄,前降支距动脉口2cm处有血栓形成,血栓长1.5cm,左心室轻度扩张,心肌未见梗死,肺、肝、脾、肾充血状。
病理诊断:冠状动脉(左前降支)粥样硬化及血栓形成,主动脉粥样硬化,左心室轻度扩大,肺、肝、脾、肾淤血。
讨论题:该病人迅速死亡,你考虑死亡原因是什么?病例讨论(三)病史摘要:男性,25岁,于1990年4月23日因畏寒、发热10天,胸痛、盗汗一周入院。
10天前因夜间起床受凉后畏寒、发热。
7天前夜间突然感觉右胸下部疼痛,在说话、呼吸、活动时加重,同时夜间有盗汗。
次日去医院检查及胸部透视,以右侧渗出性胸膜炎、胸腔积液收入院。
病理生理学病例分析

病理生理学病例分析目录一、病例介绍 (2)二、病理生理学原理分析 (3)1. 疾病发生的病理生理学基础 (4)(1)病理生理学机制概述 (6)(2)相关生理指标变化分析 (7)2. 疾病进展的病理生理学过程 (8)(1)病理过程描述 (9)(2)生理病理相互作用分析 (11)三、病例分析重点问题解析 (11)1. 关键诊断依据与鉴别诊断点 (12)(1)关键诊断依据梳理 (14)(2)常见鉴别诊断点讨论 (14)2. 治疗方案的选择与评估依据 (15)(1)治疗方案选择依据说明 (16)(2)治疗效果评估标准介绍 (18)四、实验室检查结果分析 (19)1. 实验室检查项目介绍 (20)(1)实验室常规检查项目结果解读与分析 (21)(2)特殊检查项目对诊断的辅助作用分析 (22)2. 实验室检查与病理生理学关系探讨 (23)五、病例讨论与总结归纳要点提示 (24)一、病例介绍本病例分析涉及一位患者,我们将其称为患者X。
患者X的病理生理学情况具有一定的典型性和代表性,对于我们深入探讨和理解相关病理生理过程具有重要意义。
患者在一段时间内出现不明原因的体重下降、乏力等症状,并逐渐加重。
查体可见患者面色苍白,精神萎靡不振。
实验室检查结果显示患者血液系统异常,可能涉及多种生理指标的改变。
在影像检查方面,肺部影像出现异常阴影或肝脾肿大等异常现象。
综合各项信息分析,我们认为该患者可能存在某方面的病理性变化。
这种变化涉及到某种特定的病理生理学过程,可能与基础疾病恶化或新发病变有关。
为了更好地了解病情并制定合适的治疗方案,我们需要对该病例进行深入的病理生理学分析。
该病例所涉及的病理生理过程包括多个系统的问题,涉及到免疫系统、代谢系统等多个方面的变化。
对于患者的治疗和管理需要充分了解其病理生理过程及其发展变化。
在接下来的病例分析中,我们将逐一探讨患者可能存在的病理生理变化及其对患者临床表现的影响,以期为临床治疗提供有益的参考。
病理生理——病理讨论
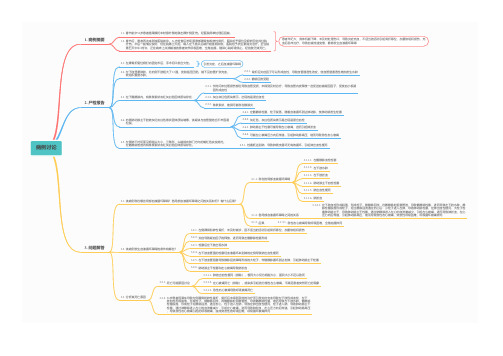
患者年纪大,身体机能下降,未及时处理伤口,导致炎症充血,不适当的活动引起骨折移位,加重软组织损伤,充 血后卧床治疗,导致血液流速变慢,静脉发生血液循环障碍
2.1. 左踝骨折复位钢钉内固定术后,手术切口愈合欠佳。
引发炎症,之后血液循环障碍
2.2. 左下肢显著肿胀,比右侧下肢粗大了1/3强,皮肤指压凹陷,镜下见血管扩张充血, 软组织重度水肿。
2.3.3. 条条索状,推测可能存在静脉炎
2.4.1. 左髂静脉栓塞,栓子脱落,随着血液循环到达肺动脉,使肺动脉发生栓塞
2.4. 右侧肺动脉主干腔被灰红灰白色条状固体质块堵寒,该凝块与血管壁结合不牢固易 松脱。
2.4.2. 灰红色,灰白色质块表示是出现是混合血栓 2.4.3. 肺动脉主干栓塞可能导致左心衰竭,进而引起肺淤血
3.2.5. 左下肢血管阻塞导致静脉回流障碍形成的大栓子,伴随静脉循环到达右肺,引起肺动脉主干栓塞
3.2.6. 肺动脉主干栓塞和左心衰竭导致肺淤血
3.3.1.1. 肺的出血性梗死(排除),梗死大小仅为拇指大小,面积大小不足以致死
3.3.1. 死亡可能原因讨论
3.3.1.2. 左心衰竭死亡(排除),感染多引起的为慢性左心衰竭,不满足患者突然死亡的现象
2.2.1. 骨折后炎症因子可以形成血栓,导致血管通透性改变,使血管壁通透性增加发生水肿 2.2.2. 静脉回流受阻
2.3.1. 长时间未处理损伤部位导致血管受损,未得到及时治疗,导致血管内皮释放一些促进血液凝固因子,促使血小板凝 固形成血栓
2.3. 左下髂静脉内,有条条索状灰红灰白色固体质块存在
2.3.2. 灰白灰红色质块表示,出现的是混合血栓
2.4.4. 可能左心衰竭压力向后传递,引起肺动脉高压,继而导致急性右心衰竭
病理生理学病例讨论

病理生理学病例讨论病例讨论(一)某男性患者,因呕吐、腹泻伴发热4天住院,患者自述虽口渴厉害但饮水即吐。
检查发现:体温38.2℃,呼吸、脉搏正常,血压14.7/10.7kPa(110/80mmHg),有烦躁不安,口唇干裂。
血清钠150mmol/L,尿钠25mmol/L,尿量约700ml/d。
立即给予静脉滴注5%葡萄糖溶液(3000ml/d)和抗生素等。
2天后,情况不见好转,反而面容憔悴,软弱无力,嗜睡,浅表静脉萎陷,脉搏加快,尿量较前更少,血压9.6/6.7kPa(72/50mmHg),血清钠122mmol/L,尿钠8mmol/L。
试分析:1.该病人治疗前发生了哪型脱水?阐述其发生的原因和机制。
2.为什么该病人治疗后不见好转?说明其理由。
应如何补液?3.阐述该病人治疗前后临床表现与检查结果变化的发生机制。
病例讨论(二)某男性患者被诊断为慢性肾功能衰竭、尿毒症。
实验室检查:pH7.23,PaCO2 3.2kPa (24 mmHg),BB36.1mmol/L,BE-13.9mmol/L,SB13.6mmol/L,AB9.7mmol/L。
试分析:1.该患者发生了何种酸碱平衡紊乱?处于什么代偿阶段?为什么?2.原发性和继发性变化指标是什么?这些变化是如何发生的?3.他可能有哪些机能代谢的变化?病例讨论(三)某患者男性,既往有十二指肠球部溃疡病史,近1个月经常呕吐,钡餐检查发现幽门梗阻。
实验室检查:pH7.52,PaCO2 6.7kPa(50mmHg),BB63mmol/L,BE+13mmol/L,SB36mmol/L。
试分析:1.该患者发生了何种酸碱平衡紊乱?处于什么代偿阶段?为什么?2.原发性和继发性变化指标是什么?这些变化是如何发生的?3.他可能有哪些机能代谢的变化?病例讨论(四)某慢性肺心病患者,实验室检查:pH7.40,PaCO28.9kPa(67mmHg),AB40mmol/L,Na+140mmol/L,Cl-90mmol/L。
中南大学 病理生理学 病例讨论

一、病理过程: 病理过程:
1. 呼吸功能不全 2. 休克 低血容量性休克→败血症休克 败血症休克) (低血容量性休克 败血症休克) 3. 急性肾功能不全 4. 水电解质平衡紊乱 5. 酸碱平衡紊乱
三、防治原则: 防治原则:
1、改善通气:气管切开,人工通气; 改善通气:气管切开,人工通气; 抢救休克:补充血容量,提高血压; 2、抢救休克:补充血容量,提高血压; 抗感染; 3、抗感染; 纠正水电解质及酸碱平衡紊乱。 4、纠正水电解质及酸碱平衡紊乱。
病例讨论
(Case and Problem-based Learning,CPBL) ,
中南大学湘雅医学院 病生教研室
为什么要开病例讨论课? 为什么要开病例讨论课?
怎样开病例讨论课? 怎样开病例讨论课?
目的要求
1. 掌握病例分析的一般思路和方法; 掌握病例分析的一般思路和方法; 2. 掌握酸碱平衡紊乱病例的解答方法; 掌握酸碱平衡紊乱病例的解答方法; 3. 全面复习病理生理学所学知识,融汇 全面复习病理生理学所学知识, 贯通地将所学知识应用于病例分析讨 论中。 论中。
一、病理过程: 病理过程:
1. 呼吸功能不全 2. 心功能不全 3. 水肿 4. 缺氧 5. 酸碱失衡 6. 发热
三、防治原则: 防治原则:
吸氧、抗感染、 吸氧、抗感染、 利尿、纠酸、 利尿、纠酸、强心
示范病例二: 示范病例二:
36岁 体重50kg,因烧伤入院。烧伤面积85 50kg 85% 度占60 60% 女,36岁,体重50kg ,因烧伤入院。烧伤面积85%(Ⅲ度占60%), 并有严重呼吸道烧伤。入院时神志清楚, 但表情淡漠, 呼吸困难, 并有严重呼吸道烧伤 。 入院时神志清楚 , 但表情淡漠 , 呼吸困难 , 血压 10. kPa(75 55mmHg) 并有血红蛋白尿。 实验室检查: 75/ mmHg), 312, 10.0/7.3kPa(75/55mmHg) , 并有血红蛋白尿 。 实验室检查 : pH 7.312, 15. kPa(55 55mmHg), 50mmHg, [HCO3-] 15.1mmol/L,PaCO27.33 kPa(55mmHg), PaO2 50mmHg, 135mmol/L, 101mmol/L 立即气管切开,给氧, mmol/L。 [K+]4.2mmol/L, [Na+]135mmol/L, [Cl-]101mmol/L。立即气管切开,给氧, 静脉输液及其他急救处理。伤后24 共补血浆1400ml,右旋糖酐500ml, 24h 1400ml 500ml 静脉输液及其他急救处理。伤后24h共补血浆1400ml,右旋糖酐500ml, 葡萄糖水1400ml,20%甘露醇200ml,10% 1400ml 200ml 10ml ml。 5%葡萄糖水1400ml,20%甘露醇200ml,10%KCl 10ml。病人一般情况 12. kPa(90 70mmHg), 90/ 1836ml 24h ml. pH7 380, 好 转 , 血 压 12.0/9.3kPa(90/70mmHg), 尿 量 1836ml.24h , pH7.380, 23. kPa(41mmHg)。入院第28 41mmHg) 28天发生创面感 [HCO3-]23.4mmol/L, PaCO2 5.5kPa(41mmHg) 。 入院第 28 天发生创面感 绿脓杆菌) 血压降至9 kPa(70 50mmHg) 出现少尿甚至无尿, 70/ mmHg), 染(绿脓杆菌),血压降至9.3/6.7kPa(70/50mmHg),出现少尿甚至无尿, 45kPa(33. kPa(33 pH 7.088 , [HCO3-]9.8mmol/L, PaCO24.45kPa(33.4mmHg),[K+] 132mmol/L, 102mmol/L 虽经积极救治, mmol/L。 5.8mmol/L, [Na+]132mmol/L, [Cl-]102mmol/L。虽经积极救治,病情仍无 好转,直至死亡。 好转,直至死亡。
病理生理学 病例分析

病生病例分析1.患者:42岁,男性。
2天前因食入不洁食物后出现恶心、腹痛。
不能进食,每天十多次水样便。
昨在本地医院抗炎治疗和输入1000ml 5%葡萄糖,未见好转。
入院检查:口唇发紫,皮肤弹性降低,眼窝下陷,脉搏无力,血压85/60mmHg,尿量400ml/日。
实验室检查:血pH 7.29、血清Na+123mmol/L、血清Cl¯98mmol/L、血清K+ 3.5 mmol/L、血浆渗透压265mmol/L;SB 16mmol/L;血清尿素氮9.0mmol/L、尿检正常。
临床诊断:急性胃肠炎思考题:(1)患者为什么会出现上述症状与体症?判断:由于该患者不能进食,每天十多次水样便,只补充1000ml 5%葡萄糖,发展为低渗性脱水。
未补充电解质、未足量补充体液,导致低血容量性休克;其经消化道大量丢失碱液:严重腹泻致富含碳酸氢根碱性液体直接大量丢失,导致AG正常型代酸。
(2)其发生机制是什么?低渗性缺水:体液容量减少,失钠多于失水:血清Na+123mmol/L,血浆渗透压265mmol/L丧失消化液只补充水分:不能进食,每天十多次水样便,只输入1000ml 5%葡萄糖,未补充电解质。
低血容量性休克:口唇发紫,皮肤弹性降低,眼窝下陷,脉搏无力,血压85/60mmHg,尿量400ml/日主要是细胞外液减少,水分从细胞外液移向细胞内液,细胞外液进一步减少:口唇发紫,皮肤弹性降低(细胞外液减少),眼窝下陷,脉搏无力(有效循环血量减少),血压85/60mmHg(动脉血压降低),尿量400ml/日(少尿)脱水外貌:皮肤弹性降低,眼窝下陷尿量变化:早期:细胞外液渗透压降低,抑制下丘脑渗透压感受细胞,ADH分泌减少,肾小管重吸收减少,尿量不变;后期:严重脱水,血浆容量明显减少,ADH释放,重吸收增加,少尿。
由于少尿,内生代谢废物无法排除,致血清尿素氮轻度升高。
AG正常型酸中毒:SB 16mmol/L,血pH 7.29:消化道大量丢失碱液:严重腹泻致富含碳酸氢根碱性液体直接大量丢失。
病理生理病例讨论参考课件

13
Chp4 服务方式
谢谢观看,请多指点
14
1.停止强效利尿 剂,暂停放腹水, 经静脉补液
2.静脉补钾
3.输葡萄糖溶液 4.输谷氨酸钠溶液 5.酸性溶液灌胃 6.限制蛋白饮食
→ 有效循环血量↑
儿茶酚胺、肾素、ADH
等↓ →尿量↑ →代谢废物等排除
纠正低钾血症→H+向胞内移动↓→防止代碱
补充能量,治疗患者进行性消瘦,无力,憔悴 降低血氨,体内过多血氨经肾排出
实验室检查:总胆红素34.2μmol/L,谷丙转氨酶(SGPT)180 U, 白蛋白33g/L,甲胎蛋白(AFP) 阳性。
入院后给予保肝、利尿、对症及支持治疗。连续3天大剂量应用速尿 利尿并放腹水后,病人出现乏力加重,尿量减少(24小时350毫 升),神志恍惚,扑翼样震颤阳性,查血清[K+]为3.0 mmol/L。 遂停止应用强效利尿剂,暂停放腹水,经静脉补液、补钾,输注 葡萄糖和谷氨酸钠,酸性溶液灌肠,限制蛋白饮食等治疗措施抢 救2天后,病人神志逐渐清楚,病情好转。
有效循环血量减少
交感肾上腺素髓 质系统兴奋
肾素释放增多, 灭活减少
ADH释放
肾小球滤 过率降低
醛固酮增多,
重吸收增多
重吸收增多
8
低钾血症:
■肾小管远端流速增大引起的肾失钾过多 ■ 醛固酮过多 K+进入碱中毒时细胞内过多
代谢性碱中毒原因
低钾血症 应用某些利尿剂
—低钾血症
9
肝性脑病: 排除其他已知脑疾病的前提下严重肝衰竭引起的 神经精神综合征 氨中毒学说:指严重肝病时,机体内血氨生成过多,而消除能力下降, 从而导致血氨浓度升高,高浓度的血氨通过血脑屏障进入脑组织,使 脑功能障碍。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
酸碱平衡紊乱病例讨论
患者,男,45岁,患糖尿病10余年,昏迷状态入院。
体检:血压90/40mmHg,脉搏101次/分,呼吸28次/分。
血常规:MCV 75fL、HCT 0.65L/L,其他未见异常。
生化检验:血糖10.1mmol/l、β-羟丁酸 1.0mmol/L、尿素8.0mmol/L、K+ 5.0mmol/L、Na+ 160mmol/L、Cl- 104mmol/L;pH 7.136、PaCO2 30mmHg、PaO2 75mmHg、BE -18.0mmol/L、HCO3-9.9mmol/L、AG35mmol/L;尿:酮体(+++),糖(+++),酸性;脑脊液常规检查未见异常。
经静脉滴注等渗盐水,以低渗盐水灌胃,静脉滴注胰岛素等抢救措施,6小时后,病人呼吸平稳,神志清醒,重复上述检验项目测定,除血K+为3.4mmol/L偏低外,其它项目均接近正常,临床以慎重地补钾,并适当减用胰岛素继续治疗。
数月后,病人病情得到控制。
讨论题:
1、该患者是否发生了酸碱平衡紊乱?原因和机制是什么?
2、该患者的血气变化如何分析?
3、如何解释该患者血K+的变化?
心功能不全病例讨论
既往史:高血压病史30余年,最高血压220/110mmHg,平时间断服用复方降压片、降压O号等药物,血压控制情况不详。
患者男,80岁主诉:反复胸闷,憋气10年,加重伴喘息1周现病史:患者10年前因胸痛就诊于当地医院,诊断为急性前间壁心梗,住院治疗1月后好转出院。
2月后因受凉出现咳嗽、咳少量白痰,无发热、胸痛,无喘息,伴轻度胸闷、气短,无心悸,无双下肢水肿,无夜间不能平卧。
在当地医院就诊,考虑“心功能不全”,经治疗好转。
此后,间断服用地高辛、利尿剂。
10年间反复出现胸闷、憋气,多于快走或一般家务劳动时出现,时伴咳嗽、咳白黏痰,偶有双下肢水肿,平卧困难,经休息、口服地高辛、速尿等药物后可逐渐缓解。
半月前,进食后出现右肋下疼痛,为隐痛,无放散,伴恶心,曾呕吐数次,为胃内容物,无发热、皮肤巩膜黄染,食欲差,自觉尿量减少1000ml/日。
患者未予诊治。
一周前,患者无明显诱因突然出现喘憋、夜间不能平卧,伴双下肢水肿,咳嗽,咳黄色黏痰,痰中少量血丝,无发热。
患者自服地高辛、速尿后效果不明显。
自发病以来,患者精神弱,食欲差,尿量减少,睡眠欠佳。
一天前来医院急诊。
体检:体温:36.3℃呼吸:25次/分脉搏:90次/分BP:120/90mmHg
神志清楚,高枕卧位。
呼吸急促,口唇轻度发绀,颈静脉无怒张。
双肺呼吸音粗,双肺散在干湿罗音。
心界叩诊不满意,心率90次/分,律齐,心音低钝,各瓣膜区未闻及杂音。
腹软,肝肋下触及1cm,质韧,边缘钝,无压痛。
双下肢水肿(+)。
实验室检查:
血常规:白细胞12.9×109/L 中性粒细胞72% Hb 120g/L PLT 297×109/L
心肌酶(-)
ECG:窦性心律,陈旧前间壁心梗,偶发室性早搏。
胸片:心影增大,呈靴形,肺门影增大,右下肺可见斑片状影,考虑右下肺感染。
超声心动图:升主动脉内径(AAo):39mm,主动脉根部内径(AOR):35mm,左房前后径(LA):43mm,左室舒张内径(LVd):67mm,左室收缩内径(LVs):59mm,室间隔舒张期厚度(IVSd):5mm,左室后壁舒张期厚度(LVPWd):6mm,左室射血分数(LVEF):24.9%。
讨论题:
1、该病例的初步诊断是什么?有何依据?
2、该病例的病理基础是什么?
急、慢性呼吸衰竭的病例讨论
男性患者,65岁,因咳嗽、咳痰30年,气短、心慌、腿肿2年,加重10天入院。
体检体温38.3℃,脉搏90次/分,呼吸24次/分血压140/90mmHg.神志清楚,皮肤粘膜轻度发绀。
颈静脉怒张。
胸廓呈桶状,两肺语颤减弱,叩诊呈过清音,双肺呼吸音减低,布满干性啰音,两肺底散在湿鸣。
心界未见扩大,心尖搏动不明显。
听诊无异常。
腹部轻度膨隆,肝脏肋下3cm,质中,有触痛,,脾未及,腹水(+)。
下肢凹陷性水肿(++)。
双手可见杵状指。
实验室检查及辅助检查
血常规:Hb160g/L(正常值:120-160 g/L) WBC 12.4×109/L(正常值:4.0-5.5×109/L)其中中性80%(正常值:50-70%),淋巴20% 血气化验:pH 7.25,PaCO280mmHg,PaO240mmHg,AB:26.5mmol/L,SB:21 mmol/L
BE -4.6 mmol/L
胸部X线检查:两肺纹理粗乱,中叶和上叶肺气肿
心电图:窦性心动过速,右心室肥厚伴劳损。
肺功能提示:限制性通气障碍伴阻塞性通气性障碍
治疗经过:患者入院后,采用低盐饮食,低流量吸氧,速尿、
利尿剂、Kcl及大剂量青霉素、红霉素静脉滴注,并间歇使用洋地黄等治疗。
病人一般情况好转,咳喘减轻,睡眠好。
食欲增。
再次血气化验结果为:pH 7.36,PaCO265mmHg,PaO260mmHg,AB:34mmol/L,BE 8 mmol/L。
讨论题:
1、患者有无呼吸衰竭?属于哪种类型?有无肺源性心脏病?
2、患者治疗前后有无酸碱平衡紊乱?分别是什么类型?为何会出现酸碱平衡紊乱变化?
3、结合病人的治疗过程,讨论分析呼吸衰竭的防治原则。
