原发性肝癌临床路径(最新版)
原发性肝癌临床路径(最新版)

原发性肝癌临床路径一、原发性肝癌临床路径标准住院流程(一)适用对象。
第一诊断为原发性肝癌(ICD10:C22.0 ):(二)诊断依据:根据《临床诊疗指南-外科学分册》(人民卫生出版社,2006年,第一版)、《黄家驷外科学》(人民卫生出版社,2008年,第七版)及全国高等学校教材《外科学》(人民卫生出版社,2008年,第七版)。
1.主要症状:上腹或肝区疼痛不适。
食欲不振、腹胀、消化不良、恶心、呕吐、腹泻或便秘等消化道症状。
消瘦、乏力、体重下降,晚期可以出现恶病质。
2.体征:肝脏肿大以及肝硬化之体征。
3.影像学检查:B超;动态螺旋CT;MRI;选择性动脉造影。
4.实验室检查:血清AFP对于原发性肝癌具有较高的特异性。
AFP>400ug/L并能排除妊娠、活动性肝病、生殖腺胚胎源性肿瘤等,即可考虑肝癌的诊断;其它血清酶学和肿瘤标志物包括:谷氨酰转肽酶、异常凝血酶原、碱性磷酸酶、α-L-岩藻糖苷酶等。
(三)选择治疗方案的依据:根据《临床诊疗指南-外科学分册》(人民卫生出版社,2006年,第一版)、《黄家驷外科学》(人民卫生出版社,2008年,第七版)及全国高等学校教材《外科学》(人民卫生出版社,2008年,第七版),原发性肝癌规范化诊治专家共识(中国抗癌协会肝癌专业委员会(CSLC)、临床肿瘤学协作专业委员会(CSCO)和中华医学会肝病学分会肝癌学组2008年征求意见稿)。
根据术前检查所获得的资料,多学科评估结果。
根据肿瘤分期选择治疗方法:手术(肝切除术、肝移植、姑息治疗)、非手术治疗(局部治疗、动脉化学栓塞、化疗、放疗、生物治疗、分子靶向治疗)、以及其他治疗方法(如中医中药治疗)。
(四)临床路径标准住院日为12-18天。
(五)进入路径标准。
1.第一诊断必须符合原发性肝癌疾病编码。
2.患者本人有手术治疗意愿。
3.满足肝切除术或肝血管结扎和/或插管术的条件。
(1)(必备条件)患者的一般情况:一般情况良好,无明显心、肺、肾等重要脏器器质性病变;肝功能正常、或仅有轻度损害(Child-Pugh A级);或肝功能分级属B级,经短期护肝治疗后恢复到A级;肝储备功能(如ICGR 15)基本在正常范围以内;无不可切除的肝外转移性肿瘤。
原发性肝细胞癌临床路径
2.
□无□有,原因:
1.
2.
□无□有,原因:
1.
2.
护士
签名
医师
签名
日期
住院第4-7天(手术日)
住院第5-8天
(术后第1天)
术前及术中
术后
主
要
诊
疗
工
作
□麻醉准备,监测生命体征
□施行手术
□保持各引流管通畅
□解剖标本,送病理检查
□麻醉医师完成麻醉记录
□完成术后首次病程记录
□完成手术记录
□向患者及家属说明手术情况
工作
□入院介绍
□入院评估
□静脉抽血
□健康教育
□活动指导、饮食指导
□病人相关检查配合的指导
□疾病知识指导
□心理支持
□病人活动:无限制
□饮食:根据患者情况而定
□心理支持
□入院介绍
□入院评估
□静脉抽血
□健康教育
□活动指导、饮食指导
□病人相关检查配合的指导
□疾病知识指导
□心理支持
病情变异
记录
□无□有,原因:
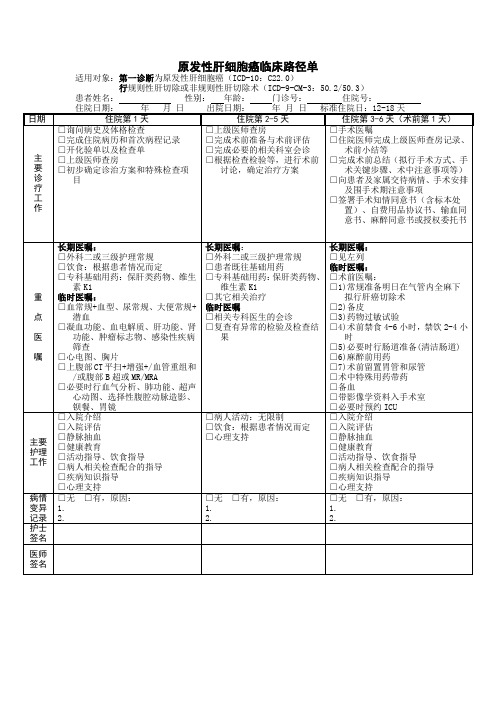
原发性肝细胞癌临床路径单
适用对象:第一诊断为原发性肝细胞癌(ICD-10:C22.0)
行规则性肝切除或非规则性肝切除术(ICD-9-CM-3:50.2/50.3)
患者姓名:性别:年龄:门诊号:住院号:
住院日期:年月日出院日期:年月日标准住院日:12-18天
日期
住院第1天
住院第2-5天
住院第3-6天(术前第1天)
□服药指导
□日常保健
□清洁卫生
□疾病知识及后续治疗
病情变异
记录
□无□有,原因:
3肝癌放疗临床路径

肝癌放射治疗临床路径一、肝癌放射治疗临床路径(一)适用对象。
第一诊断为肝癌(ICD-10: C22.901, Z85.009),行放射治疗。
1、一般适应症(1)肿瘤局限,因肝功能不佳不能进行手术;(2)肿瘤位于重要解剖部位,在技术上无法切除;(3)患者拒绝手术;(4)对发生远处转移的患者有时可行姑息性放疗以控制疼痛或缓解压迫症状。
2、主要适应症(1)一般情况好,KPSN70分,肝功能分级Child-Pugh 不低于B级;(2)手术后有残留病灶;(3)需要肝脏局部肿瘤处理,否则会产生严重的并发症,如肝门的梗阻,门静脉和肝静脉瘤栓;4.远处转移灶的姑息治疗,如淋巴结转移,肾上腺转移和骨转移,可减轻患者症状,改善生活质量。
(二)诊断依据。
根据卫生部《原发性肝癌诊疗规范(2011)》等。
1.症状:肝区疼痛,全身和消化道症状,肝脏肿大、肝癌转移的症状等。
2.体格检查:(1)一般情况评价:体力状况评分、是否有贫血、全身浅表淋巴结肿大,全身皮肤和巩膜黄染;消瘦,甚至形成恶病质;(2)腹部检查:是否看到肠型及肠蠕动波、触及肿块、叩及鼓音、听到高调肠鸣音或金属音;3.实验室检查:肝肾功;血清肿瘤标记物AFP和CA19- 9、CEA。
血尿粪常规检查。
4.影像学检查(1)超声、CT、磁共振成像(MRI)(2)选择性腹腔动脉或肝动脉造影检查(3)肝穿刺针吸细胞学检查:超声引导下细针穿刺。
(三)选择放疗方案。
根据卫生部《肝癌诊疗规范(2011)》、NCCN《肝癌临床实践指南中国版(2014年第一版)》以及《肿瘤放射治疗学(第四版)》等。
(四)临床路径标准住院日为^50天。
(五)进入路径标准。
1.第一诊断必须符合ICD-10:C22.901伴Z85.009肝癌疾病编码。
2.无放疗禁忌症。
3.当患者合并其他疾病,但住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)放射治疗前准备。
1.必需的检查项目:(1)血常规、尿常规、便常规;(2)肝功能、肾功能;(3)肿瘤标志物 AFP、CEA、CA-199;(4)心电图、胸片;(5)上腹部CT增强扫描或腹部超声检查、上腹部MRI 检查。
肝癌中医临床路径(广州中医药大学第一附属医院肿瘤科)(稿)

肝癌中医临床路径(2015)路径说明:本路径适合于西医诊断为原发性肝癌的患者。
一、肝癌临床路径标准住院流程(一)适用对象中医诊断:第一诊断为肝癌(TCD编码:BNA001)。
西医诊断:第一诊断为原发性肝癌(ICD-10编码:C22)。
(二)诊断依据1.疾病诊断诊断标准:参考《2001年中国抗癌协会肝癌专业委员会制定的原发性肝癌临床诊断标准》。
2.证候诊断参照“国家中医药管理局重点专科协作组肝癌诊疗方案”。
肝癌临床常见证候:肝郁脾虚证肝胆湿热证肝热血瘀证脾虚湿困证肝肾阴虚证(三)治疗方案的选择治疗方案参照“国家中医药管理局重点专科协作组肝癌诊疗方案”1.诊断明确,第一诊断为肝癌(原发性肝癌)。
2.患者适合并接受中医治疗。
(四)标准住院日≤21天(五)进入路径标准1.第一诊断必须符合肝癌(TCD编码:BNA001),原发性肝癌(ICD-10编码:C22)。
2.当患者合并其他疾病,但住院期间无需特殊处理也不影响第一诊断时,可以进入路径。
(六)中医证候学观察四诊合参,收集该病种不同证候的主症、次症、舌、脉特点。
注意证候的动态变化。
(七)入院检查项目1.必需的检查项目(1)血常规、尿常规、大便常规(2)肝功能、肾功能、电解质、血糖(3)凝血功能(4)乙肝两对半、乙型肝炎DNA测定(5)肿瘤标志物(AFP/AFU等)(6)胸部正侧位X线片(7)心电图(8)上腹CT或B超2.可选择的检查项目:根据病情需要而定,如上腹MR或PET/CT或超声造影检查、丙型肝炎病毒抗体等。
(八)治疗方法1.辨证选择口服中药汤剂、中成药。
(1)肝郁脾虚:健脾益气,疏肝软坚。
(2)肝胆湿热:清热利湿,凉血解毒。
(3)肝热血瘀:清肝凉血,解毒祛瘀。
(4)脾虚湿困:健脾益气,利湿解毒。
(5)肝肾阴虚:清热养阴,软坚散结。
2.辨证选择中药注射液静脉滴注。
3.针灸治疗:可根据病情辨证取穴。
4.中药外敷疗法:根据病情需要选择。
5.推拿治疗:根据病情选用。
原发性肝癌经皮肝动脉化疗栓塞术(TACE)临床路径

原发性肝癌经皮肝动脉化疗栓塞术(TACE)临床路径一、原发性肝癌经皮肝动脉化疗栓塞术(TACE)临床路径标准住院流程(一)适用对象。
第一诊断为原发性肝细胞癌(ICD-10:C22.001/C22.951)。
不能手术切除的中晚期原发性肝癌患者;可以手术切除,但由于其他原因(如高龄、严重肝硬化等)不能或不愿接受手术的患者。
(二)诊断依据。
1.临床症状:肝区疼痛、食欲减退、上腹饱胀、消化不良、恶心、呕吐、腹泻、消瘦、乏力、发热。
晚期常出现黄疸、出血倾向。
远处转移引起的症状及肝外非特异性表现等。
患者常有慢性肝病病史。
2.体征:肝脏肿大、血管杂音、黄疸、门静脉高压征象,浸润、远处转移和合并症引起的体征。
3.辅助检查:血清AFP等肿瘤标志物;肝脏影像学(腹部超声检查、MRI、CT),选择性肝动脉造影、PET-CT、骨扫描。
4.病理学诊断明确:术后病理、经皮肝穿刺活检或淋巴结穿刺活检。
5.HCC的临床诊断:建议尽可能取得病理诊断。
对于无法获得病理学诊断的肝细胞癌,2011年中国《原发性肝癌诊疗规范》建议如下,1+2a两项或者1+2b+3三项时,可确定HCC的临床诊断。
(1)具有肝硬化以及HBV和(或)HCV感染的证据。
(2)典型的HCC影像学特征:同期多排CT扫描和(或)动态对比增强MRI检查显示肝脏占位在动脉期快速不均质血管强化,而静脉期或延迟期快速洗脱。
(2a)如果肝脏占位直径 2cm,CT和MRI两项影像学检查中有一项显示肝脏占位具有上述肝癌的特征,即可诊断HCC。
(2b)如果肝脏占位直径在1-2cm,则需要CT和MRI 两项影像学检查都显示肝脏占位具有上述肝癌的特征,方可诊断HCC,以加强诊断的特异性。
(3)血清AFP≥400μg/L持续1个月或≥200μg/L持续2个月,并能排除其他原因引起的AFP升高,包括妊娠、生殖系胚胎源性肿瘤、活动性肝病及继发性肝癌等。
6、临床分期:建议用巴赛罗那(BCLC)分期标准,也可参照中国分期标准。
原发性肝癌临床路径

□备皮
□术后密切观察患者情况
□术后心理、生活护理
□疼痛护理
□留置管道护理及指导
病情变异记录
□无□有,原因:
1.
2.
□无□有,原因:
1.
2.
□无□有,原因:
1.
2.
护士
签名
医师
签名
时间
住院第2-6天
(术后第1日)
住院第3-11天
(术后第2-6日)
住院第6-12天
(术后第5-7日,出院日)
□术后用药:护肝药物(在前述护肝药物中品种或用量调整),补液治疗,白蛋白5~12.5g静滴1-2次/d(低白蛋白血症时)。
主要
护理
工作
□环境介绍、护理评估
□制定护理计划
□静脉取血(明晨取血)
□指导病人到相关科室进行检查
□饮食、心理、生前指导
□告知患者及家属术前流程及注意事项
□完成出院记录、病案首页、出院证明书
□将“出院小结”的副本交给患者或其家属
重
点
医
嘱
长期医嘱:
□肿瘤科护理常规
□二级护理或一级护理
□饮食
□护肝药物、抗病毒药物、免疫调节药物(同前)
□补液
临时医嘱:
□解除经皮股动脉穿刺点包扎。
□既往基础用药临时下达
□护肝药物调整
□白蛋白5~12.5g静滴1-2次/d(低白蛋白血症时)
□上级医师查房
□开术后医嘱
□向患者及家属交代病情及术后注意事项
□确定有无麻醉、手术并发症
重
点
医
嘱
长期医嘱:
□肿瘤科护理常规
□二级护理
□饮食
□护肝药物:肝泰乐0.399~0.798静滴1/d、还原型谷胱甘肽0.6~1.8静滴1/d、甘利欣10~30mg静滴1/d、甘草酸苷60~120mg静滴1/d、思美泰0.5~1.0静滴1/d、凯时10ug静滴1/d、多烯磷脂酰胆碱465~930 mg静滴1/d
原发性肝癌诊疗全指南2024(最新版)

原发性肝癌诊疗全指南2024(最新版)
概述
该指南旨在为医务人员提供关于原发性肝癌的诊疗方案。
本指南基于最新的研究和证据,旨在帮助医生制定简单且没有法律复杂性的策略,以提供最佳的诊疗结果。
诊断
- 临床症状和体征,如乏力、食欲减退、腹胀和肝区肿块等,应引起医生的注意。
- 必须通过影像学检查(如超声、CT扫描或MRI)来确认肝癌的存在。
- 确认病理学诊断是确诊和分期的关键步骤。
分期
- 采用肝癌分期系统(如TNM分期)对患者进行分期,以确定最佳的治疗策略。
治疗
- 小肝癌(小于3cm):对于早期诊断的小肝癌,手术切除是首选的治疗方法。
对于不适合手术的患者,可以考虑射频消融、微波消融或经动脉化疗栓塞术作为替代治疗。
- 中晚期肝癌:放射治疗、化学治疗和靶向治疗可以作为辅助治疗或姑息治疗的选择,以延长患者的生存期和缓解症状。
- 转移性肝癌:对于转移性肝癌,综合治疗包括化学治疗、靶向治疗和免疫治疗等。
随访
- 对于接受治疗的患者,定期随访是必要的,以评估治疗效果和监测可能的复发。
- 随访包括体格检查、血液检查和影像学检查等。
预防
- 预防原发性肝癌的最佳方法是采取健康的生活方式,包括戒烟、限制饮酒、保持健康体重和接种乙型肝炎疫苗。
请注意,以上内容仅为指南提要,具体实施时应根据个体情况进行评估和决策。
---。
肝癌临床路径

肝癌临床路径一、肝癌临床路径标准住院流程(一)适用对象。
第一诊断为肝癌(ICD-10:D01.553)可行肝脏肿瘤导管介入治疗和/或射频消融治疗(ICD-9-CM-3:99.253、88.472、99.691)。
(二)诊断依据。
(中国抗癌协会肝癌专业委员会2001年修订)源自:中华医学会编著:《临床诊疗指南》肿瘤分册,人民卫生出版社2005年11月第1版,P322-3231. 病理诊断:病理学检查证实为原发性肝癌者。
2. 临床诊断:①AFP≥400μg/L,能排除妊娠、活动性肝病、生殖腺胚胎源性肿瘤及转移性肝癌等,并能触及肿大、坚硬及有结节状的肝脏或影像学检查有肝癌特征的占位性病变者。
②AFP <400μg/L,能排除妊娠、活动性肝病、生殖腺胚胎源性肿瘤及转移性肝癌等,并有两种影像学检查有肝癌特征性占位病变;或有两种肝癌标志物(AFP异质体、异常凝血酶原、g-GT同工酶Ⅱ、α-L-岩藻糖苷酶及CA19-9等)阳性及一种影像学检查具有肝癌特征性占位性病变者。
③有肝癌的临床表现,并有肯定的肝外远处转移病灶(包括肉眼可见的血性腹水或在其中发现癌细胞),并能排除转移性肝癌者。
(三)治疗方案的选择。
依据巴塞罗那肝癌临床分期标准巴塞罗那肝癌临床分期标准肿瘤分期患者健康状况肿瘤特征Child评分O 超早期良好单个结节<2cm A或BA 早期良好单个结节<5cm;或不超过3个结节,每个结节<3cm A或BB 中期良好大的,多中心结节A或BC 进展期衰退血管侵犯,肝外转移A或BD 终末期严重衰退不论 C0期:(患者及/或家属充分知情,不愿选择切除、肝移植治疗方案),行肝动脉化疗栓塞术+射频消融治疗。
A期:(患者及/或家属充分知情,不愿选择切除、肝移植治疗方案),行肝动脉化疗栓塞术+射频消融治疗。
B期:肝动脉化疗栓塞术+射频消融治疗。
C期:肝动脉化疗栓塞术+射频消融治疗,门静脉癌栓伴有临床症状者,可行门静脉支架成型和门静脉癌栓射频消融治疗,可推荐患者口服索拉菲尼或其他分子靶向治疗。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
原发性肝癌临床路径
一、原发性肝癌临床路径标准住院流程
(一)适用对象。
第一诊断为原发性肝癌(ICD10:C22.0 ):
(二)诊断依据:
根据《临床诊疗指南-外科学分册》(人民卫生出版社,2006年,第一版)、《黄家驷外科学》(人民卫生出版社,2008年,第七版)及全国高等学校教材《外科学》(人民卫生出版社,2008年,第七版)。
1.主要症状:上腹或肝区疼痛不适。
食欲不振、腹胀、消化不良、恶心、呕吐、腹泻或便秘等消化道症状。
消瘦、乏力、体重下降,晚期可以出现恶病质。
2.体征:肝脏肿大以及肝硬化之体征。
3.影像学检查:B超;动态螺旋CT;MRI;选择性动脉造影。
4.实验室检查:血清AFP对于原发性肝癌具有较高的特异性。
AFP>400ug/L并能排除妊娠、活动性肝病、生殖腺胚胎源性肿瘤等,即可考虑肝癌的诊断;其它血清酶学和肿瘤标志物包括:谷氨酰转肽酶、异常凝血酶原、碱性磷酸酶、α-L-岩藻糖苷酶等。
(三)选择治疗方案的依据:
根据《临床诊疗指南-外科学分册》(人民卫生出版社,2006年,第一版)、《黄家驷外科学》(人民卫生出版社,2008年,第七版)及全国高等学校教材《外科学》(人民卫生出版社,2008年,第七版),原发性肝癌规范化诊治专家共识(中国抗癌协会肝癌专业委员会(CSLC)、临床肿瘤学协作专业委员会(CSCO)和中华医学会肝病学分会肝癌学组2008年征求意见稿)。
根据术前检查所获得的资料,多学科评估结果。
根据肿瘤分期选择治疗方法:手术(肝切除术、肝移植、姑息治疗)、非手术治疗(局部治疗、动脉化学栓塞、化疗、放疗、生物治疗、分子靶向治疗)、以及其他治疗方法(如中医中药治疗)。
(四)临床路径标准住院日为12-18天。
(五)进入路径标准。
1.第一诊断必须符合原发性肝癌疾病编码。
2.患者本人有手术治疗意愿。
3.满足肝切除术或肝血管结扎和/或插管术的条件。
(1)(必备条件)患者的一般情况:一般情况良好,无明显心、肺、肾等重要脏器器质性病变;肝功能正常、或仅有轻度损害(Child-Pugh A级);或肝功能分级属B级,经短期护肝治疗后恢复
到A级;肝储备功能(如ICGR 15)基本在正常范围以内;无不可切除的肝外转移性肿瘤。
(2)可行根治性肝切除的局部病变须满足下列条件:单发肝癌,表面较光滑,周围界限较清楚或有假包膜形成,受肿瘤破坏的肝组织少于30%;受肿瘤破坏的肝组织大于30%,但无瘤侧肝脏明显代偿性增大,达全肝组织的50%以上;多发性肿瘤,肿瘤结节少于3 个,且局限在肝脏的一段或一叶内。
(3)可行姑息性肝切除的局部病变须满足下列条件:3~5个多发性肿瘤,超越半肝范围者;肿瘤局限于相邻2~3个肝段或半肝内;肝中央区肝癌;肝门部有淋巴结转移者;周围脏器受侵犯者。
4.当患者同时具有其他疾病诊断时,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)术前准备2~5 天(指工作日)
1.所必须的检查项目:
(1)血常规+血型、尿常规、大便常规+潜血;
(2)肝肾功能、电解质、凝血功能、输血前检查、肿瘤标记物检查(含AFP);
(3)乙肝两对半、肝炎系列,HIV、梅毒等感染性疾病筛查
(4)胸片(正侧位)、心电图、肝脏CT增强,或肝脏MRI/MRA,和/或肝胆胰腺B超。
2.根据病情,可考虑进一步检查
(1)胃镜/胃肠钡剂造影:门静脉高压症的并发症的影响;
(2)靛氰绿清除率(ICGR),(视情况);
(3)超声心动图、肺功能检测和/或血气分析(视情况);
(4)必要时行选择性动脉造影,PET/CT:进一步了解肿瘤侵犯情况及提供转移证据。
(七)选择用药:
1.按照《抗菌药物临床应用指导原则》(卫医发{2004})执行,并结合患者的病情决定抗菌药物的选择。
2.推荐药物治疗方案(使用国家基本药物)。
3.在给予抗菌药物治疗之前应尽可能留取相关标本送培养,获病原菌后进行药敏试验,作为调整用药的依据。
有手术指征者应进行外科处理,并于手术过程中采集病变部位标本做细菌培养及药敏试验。
4.尽早开始抗菌药物的经验治疗。
经验治疗需选用能覆盖肠道革兰阴性杆菌、肠球菌属等需氧菌和脆弱拟杆菌等厌氧菌的药物。
建议使用第二代头孢菌素,有反复感染史者可选头孢曲松或头孢哌酮或头孢
哌酮/舒巴坦。
5.抗生素预防性用药时间为手术麻醉诱导开始至术后48小时,建议使用头孢曲松,预防性用药时间为1天。
(八)手术日为入院第4~7 天
1.麻醉方式:气管内麻。
2.手术方式:(1)规则性肝切除(左外叶肝切除、左半肝切除、右半肝切除、左三叶肝切除、右三叶肝切除、中叶肝切除、右后叶肝切除、尾叶肝切除),(2)非规则性肝切除术,(3)肝动脉结扎或/和肝动脉、门静脉插管术。
手术内置物:多无;留置肝动脉或静脉输液导管及装置(视情况)。
3.术中用药:麻醉常规用药,补充血容量药物(晶体、胶体)。
4.术中输血:根据术中出血量及病人血红蛋白水平而定。
5.病理: 术后标本送病理行石蜡切片(术中视情况行冰冻组织检查)。
(九)术后住院恢复7-10天。
1.必须复查的检查项目:血常规、血生化、肝功能、肾功能、凝血功能、肿瘤标志物。
2.其它相关检查,如腹部B超、CT检查、胸片(视情况)。
3.术后用药:抗生素的应用、制酸剂、营养治疗、护肝类药物。
4.各种管道处理:视具体情况尽早拔除胃管、尿管、引流管、深静脉穿刺管。
5.康复情况检测:监测生命体征、有无并发症发生、胃肠道功能恢复情况、指导患者术后饮食。
6.伤口护理。
(十)出院标准:(围绕一般情况、切口情况、第一诊断转归)
1.伤口愈合好,无感染,肠道功能基本恢复。
2.常规化验指标复查无明显异常;影像学复查(如需要)无明显异常。
3.没有需要住院处理的并发症和/或合并症等。
(十一)变异及原因分析。
1.全身重要器官功能不全的合并症及并发症影响手术安全性者,需要进行相关的诊断和治疗。
2.肝癌合并门静脉主干癌栓(PVTT)和(或)腔静脉癌栓、合并胆管癌栓;合并门脉高压症的严重并发症(如消化道大出血)、肝脏功能中重度损害(如肝性脑病、肝肾综合症、黄疸、凝血功能紊乱及难以控制腹水等)、或肝炎活动影响手术安全性者。
3.术前明确符合二期切除适应证者。
4.不同意手术者。
5.肝外广泛转移。
6.围手术期的合并症和/或并发症,需要进行相关的诊断和治疗,导致住院时间延长、费用增加。
(十二)随访。
第一年每3个月一次,第二、三年每6个月一次,以后每年一次,行血常规、生化、肿瘤标记物检测、影像学检查。
