子宫内膜异位症的临床分期及分型的进展(一)
子宫内膜异位症

子宫内膜异位症分享|发布时间:2013年12月25日点击数:4137 次字体:小大具有生长功能的子宫内膜组织(腺体和间质)出现在宫腔被粘膜覆盖以外部位时称为子宫内膜异位症(EMT),简称内异症。
EMT以痛经、慢性盆腔痛、不孕为主要表现,是育龄妇女的常见病,该病的发病率近年有明显增高趋势,发病率约占育龄妇女的10%~15%,占痛经妇女的40%~60%。
在不孕患者中,30%~40%合并EMT,在EMT患者中不孕症的发病率约40%~60%。
该病一般仅见于生育年龄妇女,以25~45岁妇女多见。
绝经后或切除双侧卵巢后异位内膜组织可逐渐萎缩吸收,妊娠或使用性激素抑制卵巢功能可暂时阻止此病的发展,故EMT 是激素依赖性疾病。
EMT虽为良性病变,但具有类似恶性肿瘤远处转移、浸润和种植生长能力。
异位内膜可侵犯全身任何部位,最常见的种植部位是盆腔脏器和腹膜,以侵犯卵巢和宫底韧带最常见,其次为子宫、子宫直肠陷凹、腹膜脏层、阴道直肠膈等部位,故有盆腔EMT之称。
一、发病机制本病的发病机制尚未完全阐明,关于异位子宫内膜的来源,目前有多种学说。
1.种植学说妇女在经期时子宫内膜碎片可随经血倒流,经输卵管进入盆腔,种植于卵巢和盆腔其他部位,并在该处继续生长和蔓延,形成盆腔EMT。
但已证实90%以上的妇女可发生经血逆流,却只有10%~15%的妇女罹患EMT。
剖宫产手术后所形成的腹壁瘢痕EMT,占腹壁瘢痕EMT的90%左右,是种植学说的典型例证。
2.淋巴及静脉播散子宫内膜可通过淋巴或静脉播散,远离盆腔部位的器官如肺、手或大腿的皮肤和肌肉发生的EMT可能就是通过淋巴或静脉播散的结果。
3.体腔上皮化生学说卵巢表面上皮、盆腔腹膜都是由胚胎期具有高度化生潜能的体腔上皮分化而来,在反复经血逆流、炎症、机械性刺激、异位妊娠或长期持续的卵巢甾体激素刺激下,易发生化生而成为异位症的子宫内膜。
4.免疫学说免疫异常对异位内膜细胞的种植、粘附、增生具有直接和间接的作用,表现为免疫监视、免疫杀伤功能减弱,粘附分子作用增强,协同促进异位内膜的移植。
妇产科子宫内膜异位症

思考题
6.卵巢巧克力囊肿是: A.因其囊内液体状似巧克力而得名 B.卵巢子宫内膜异位囊肿 C.卵巢黄素化囊肿 D.卵巢宫外孕 E.卵巢非赘生性囊肿
思考题
女性45岁有人工流产史,人流后半年出现痛经, 并进行性加剧,经量较前增多,妇查:子宫后 位增大活动受限,B型超声检查:见子宫肌层 回声增强。最可能的诊断是:
教学资料
• 资料仅供参考
三、病理:输卵管
输卵管:可在其管壁浆膜层见到紫褐
色斑点或小结节。 输卵管粘连,甚至扭曲,但管腔多通
畅。
三、病理:其他
阑尾、膀胱、直肠、会阴、腹壁疤 痕等
呈紫兰色、或红棕色点状、片状
三、病理:其他
阑尾异位内膜病变
横隔异位内膜病变
三、病理:膀胱
三、病理:膀胱
三、病理:直肠
三、病理:镜检
三、病理卵巢巧克力样囊肿
(Chocolate Cyst)
三、病理:腹膜型
宫骶韧带、Douglas陷凹和子宫后壁下段腹膜 →→→→是好发部位
早期: 紫褐色出血点或颗粒状结节 晚期: Douglas陷凹变浅,甚至完全消失
早期异位内膜病变
晚期异位内膜病变
三、病理:腹膜型
腹膜:有色素沉着型和非色素沉着型
八、治疗:药物治疗
1.对症治疗 消炎痛、中药、腹腔镜检。 2.性激素治疗 抑制丘脑下部-垂体-卵巢
轴,抑制雌激素合成,抑制周期性出血。 短效避孕药 (孕二烯酮+炔雌醇 敏定偶) 内美通 2.5mg/片,每周2次,3-6个月。 达非林(GnRH-a)3.75mg,m q30d 米非司酮(Ru-486)10-12.5mg,qd。 达那唑 安宫黄体酮
妇产科学课件:子宫内膜异位症

↔ implnats
Angiogenesis, neurogenesis,
Interleukin-1β steroidogenesis, proliferation,
Interleukin-8 invasion, survival
↘
TNF-α Interleukin-6
↑
PGE2
Sensory,
NGF
of diagnosing endometriosis and treating associated pain and infertility totaled $22 billion in 2002
Age at Diagnosis
36 –45 15%
> 45 3%
< 19 6%
19 – 25 24%
子宫内膜异位症
The common clinical problem
• A healthy 25-year-old woman presents with worsening dysmenorrhea, pain of recent onset in the left lower quadrant, and dyspareunia.
• Dysmenorrhea (in 50 to 90% of cases) • Dyspareunia • Deep pelvic pain
Lower abdominal pain with or without back and loin pain. • Bladder- and bowel-associated symptoms • Symptoms overlap with those of several of the gynecologic conditions
子宫内膜异位症地临床分期及分型地进展(一)

子宫内膜异位症的临床分期及分型的进展(一)疾病的分期对不同期别应采取何种治疗措施、判断与比较疗效及估计预后起着至关重要的作用。
目前尚无一种完善的内异症分期和分型系统来指导诊断、治疗和预后判断,尤其是其特征性的表现:疼痛和不孕。
理想的临床分型方法应该基于疾病的自然史﹑病变浸润的深度﹑症状的严重性以及受累器官的最终结局,可以反映病变的严重性,指导临床治疗,预测患者的预后。
人们一直试图对内异症进行分期探讨,这一努力已持续了近一个世纪。
目前我国多采用美国生育学会(American Fertility Society,AFS)提出的“修正子宫内膜异位症分期法(r-AFS)”。
该分期法于1985年最初提出,1997年再次修正。
该分期法有利于评估疾病严重程度、正确选择治疗方案、准确比较和评价各种治疗方法的疗效,并有助于判断患者的预后。
但仍有一些不足,理想的临床分期方法应该基于疾病的自然史、病变浸润的深度、症状的严重性以及受累器官的最终结局,可以反映病变的严重性、指导临床治疗、预测患者的预后。
理想的EMs分型分期方法应该能够全面描述患者的病变范围和浸润深度,反映其疼痛和不孕相关的病史,能够对其治疗方案、手术范围提供参考和指导,并对患者治疗后疼痛缓解情况、生殖结局以及疾病转归具有预测意义。
一、分期系统的历史回顾和分类内异症很早就有基于解剖基础的分类描述,而且分类系统多样。
各种分类系统参考的标准主要是:组织学类型,解剖学分布,组织病理学和疼痛程度,临床、解剖和组织病理学表现,累积的器官组织,体检及手术发现等。
随着对疾病性质认识的深入,很多系统都进行了调整和改进。
有些系统已经不再用于临床,但是研究者的经验、智慧和失败的教训对后来新系统的设计都具有重要价值,值得借鉴和尊重。
迄今为止,学者们提出了数十种分期方案,大致以年代为序,基本上反映了人们对EMs 认识的由浅入深,由表及里,从感性到理性的上升过程。
1.以卵巢出血性囊肿(即巧克力囊肿)及其产生的粘连为基础 1921年由Sampson提出,将EMs分为卵泡、黄体、基质和内膜期。
子宫内膜异位症定位超声诊断分期及临床应用PPT课件

并发症预防和处理策略
预防策略
加强术前评估,识别高危因素;规范手术操 作,减少组织损伤;术后给予药物治疗,降 低复发率。
处理策略
对于轻度并发症,如疼痛、发热等,给予对 症治疗;对于重度并发症,如感染、出血等 ,需积极采取手术治疗,同时加强抗感染治
疗。
患者教育和心理支持重要性
01
患者教育
02
定义
子宫内膜异位症是指子宫内膜组织在子宫腔以外的部位生长、浸 润和周期性出血的妇科疾病。
发病原因
可能与遗传、免疫、内分泌、炎症等因素有关,导致子宫内膜细 胞在子宫腔以外的部位种植和生长。
临床表现及分型
临床表现
痛经、慢性盆腔痛、性交痛、月 经异常和不孕等。
分型
根据病变部位和范围可分为卵巢 型、腹膜型、深部浸润型和其他 部位型。
超声造影技术
超声造影技术通过注射造影剂增强血 液的回声信号,能够更清晰地显示子 宫内膜和异位病灶的血流情况,提高 诊断的敏感性和特异性。
定位技术在手术治疗中价值
术前评估
定位技术能够在术前准确评估病灶的位置、大小和与周围组织的毗邻关系,为手术方案的制定提供重 要依据。
术中导航
定位技术能够在术中实时导航,帮助医生准确找到病灶并进行切除,提高手术的准确性和安全性。
超声诊断技术将与其他技术相结合,提高诊断准确性
未来,超声诊断技术将与人工智能、三维打印等技术相结合,形成更加完善的诊断体系, 提高子宫内膜异位症的诊断准确性和治疗效果。
超声诊断技术将推动个体化治疗的发展
随着精准医疗的不断发展,超声诊断技术将为子宫内膜异位症患者提供更加个体化的治疗 方案,提高患者的生存质量和预后。
02
超声诊断技术在子宫内膜异位症中应用
子宫内膜异位症评分
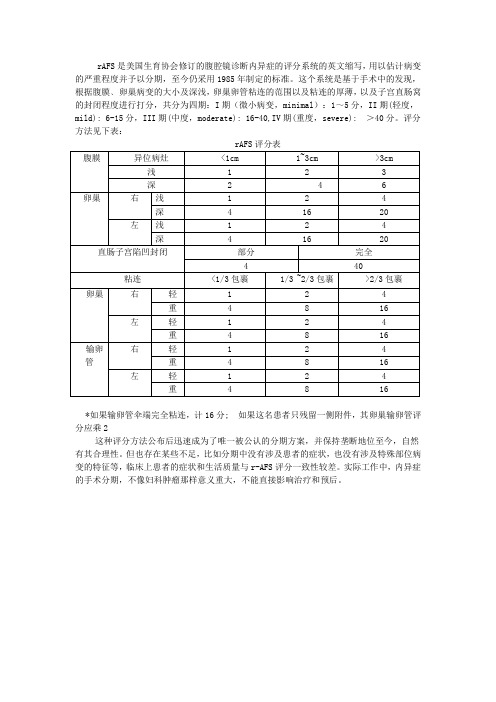
这种评分方法公布后迅速成为了唯一被公认的分期方案,并保持垄断地位至今,自然有其合理性。但也存在某些不足,比如分期中没有涉及患者的症状,也没有涉及特殊部位病变的特征等,临床上患者的症状和生活质量与r-AFS评分一致性较差。实际工作中,内异症的手术分期,不像妇科肿瘤那样意义重大,不能直接影响治疗和预后。
rAFS评分表
腹膜
异位病灶
<1cm
1~3cm
>3cm
浅
1
2
3
深
2
4
6
卵巢
右
浅
1
2
4
深
4
16
20
左
浅
1
2
4
深
4
16
20
直肠子宫陷凹封闭
部分
完全
4
40
粘连
<1/3包裹
1/3 ~2/3包裹
>2/3包裹
卵巢
右
轻
1
2
4
重
4
8
16
左
轻
1
2
4
重
4
8
16
重
4
8
16
子宫内膜异位症到底是怎么回事和子宫内膜癌有怎么样的区别

子宫内膜异位症到底是怎么回事和子宫内膜癌有怎么样的区别子宫内膜异位症属于生育年龄妇女高发性疾病,患病后患者会出现不育及腹部疼痛等不良症状,由于此病具有较强的广泛种植性及侵袭性,因此很容易病变发展为子宫内膜癌,接下来,本文就对子宫内膜异位症到底是怎么回事?子宫内膜与子宫内膜癌有怎样的区别?进行了详细的阐述,如下文。
一、子宫内膜异位症到底是怎么回事?1.子宫内膜异位症定义传统观念认为,子宫内膜异位症是超出机体子宫腔范围进行生长。
现阶段,有很多的新型观念认为,依赖于卵巢激素的子宫内膜异位属于生理性症状,即当异位内膜出现反复性、周期性出现现象时,才可以被认为子宫内膜异位症病症。
更有前瞻性研究得出,子宫内膜异位症患者随着其病情的进展,会出现一定的生物学周期特点,基本上每个女性均会出现表浅或者是轻度的内异症,但是因为服用避孕药或者是妊娠药,又会出现一定的激素变化现象,并自动萎缩。
2.子宫内膜异位症发病机制子宫内膜异位症具有不一致性以及多形性特点,该病症的早期病变多由腺体及内膜细胞组成,有丰富的血管,因此在临床上也被叫做是红色病变,但是随着患者病情的发展,其病灶处会出现反复性出血现象,且会伴有棕色色素沉着,随着出血的逐渐吸收,瘢痕组织将逐渐产生,随之出现血管网减少现象,临床上,将此病病变称之为白色病变。
红色病变发生于子宫内膜异位症病的初始阶段,存在活跃有丝分裂、丰富血管以及活跃病变的特点,而白色病变存在血管极少,且有缺乏有丝分裂的特点,患者的病变组织并不活跃。
子宫内膜异位症病情的进展可分为多阶段进行,即首先出现异位内膜化生及种植,其次产生不典型的病变组织,再次产生典型的、有色素沉着的病变组织,最后发生卵巢子宫内膜粘连、囊肿及深部浸润症状。
子宫内膜异位症病症有不同的病理表现形态,可用于对患者病情诊疗及进展判断提供重要性依据,进而便于在不同阶段内实施有针对性的治疗措施。
虽然子宫内膜异位症患者病变组织存在一定的功能状态及多形性,但是对于病灶范围、颜色、深部病变以及囊肿大小等指标并未考虑在内,因此,部分学者建议,应对该病症的分期进行修改,以达到良好的治疗目的。
子宫内膜异位症指南课件

要保留生育功能者。保守性手术以腹腔镜为首选。
• 2. 子宫及双侧附件切除术: 切除全子宫、双侧附件以及所有肉眼可见的病灶。
适合年龄较大、无生育要求、症状重或者复发后经保守性手术或药物治疗无 效者。
• 3. 子宫切除术: 切除全子宫,保留卵巢。主要适合无生育要求、症状重或者
• 复发后经保守性手术或药物治疗无效,但年龄较轻希望保留卵巢内分泌功
• 3. 不孕: 40%~50%的患者合并不孕。
• 4. 盆腔结节及包块: 17%~44%的患者合
并盆腔包块(子宫内膜异位囊肿)。
• 5. 其他表现: 肺及胸膜内异症可出现经期咯
血及气胸。剖宫产术后腹壁切口、会阴切 口内异症表现为瘢痕部位结节、与月经期 密切相关的疼痛。
9
四、诊断
• 1. 临床症状和体征。 • 2. 影像学检查: 彩超检查,主要对卵巢子宫
疗;
• (2)未合并不孕及无附件包块者,首选药
物治疗;
• (3)药物治疗无效可考虑手术治疗。内异
症相关疼痛的诊治流程见图 1。
24
25
• 2. 经验性药物治疗:对无明显盆腔包块及
不孕的痛经患者,可选择经验性药物治疗。 一线药物包括:NSAID.口服避孕药及高效 孕激素(如醋酸甲羟孕酮等)。二线药物 包括 GnRH-a、左炔诺孕酮宫内缓释系统 (LNG-IUS)。一线药物治疗无效改二线药 物,如依然无效,应考虑手术治疗。所有 的药物治疗都存在停药后疼痛的高复发率。 痛经也可考虑中药治疗。
endometriosis)包括瘢痕内异症(腹壁切口及会 阴切口)以及其他少见的远处内异症,如肺、胸 膜等部位的内异症。
7
三、临床表现
• 1. 内异症的临床症状具有多样性: 最典型的临床症状是盆
深部浸润型子宫内膜异位症的临床及研究进展

深部浸润型子宫内膜异位症的临床及研究进展子宫内膜异位症(内异症)是指子宫内膜组织(腺体和间质)在子宫内膜以外的部位出现、生长、浸润、反复出血,可形成结节及包块,引起疼痛和不育等。
内异症的临床病理类型分为四型:1、腹膜型内异症(peritoneal endometriosis, PFM),2、卵巢型内异症(ovarian endometriosis, OEM),3、深部浸润型内异症(deep infiltrating endometriosis, DIE),4、其他部位的内异症(other endometriosis, OtEM)。
深部浸润型内异症是指病灶浸润深度≥5 mm,常见于子宫骶韧带、子宫直肠陷凹、阴道穹隆、直肠阴道隔等,其中直肠阴道隔包括两种情况,一种为假性直肠阴道隔内异症,即子宫直肠陷凹的粘连封闭,病灶位于粘连下方;另一种为真性直肠阴道隔内异症,即病灶位于腹膜外,在直肠阴道隔内,子宫直肠陷凹无明显解剖异常。
[1]本文对深部浸润型内异症的发病、诊断和治疗研究进展进行综述。
1、DIE的临床表现早在上个世纪初,子宫内膜深部浸润的概念首先被提出来[2],直到上世纪90年代,才被明确的定义[3]。
DIE的确切发病率目前尚不清楚,有学者曾经研究了经手术治疗的连续的132例子宫内膜异位症患者,发现深部病变的比例高达33%[4]。
由于深部浸润的病灶经常是很活跃而且和盆腔痛和深部性交痛密切相关,近年来,引起人们越来越广泛的重视。
其主要症状是疼痛,可以表现为严重的痛经、深部性交痛、慢性盆腔痛,排便痛、及与泌尿系统和消化道系统相关的疼痛及功能受损的表现。
有研究表明,子宫骶韧带、阴道穹隆、阴道直肠隔和直肠的内异症病变引起的疼痛程度是表浅腹膜型和卵巢型的3~5倍。
疼痛的部位和性质与病灶的分布有关对直肠和阴道的深部侵犯和附件区广泛的粘连是造成严重痛经的独立相关因素[5~7]。
DIE主要分布在以下部位,1、膀胱,病灶侵犯膀胱肌层;2、子宫骶韧带(USL);3、阴道;4、肠道。
新版中医单病种—子宫内膜异位症

子宫内膜异位性疾病【定义】子宫内膜异位性疾病包括子宫内膜异位症与子宫腺肌病,两者均由具有生长功能的子宫内膜异位所致,临床上常可两者并存,但其发病机制、临床表现、对卵巢激素的敏感性有所差异,在此分而述之。
当具有生长功能的子宫内膜组织(腺体和间质)出现在子官腔被覆内膜及子宫肌层以外的部位,并受卵果激象的影响而发生周期性改变(生长、浸润、反复出血),形成结节及包块,引起疼痛,不育等,称为子宫内膜异位症。
当子宫内膜腺体及间质侵入子宫肌层,在激素的影响下发生出血、肌纤维结缔组织增生,形成弥没炳变或局限性病变,称子宫腺肌病。
多发生于30~50岁经产妇,15%~40%同时合并子宫内膜异位症,约半数合并子宫肌瘤。
本病相当于中医学“痛经”“不孕症”“薇瘕”“月经不调”崩漏”等范畴。
【诊断标准】一、临床诊断(一)临床症状下腹痛和痛经、不孕、性交不适、月经异常、其他特殊症状(肠道子宫内膜异位可出现腹痛、腹泻、周期性少量便血,膀胱子宫内膜异位可出现尿频、尿痛、周期性尿血,腹壁瘢痕子宫内膜异位可出现瘢痕处周期性疼痛,肺部子宫内膜异位可出现经期咳嗽、咯血及气胸)。
(二)体征子宫均匀性增大,子宫后位固定,一侧或双侧附件触及活动度较差的包块,直肠子宫凹陷、宫骶韧带、子宫后壁下段、阴道后穹窿等部位触及触痛性结节,子宫颈、阴道壁、瘢痕子宫处可见隆起的紫蓝色斑点或小结节。
(三)实验室检查血清CA125、抗子宫内膜抗体(EMAB)值测定可提高子宫内膜异位性疾病的诊断率,并可作为疗效评估和复发预测的指标。
(四)影像学检查B型超声检查是诊断卵巢子宫内膜异位囊肿和膀胱、直肠子宫内膜异位症的重要方法,可确定子宫内膜异位囊肿的位置、大小和形状,一般囊肿呈圆形或椭圆形,与周围脏器粘连,囊壁较厚,且粗糙不平,囊内为密集细小强光点反射或不规则反射。
早期病灶超声诊断多无特殊发现。
盆腔CT及MRI对盆腔外子宫内膜异位症以及深部浸润病变的诊断和评估有一定意义,但费用昂贵,不作为初选的诊断方法。
华医网公共课程临床基本技能操作试题及答案

华医网公共课程临床基本技能操作试题及答案1 “大炮音”提示下列哪种疾病(D)2 “医乃仁术”是指(B)3 ABO血型物质不可能(B)4 CPD-A(枸橼酸钠磷酸盐葡萄糖-腺嘌呤)全血保存有效期为(D)5 Gondon征操作方法为(D)6 V6导联探查电极的位置是(D)7 拔除阻生牙,术后出现干槽症,经过处理后在创口内所填塞的碘仿纱条,抽除的时间为(B )8 病理条件下,心尖搏动增强原因为(D)9 病理性黄染时,哪个部位最明显(A)10 产后缺乳是指产后几天以上无乳或乳汁分泌减少(B )11 出现下述哪种波即可肯定病人处于轻睡期(D )12 传染病的早期诊断中主要测定血清中的(C )13 刺激迷走神经可以终止的心律失常是(A)14 等渗性缺水输入大量等渗盐水,会出现(B )15 低氯血症见于(B)16 毒蛇咬伤最有效的局部早期处理方法是(A )17 对药物治疗无效的反复发作室性心动过速或心室颤动的心力衰竭患者,最适宜的治疗为(B)18 儿童康复的最终目标是(B)19 二尖瓣狭窄患者最常见的早期症状为(A)20 反映左右心房电激动过程的是()21 肺内局限性的湿啰音提示(C)22 改善急性左心衰竭症状最有效的药物是(A)23 高渗性缺水的治疗一般用(D)24 高渗性缺水是指血清钠大于(D)25 关于胆道镜检查,下列哪项应慎重(D)26 关于肺炎球菌肺炎的X线表现,不正确的是(C )27 关于慢性非萎缩性胃炎的内镜特征描述错误的是(C )28 关于免疫反应,下列哪项是错误的(B)29 关于湿啰音的描述,正确的是()30 关于血尿的描述,正确的是(A)31 患者,男性,65岁,尿黄纳差右上腹隐痛2个月,上腹B超示肝右叶弥漫占位性病变,多年酗酒史,3年前健康体检发现肝硬化,下列哪项检查不是临床确诊该患者为原发性肝癌所必需的(B)32 肌张力评定的适应证是(C)33 急性鼻窦炎的临床表现,下述哪项是错误的(D)34 急性扁桃体炎的诊断依据为(A)35 急性腹膜炎合并麻痹性肠梗阻所致的缺水为(C )37 急性中耳炎病变主要位于(B)38 精神运动性发作的脑电波异常波为(D)39 颈6神经根受累时表现为(C)40 酒精性肝损害时,下列哪种酶增高最显著(D )41 梨形心脏见于(A)42 麻疹疫苗的初种年龄为(D)43 某病人胸痛6h后入院,临床检验ECG未见典型急性心梗改变,为进一步明确诊断应选择(D)44 某病人右中肺听诊发现呼吸音柔软,呈吹风样“夫”音性质,吸气期较呼气期声音强,音调高,但吸气时间较呼气持续时间长,应诊断为(B)45 尿毒症时,BUN和血CO2CP结果应为(A )46 尿中出现白细胞管型,最可能的疾病是(D )47 判断骨髓增生程度的主要标准是(C)48 喷射性呕吐,可见于(D)49 区别化脓性脑膜炎和结核性脑膜炎的主要检查方法是(B)50 肾盂癌常见症状(C)51 手法肌力检查肌力三级的特征是(D)52 手术室内空气的定期消毒方法是(C)53 通常用于判断贫血严重程度的指标是(B)54 维持人体姿势和产生运动的动力是(B)55 吸气性呼吸困难见于(C)56 下列除哪项外,均可引起血清钾增高(D)57 下列活动中哪项MET最小(C)58 下列哪项不是慢性喉炎检查所见(D)59 下列哪项属于纤溶异常的实验室检查(C)60 下列哪项最可能提示三度房室传导阻滞(A)61 下列哪种情况不会出现语音震颤增强(B)62 下列哪种制剂不属于主动免疫(B)63 下列情况红细胞增多,哪项不是由于血液浓缩(B )64 下列问诊方法中不正确的是(D)65 下列引起意识障碍的疾病中属脑血管疾病的是(A )66 消化性溃疡最常见的并发症是(B)67 心电图表现为P波高尖,肢体导联P波电压>0.25mV的是(B )68 心电图上R-R间期绝对规则,频率200次/分,QRS波群时限为0.08 秒,最可能的诊断是(A)69 心尖部触及舒张期震颤最常见于(A)70 心尖部触及舒张期震颤最常见于(A)71 血清中Ig含量缺乏一般考虑(D)72 羊水过多最常见的情况是(B)73 以下不属于胎位异常的是(B)36 急性肠梗阻治疗中,最重要的措施是(B)74 以下几种常见的病理步态哪一种是正确的(B )75 以下哪项不符合甲亢的临床表现(D)76 以下哪项提示肝硬化食管静脉曲张破裂出血意义最大(D)77 因支气管静脉曲张破裂所致咯血最常见于(D)78 应用仪器的静态平衡功能评定结果不包括(D)79 用改良牛鲍计数盘计数白细胞,充池后每大方格容积为(C )80 用温度测验牙髓活力时,应利用(C)81 有关鼻旁窦检查的描述,下列哪一项是错误的(D )82 有关开胸心脏按压术,下列哪项错误(B)83 有关纤维支气管镜检,下列哪项不正确(C )84 有关纤维支气管镜检查,下列哪项不正确(D )85 在慢性化脓性中耳炎的诊断中,哪一项是最必需的检查(C )86 在心电图上测得R-R间期为0.80秒,其心率应为(D)87 诊断心房颤动最重要的证据是(B)88 正常QRS波群时限为(A)89 正常成人的尿相对密度为(A)90 正常成人心率为(D)91 正常成人血清钾的参考值为(A)92 正常肝脏(A)93 中性粒细胞减少一般不见于(D)94 重度低渗性缺水,已有休克,抢救时一般先输给下列何种液体(D )95 周围血片中出现幼红细胞最可能是(B)96 属于腕部特殊检查的是(C)97 子宫内膜异位症临床分期的依据是(B)98 自身免疫性溶血性贫血病人输血应首选(B)99 自助具作用包括(C)100 作尿液妊娠试验,灵敏度最低,且已被淘汰的方法是(B )101急性肠梗阻治疗中,最重要的措施是B102 反应左右心房电激动过程的是A1、子宫内膜异位症临床分期的依据是(D )A、彩色超声多普勒检查B、典型病史及妇科检查C、血清CA125 测定D、腹腔镜检查2、正常QRS 波群时限为(C )A、≤0.10s B、≤0.11s C、≤0.12s D、≤0.13s3、以下不属于胎位异常的是(A、枕横位B、枕先露C、面先露D、臀先露 C )4、高渗性缺水是指血清钠大于(D)A、135mmol/L B、140mmol/L C、145mmol/L D、150mmol/L5、拔除阻生牙,术后出现干槽症,经过处理后在创口内所填塞的碘仿纱条,抽除的时间为(D)A、48hB、72hC、5 天D、7~10 天6、酒精性肝损害时,下列哪种酶增高最显著(D)A、ALTB、碱性磷酸酶C、单胺氧化酶D、γ -谷氨酰氨基转移酶7、通常用于判断贫血严重程度的指标是(B )A、RBC B、Hb C、Hct D、MCH 8、肌张力评定的适应证是(C )A、关节不稳B、严重疼痛C、神经源性肌力减退D、急性扭伤9、肾盂癌常见症状(D )A、高血压B、腰部包块C、肾绞痛并有血尿D、间歇无痛性血尿10、下列活动中哪项MET 最小(A)A、步行2 4km/hB、坐厕C、交谊舞(快)D、下楼11、下列情况红细胞增多,哪项不是由于血液浓缩(B )A、连续呕吐B、高山居民C、反复腹泻D、出汗过多12、高渗性缺水的治疗一般用(C )A、单用等渗盐水B、等渗盐水和氯化钾C、5%葡萄糖注射液D、5%葡萄糖氯化钠注射液13、维持人体姿势和产生运动的动力是(B )A、重力B、肌肉收缩产生的主动拉力C、支撑反作用力D、机械摩擦力14、有关鼻旁窦检查的描述,下列哪一项是错误的(D )A、筛窦位于鼻根部与眼内眦之间B、均有窦口与鼻腔相通C、鼻旁窦炎时可出现鼻塞流浓涕头痛及鼻旁窦区压痛D、上颌窦位于眼眶上缘内侧15、患者,男性,65 岁,尿黄纳差右上腹隐痛2 个月,上腹B 超示肝右叶弥漫占位性病变,多年酗酒史,3 年前健康体检发现肝硬化,下列哪项检查不是临床确诊该患者为原发性肝癌所必需的(B )A、AFP B、肝功能生化C、肝穿刺活检D、另一种影像学检查16、“医乃仁术”是指(A )A、道德是医学的本质特征B、道德是医学活动中的一般现象C、道德是医学的非本质要求D、道德是医学的个别性质17、尿毒症时,BUN 和血CO2CP 结果应为(D )A、两者均升高B、两者均降低C、前者降低,后者升高D、前者升高,后者降低18、心电图表现为P 波高尖,肢体导联P 波电压>0.25mV 的是(B )A、左心房肥大B、右心房肥大C、左心室肥大D、右心室肥大19、用改良牛鲍计数盘计数白细胞,充池后每大方格容积为(C )A、1mm3B、10μ LC、0.1mm3D、1μ L 20、精神运动性发作的脑电波异常波为(D )A、额叶棘波B、双侧对称同步 3 波/s 棘慢综合C、高幅失律D、颞叶放电21、病理条件下,心尖搏动增强原因为(D )A、胸壁薄(消瘦儿童)B、肋间隙宽C、剧烈运动D、左心室肥大22、血清中Ig 含量缺乏一般考虑(D)A、重链病B、轻链病C、免疫增生病D、免疫缺陷病23、急性中耳炎病变主要位于(B )A、外耳道B、鼓室C、耳廓D、内耳24、ABO 血型物质不可能(D )A、辅助鉴定血型B、中和“天然”抗体C、预测胎儿ABO 血型D、存在于每人唾液中25、刺激迷走神经可以终止的心律失常是(A )A、阵发性室上性心动过速B、阵发性室性心动过速C、心房扑动D、心房颤动26、下列哪项属于纤溶异常的实验室检查(C )A、血vWF 测定B、血栓素B2 测定C、血FDP 测定D、血TAT 测定27、肺内局限性的湿啰音提示(C )A、急性肺水肿B、胸腔积液C、炎性病变D、气管痉挛28、因支气管静脉曲张破裂所致咯血最常见于(D )A、肺结核B、肺脓肿C、肺栓塞D、二尖瓣狭窄29、关于湿啰音的描述,正确的是(A )A、为吸气时气体通过气道内稀薄分泌物形成的水泡破裂声B、音调常高带乐音C、呼气时易听到D、持续时间长30、下列哪项最可能提示三度房室传导阻滞(A )A、P 波与QRS 波群无固定关系B、P 波频率高于QRS 波群频率C、P 波后部分QRS 波群脱落D、QRS 波群规律出现31、关于血尿的描述,正确的是(C )A、尿沉渣高倍镜下视野红细胞>5 个B、尿沉渣低倍镜下视野红细胞>5 个C、尿沉渣高倍镜下视野红细胞>3 个D、尿沉渣低倍镜下视野红细胞>3 个32、心尖部触及舒张期震颤最常见于(A )A、二尖瓣狭窄 B、二尖瓣关闭不全C、动脉导管未闭D、主动脉瓣狭窄33、等渗性缺水输入大量等渗盐水,会出现(B )A、高血钾B、高氯性酸中毒C、低氯性碱中毒34、CPD-A(枸橼酸钠磷酸盐葡萄糖-腺嘌呤)全血保存有效期为(D )A、10 天B、21 天C、28 天D、35 天35、反映左右心房电激动过程的是(A )A、P 波B、P-R 段C、QRS 波群D、ST 段36、属于腕部特殊检查的是(C )A、肩三角试验B、伸肘试验C、前臂直尺试验D、屈肌紧张试验37、关于免疫反应,下列哪项是错误的(B )A、对传染过程的表现起着重要作用B、所有免疫反应都是对机体有利的C、可分为非特异性免疫和特异性免疫D、特异性免疫包括细胞免疫和体液免疫38、急性腹膜炎合并麻痹性肠梗阻所致的缺水为(C A、高渗性缺水B、低渗性缺水C、等渗性缺水)39、急性扬梗阻治疗中,最重要的措施是(A )A、纠正水电解质酸碱平衡失调B、胃肠减压C、灌肠D、运用抗生素40、关于慢性非萎缩性胃炎的内镜特征描述错误的是(C )A、黏膜水肿B、黏膜表面有渗出C、黏膜呈红白相间,以白为主D、黏膜有出血点41、某病人右中肺听诊发现呼吸音柔软,呈吹风样“夫”音性质,吸气期较呼气期声音强,音调高,但吸气时间较呼气持续时间长,应诊断为(B )A、支气管呼吸音B、肺泡呼吸音C、支气管肺泡呼吸音D、减弱的支气管呼吸音42、诊断心房颤动最重要的证据是(B )A、出现异常的P 波B、P 波消失C、Q﹣R 间期不规则D、QR S 波群形态不一致43、Gondon 征操作方法为(D )A、用竹签在外踝下方足背外缘,由后向前划至跖趾关节处B、用竹签沿患者足底外侧缘,由后向前划至小趾跟部并转向内侧C、用拇指及示指沿患者胫骨前缘用力由上向下滑压D、用手以一定力量捏压腓肠肌4 4、对药物治疗无效的反复发作室性心动过速或心室颤动的心力衰竭患者,最适宜的治疗为(B )A、服用阿托品B、植入型心脏转复除颤器C、服用奎尼丁D、安置房室顺序起搏器45、儿童康复的最终目标是(D )A、限制异常活动B、预防和矫正畸形C、维持功能性姿势D、促进生长发育46、手术室内空气的定期消毒方法是(C )A、打开窗户通风 1 小时即可B、紫外线照射1 小时C、乳酸消毒法D、电离辐射47、吸气性呼吸困难见于(D )A、肺炎B、哮喘C、慢性支气管炎D、急性喉炎48、应用仪器的静态平衡功能评定结果不包括(D )A、重心的位置B、站立维持的时间C、重心摆动路线D、稳定极限49、下列问诊方法中不正确的是(D )A、首先进行过渡性交谈B、先问简单问题C、由主诉开始,逐步深入D、当患者的回答与医师的想法有距离时可进行暗示性提问50、下列哪种制剂不属于主动免疫(D )A、菌苗B、灭活死疫苗C、减毒活疫苗D、抗毒素51、作尿液妊娠试验,灵敏度最低,且已被淘汰的方法是(B )A、单克隆酶免疫法B、雄蟾蜍试验C、胶乳凝集抑制试验D、放射免疫法52、产后缺乳是指产后几天以上无乳或乳汁分泌减少(D )A、1 天B、2 天C、3 天D、4 天53、下列引起意识障碍的疾病中属脑血管疾病的是(A )A、脑栓塞B、脑脓肿C、脑肿瘤D、外伤性颅内出血54、以下哪项不符合甲亢的临床表现(D )A、易发生房性心律失常B、可发生低钾性麻痹C、老年患者。
子宫内膜异位症评分标准

子宫内膜异位症评分标准如下:
根据美国生育协会修订的腹腔镜诊断内异症的评分系统,即腹膜、卵巢病变的大小及深浅,卵巢输卵管黏连的范围及程度,以及直肠子宫陷凹封闭的程度进行评分,可以将子宫内膜异位症分为4期。
1.一期:微小病变(1~5分)。
2.二期:轻度病变(6~15分)。
3.三期:中度病变(16~40分)。
4.四期:重度病变(大于40分)。
对于症状轻或没有症状的轻微病变,可以不采取任何治疗措施,随诊观察即可。
如果有生育要求,可以在保留生育功能基础上进行手术治疗。
对于病情严重者,即三期及以上的患者,并且无生育要求,可以考虑进行子宫和双附件切除以及病灶清除手术。
子宫内膜异位症(完整版)PPT课件

日常护理建议
保持会阴部清洁
每天用温水清洗会阴部,保持清洁,可以 减少感染的风险。
合理饮食
合理饮食,多吃蔬菜水果,少吃油腻食物 ,可以保持身体健康。
避免过度劳累
避免过度劳累,适当休息,可以减轻身体 负担,有利于身体的恢复。
适当运动
适当运动可以增强身体免疫力,有助于预 防和治疗子宫内膜异位症。
注意事项
化疗
对于严重的子宫内膜异位 症,医生可能会推荐化疗 来缩小肿瘤体积。
手术治疗
保守手术
保留子宫和卵巢的手术治疗,通过切除异位内膜组织来治疗 疾病。
根治手术
切除子宫和卵巢的手术治疗,适用于严重的子宫内膜异位症 。
辅助治疗
物理治疗
如热敷、按摩等,可缓解疼痛和促进局部血液循环。
心理治疗
子宫内膜异位症可能导致患者焦虑、抑郁等心理问题,需要心理治疗师的帮 助。
相关知识点回顾与总结
重点回顾
子宫内膜异位症的定义和分类 子宫内膜异位症的流行病学特点和发病机制
异位内膜的来源和种植学说 临床表现、诊断方法和治疗手段
总结
子宫内膜异位症是一种常见的 妇科疾病,具有较高的发病率 和复发率
异位内膜的种植和扩散是其主 要发病机制,而遗传、免疫、 内分泌等多个因素均可能参与 其中
子宫内膜异位症的症状与诊断
主要症状
继发性痛经
疼痛多位于下腹部和腰骶部, 可放射至阴道、会阴、肛门或 大腿,呈持续性或间歇性发作
。
腹部包块
盆腔检查可发现子宫后倾固定 ,直肠子宫陷凹、宫底韧带或 子宫后壁下方可扪及触痛性结 节,一侧或双侧附件处触及囊
实性包块,活动度差。
不孕
内异症患者不孕率高达40%。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
子宫内膜异位症的临床分期及分型的进展(一)疾病的分期对不同期别应采取何种治疗措施、判断与比较疗效及估计预后起着至关重要的作用。
目前尚无一种完善的内异症分期和分型系统来指导诊断、治疗和预后判断,尤其是其特征性的表现:疼痛和不孕。
理想的临床分型方法应该基于疾病的自然史﹑病变浸润的深度﹑症状的严重性以及受累器官的最终结局,可以反映病变的严重性,指导临床治疗,预测患者的预后。
人们一直试图对内异症进行分期探讨,这一努力已持续了近一个世纪。
目前我国多采用美国生育学会(American Fertility Society,AFS)提出的“修正子宫内膜异位症分期法(r-AFS)”。
该分期法于1985年最初提出,1997年再次修正。
该分期法有利于评估疾病严重程度、正确选择治疗方案、准确比较和评价各种治疗方法的疗效,并有助于判断患者的预后。
但仍有一些不足,理想的临床分期方法应该基于疾病的自然史、病变浸润的深度、症状的严重性以及受累器官的最终结局,可以反映病变的严重性、指导临床治疗、预测患者的预后。
理想的EMs分型分期方法应该能够全面描述患者的病变范围和浸润深度,反映其疼痛和不孕相关的病史,能够对其治疗方案、手术范围提供参考和指导,并对患者治疗后疼痛缓解情况、生殖结局以及疾病转归具有预测意义。
一、分期系统的历史回顾和分类内异症很早就有基于解剖基础的分类描述,而且分类系统多样。
各种分类系统参考的标准主要是:组织学类型,解剖学分布,组织病理学和疼痛程度,临床、解剖和组织病理学表现,累积的器官组织,体检及手术发现等。
随着对疾病性质认识的深入,很多系统都进行了调整和改进。
有些系统已经不再用于临床,但是研究者的经验、智慧和失败的教训对后来新系统的设计都具有重要价值,值得借鉴和尊重。
迄今为止,学者们提出了数十种分期方案,大致以年代为序,基本上反映了人们对EMs 认识的由浅入深,由表及里,从感性到理性的上升过程。
1.以卵巢出血性囊肿(即巧克力囊肿)及其产生的粘连为基础1921年由Sampson提出,将EMs分为卵泡、黄体、基质和内膜期。
它实际上是一种分型,而非现代意义上的分期。
但其是EMs现代化研究的开端。
2.以切除病灶的组织学类型为基础主要由Wieks 在1949年提出的方案为基础,强调和反映了EMs与恶性肿瘤侵袭性和进展性的相似性。
3.以症状演变为基础1954年Sturgis等以盆腔疼痛这一EMs主要症状的转化为据将EMs 分为早期、活性期和无活性期。
4.以解剖为基础以1951年Huffman分期和1961年Riva 分期为代表,分期的根据是EMs病灶的大小、数量和范围。
首次提出对有生育要求的患者采用保守治疗并试图提出药物治疗的适应症。
5.以盆腔检查和剖腹所见为基础Beecham于1966年提出,简便易行,但与临床相关性较差。
6.以手术探查为基础这类方案数量最多,反映了人类对EMs认识的最新阶段,是腹腔镜在EMs诊治中广泛应用的直接结果,并第一次得到普遍认可和应用。
1973年Acosta 分期是这一类方案的师祖,根据病灶部位、粘连、瘢痕或挛缩的表现将EMs分为轻、中、重三期,至今仍有人应用,其特点为简单,但无单侧或双侧的区别,疾病分期不确切。
之后又产生了1974年Mitchell和Farber分期、1977年Kistner分期、1978年Buttram 分期、1979年Cohn分期。
二、目前常用的内异症分期系统(一)r-AFS分期系统由于一直缺乏一种公认的分期系统,美国生育协会成立了一个专家委员来设计一种分期方案,此方案于1979年公布,即AFS分期法,该系统可以对疾病进行全面描述,并量化参数以用于分析,还有临床判断分期的分数界值。
该系统设计了统一形式的表格,按病变累及部位、大小及粘连程度打分,对腹膜、卵巢、卵管的病灶和粘连二维评估,分别加权评分,以总分将EMs分为轻、中、重和广泛四期[1~5分为Ⅰ期(轻度),6~15分为Ⅱ期(中度),16~30分为Ⅲ期(重度),31分以上为Ⅳ期(广泛)]。
这种分期优点是:内容全面,定义明确,受主观因素影响较小,但其未能突出病变的深浅,子宫直肠窝粘连程度和输卵管病变对预后的关系,没有考虑EM的两大最主要症状——疼痛和不孕。
为此,特别是考虑到对不孕的表达,1985年美国生育协会修订了这一方案,产生了r-AFS 分期系统(见表4-1)。
该分期方法去掉了广泛期,增加了微小病变期,去掉了输卵管异位病灶评分,对病灶进行了三维评估即区别了浅表病灶和深部浸润,分开了膜状粘连和致密粘连,加重了对输卵管伞端粘连和子宫直肠窝封闭的评分,以期改善对不孕的表达,但仍没有包括盆腔以外的EM病灶,只对其描述记载。
纵观内异症分期及分型方法的发展和现存的问题,可能更多地注重了病变的程度和分布,而对预后评估重视不够。
一个好的分期法应该对不同的病变症状的不同处理选择加以分型、分期,如在内异症的诊断分期中,病变部位和类别的描述应有益于药物或手术的选择,并对预后的良、中、差有所提示。
表4-1:子宫内膜异位症的分期(修正的AFS分期法)1.若输卵管全部包入应改为16分2.Ⅰ期(微型)1~5分;Ⅱ期(轻型)6~15分;Ⅲ期(中型)16~40分;Ⅳ期(重型)>40分1997年美国生育协会在1985年r-AFS分期的基础上,根据腹膜或卵巢内异灶病灶的大小及浸润深度、卵巢及输卵管粘连的范围以及程度、子宫直肠陷凹的封闭程度进行评分,制定了新的分期标准(表4-2)。
表4-2 1997年美国生殖医学会修订的子宫内膜异位症分期标准﹡如果输卵管伞端完全被包埋,则评为16分。
将浅表种植灶的外观分类描述为红色病变[(R),红色,红-粉色,火焰灶,水泡样,透明小泡样],白色病变[(W),混浊,腹膜缺损,黄褐色],或黑色病变[(B),黑色,含铁血黄素沉着,蓝色]。
分别计算各种病变的百分比R———%,W———%,B———%。
总和相加为100%。
美国生殖医学会修订的子宫内膜异位症分期标准:1997.(二)r-AFS分期系统的合理性1.r-AFS分期在一定程度上反映了EMs的病程和病情Busacca等进行一项前瞻性研究,对366名腹腔镜下确诊为卵巢子宫内膜异位囊肿的患者进行r-AFS分期及随访,发现48个月超声下累积复发率为11.7%,复发率与r-AFS分期呈正相关。
研究还显示,EMs患者腹腔液中肝细胞生长因子和单核细胞趋化蛋白-1,腹腔液中巨噬细胞产生IL-6、IL-10、IL-12的能力,颗粒细胞中凋亡小体和在位内膜腺体细胞产生单核细胞趋化蛋白-1的能力均与r-AFS分期正相关。
而肝细胞生长因子和单核细胞趋化蛋白-1刺激增生,与EMs 的粘连形成密切相关;IL-6、IL-10、IL-12影响配子胚胎的功能,颗粒细胞中凋亡小体增多则直接代表卵子和胚胎的受损,这些均与EMs的不孕有关。
2.虽然r-AFS评分是主观设计的,却具有一定的客观性Rock将315名EMs患者腹腔镜录像资料交由另一名未参与手术的医生按r-AFS系统进行分期,发现结果与腹腔镜术中术者分期一致,说明r-AFS分期系统具有一定的可重复性。
(三)r-AFS分期系统的主要不足随着资料的积累和对EMs认识的加深,r-AFS系统的许多不足也逐渐显明出来。
内异症的临床分期,从Scott分期到现今流行的美国生育学会修订的内异症分期标准(r—AFS),虽然有很大进步,但也不尽完善,主要问题是:(1)腹腔镜下的观察、判定及计分有其主观性;(2)内异症的重要问题——疼痛和不孕未能在分期中得到体现;(3)分期对治疗、预后等的指示意义也显不足。
所以完善分期标准,使其更能反映病情、更有临床诊断和指导治疗价值,是目前的重要课题。
1.对不孕的表达欠佳尽管少数资料支持r-AFS分期对不孕的部分表达,但大多数研究表明这种表达甚差。
Guzick等在一个回顾性的研究中对469名EM患者进行随访,就年龄、随访时间、伴随的不孕因素等进行分析,发现累积妊娠率在12、24、36个月均与分期无相关性,与异位种植病灶数目和粘连总量也无相关性。
Saleh等随访了269名腹腔镜输卵管成型术后的EMs病人,发现6、12、24、36个月的累积妊娠率、月妊娠率、月妊娠可能性、粗略妊娠率、平均治疗到妊娠间隔、治愈率均与分期无关。
辅助生育技术也越来越多的用于EMs不孕的治疗,Pal等对61名EMs不孕病人进行了85次IVF-ET治疗,发现植入率、临床妊娠率和流产率在各期均无差别。
Diaz等的研究与其相似。
这种不佳表达的原因是多方面的,比如对EMs本质的认识尚有待提高等。
(1)r-AFS分期没有反映EMs的不同病变类型,也没有对病变深度进行量化EMs腹膜病变可分为红色病变、白色病变和黑色病变三种类型,不同类型其生物活性不同,同样病灶侵润的深度也与其生物活性相关,病灶小于1mm者和大于5mm者其生物活性高于病灶介于1~5mm者。
病灶生物活性不同对腹腔液内环境的影响也不同;而腹腔液内环境的异常是引起EMs主要并发症——不孕的一个重要因素。
(2)r-AFS没有考虑卵巢子宫内膜异位囊肿的组织学类型而卵巢子宫内膜异位囊肿组织类型不同对不孕的影响也不同。
(3)每一期别中分数跨度太大比如40分到144分均为IV期,有研究表明同为IV期评分大于70分的EMs病人妊娠率为0,而小于70分者,其妊娠率为52.9%。
(4)r-AFS分期没有考虑轻度和重度EMs不孕原因的可能不同重度患者解剖变异和粘连可能是主要原因,而轻度患者的不孕则可能更多地与腹腔内环境异常有关。
如Koga 等发现EMs患者腹腔液中肿瘤坏死因子受体只在I、II期增高,而肿瘤坏死因子与不孕密切相关。
(5)r-AFS分期系统没有考虑EMs患者腹腔液和(或)血液中一些与不孕有关的生化改变如胰岛素样生长因子及其结合蛋白、泌乳素、自身抗体,这些因子均与妊娠和EM 发病有关,但却与r-AFS分期不相关。
2.对疼痛的不表达性美国生育协会修订AFS分期系统的初衷是想改善其对不孕的表达,而非疼痛,因此其并不反应疾病引起的疼痛。
Porpora等在一个前瞻性的研究中,对90名患者就痛经、慢性盆腔痛和深部性交痛进行评分,并与随后的腹腔镜下r-AFS分期进行比较,均没有发现相关性。
Muzii等也有相同发现。
r-AFS分期也不能反映腹腔镜对EMs疼痛治疗的效果。
Nezhat随访观察了腹腔镜骶前神经切断术、病灶切除术或气化术对176名EMs患者疼痛的疗效共6年,I~IV 期中,症状减轻50%以上患者分别为:盆腔痛:69.5%、77.3%、71.4%和84.6%,痛经:52.8%、68.2%、71.4%和69.2%,性交痛:54.7%、50.0%、28.6%和61.3%,均与期别无相关性。
