子宫颈癌的临床分期课件
宫颈癌诊疗规范(手术科室)

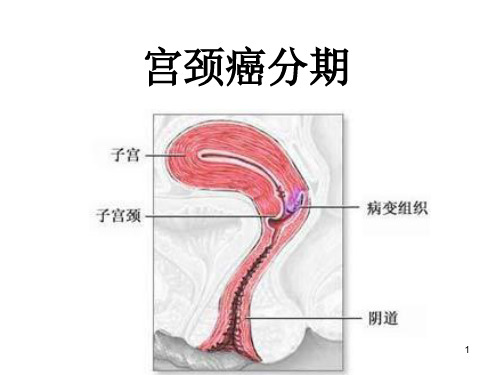
宫颈癌诊疗规范(手术科室)宫颈癌常为鳞状上皮癌,腺癌较少见。
【诊断标准】(一)临床分期FlGO1995年修订。
子宫颈癌的临床分期(FIG0,1995)0期原位癌(不列入浸润癌治疗效果统计中)I期癌局限于宫颈(癌扩展到宫体,在分期中不予考虑)Ia期宫颈临床前癌,即肉眼未见病变,显微镜下才能诊断,又称早期浸润、镜下早期浸润癌、原位癌早期浸润等。
间质浸润最深5m11ι,宽度在7m11ι以内Ial期微灶间质浸润癌,即镜下见轻微间质浸润,浸润深度<3mm,宽度<7mmIa2期镜下可测量的微小癌,其浸润间质深度为上皮或间质的基底膜下>3mm,≤5mm,其水平方向播散不超过7m11ιIb期病变范围超出Ia2期,临床可见或不可见病变。
血管间隙浸润,血管内或淋巴管内有瘤栓不改变分期,但应注明,以便将来判断是否影响治疗效果Ibl期临床见病灶直径W4cm者Ib2期临床见癌灶直径>4cm者11期癌灶超越宫颈,浸润阴道未达下1/3,浸润宫旁未达盆壁IIa期癌累及阴道为主,但未达下1/3;无明显宫旁浸润Ilb期癌浸润宫旁为主,未达盆壁且无明显阴道浸润In期癌灶超越宫颈,阴道浸润已达1/3下宫旁浸润已达盆壁,有肾盂积水或肾无功能者均入HI期,但非癌所致的肾盂积水及肾功能者除外HIa期癌累及阴道为主,已达下1/3,宫旁浸润未达盆壁Inb期癌浸润宫旁为主,已达盆壁IV期癌播散超出真骨盆,或癌浸润膀胱粘膜及直肠粘膜IVa期癌浸润膀胱粘膜或(和)直肠粘膜IVb期癌浸润超出真骨盆,有远处转移(二)临床表现1.症状早期多无症状。
主要症状是阴道出血、白带增多,有接触性出血。
晚期病灶增大,阴道出血量多,白带血性有臭味。
此外有侵犯邻近脏器的相应症状。
2.体征检查宫颈可呈菜花状,癌向内生长,宫颈、子宫、阴道被侵犯处均质硬,也可溃烂成洞。
宫颈可局部浸润、淋巴转移,晚期血行转移出现不同的症状。
妇科检查必须行三合诊检查,癌侵犯至宫旁时,主韧带短缩,无弹性。
宫颈癌 ppt课件

宫颈癌常用化疗药物
6依托泊苷(VP-16) 用0.9%NS稀释,防止外渗,如与PDD、BLM联用,先 用VP-16 7顺铂(PDD) 用0.9%NS稀释,注意避光 不良反应:胃肠道反应、肾毒性、耳毒性 8异环磷酰胺(IFO) 用林格氏液稀释,充分水化,并在应用IFO后的0h、 4h、 8h静脉推注尿路保护剂美司钠,以预防出血性 膀胱炎。 9氟尿嘧啶(5-FU) 加入5%GS中静脉滴注,滴注速度:4-6小时 不良反应:肝肾毒性、粘膜反应
ppt课件
19
后装治疗
进行后装治疗
ppt课件
20
5.1.手术患者的护理:
⑴.术前准备: 术前一日晚6点后禁食,晚12点后禁饮水,备皮,皮试 ﹑合血、发放手术衣,佩戴腕带,确认患者不在月经 期,保持会阴部清洁,术前晚沐浴,注意保暖,避免受 凉感冒。指导患者服用舒泰清,灌肠。 术日晨测生命体征,遵医嘱应用术前用药。 去掉发夹﹑首饰﹑假牙﹑眼镜及隐型眼镜、剪指甲, 去除指甲油等 购买术后所需生活物品,个人贵重物品妥善保管。
ppt课件
16
后装治疗
荷兰引进-核通后装
我院引进的荷兰核通
高剂量率后装治疗机,具有
多通道、数字化、智能化等
特点,可满足数字化近距离 放疗技术的各种需求。在近 距离放疗影像、治疗计划以 及近距离放疗技术应用等方
面具有丰富的经验。
ppt课件 17
后装治疗
CT引导下腔内后装
ppt课件
18
后装治疗
放置施源器
ppt课件 14
4.3放射治疗
利用高能射线或电子束来治疗疾病,其目标是给予肿
瘤准确、均匀、高的治疗剂量,而尽可能减少对周围 正常组织的照射剂量,力争达到根治肿瘤的同时减轻 放射反应,保证患者好的生活质量。 可分为体外照射和体内照射,两者可同时或交替进 行。
宫颈癌分期PPT课件
• II期
肿瘤侵犯下列任何部位:下1/3尿道、下1/3阴道、肛门、淋巴结转移
• III期
肿瘤有或无侵犯下列任何部位:下1/3尿道、下1/3阴道、肛门,有腹股沟-股淋巴结转移
• IIIA期(i)1个淋巴结(≥5mm),或1-2个淋巴结转移(<5mm)
• IIIB期(i)≥2个淋巴结(≥5mm),或≥3个淋巴结转移(<5mm)
• III期 局部和(或)区域淋巴结扩散
• IIIA 肿瘤侵犯浆膜层和(或)附件
• IIIB 阴道和(或)宫旁受累
• IIIC 盆腔和(或)腹主动脉旁淋巴结转移
•
IIIC1 盆腔淋巴结阳性
•
IIIC2 腹主动脉旁淋巴结阳性和(或)盆腔淋巴结阳性
• IV期 肿瘤侵犯膀胱粘膜和(或)直肠粘膜和(或)远处转移
4
三、手术病理分期法(Meigs-Brunschwig分期法)
• 0类 原位癌或微癌。 • A类 癌瘤局限于子宫颈。 • A0类 术前宫颈活检为浸润癌,但子宫颈的手术标本未再查见癌。 • B类 癌瘤超越子宫颈,侵犯阴道上2/3或子宫体;或癌瘤同时侵及阴
道上段和子宫体。阴道或子宫体的侵犯可由直接扩展或转移而来。 • C类 癌瘤直接扩展或经淋巴管转移,侵及子宫颈旁或阴道旁组织(或
3
二、TNM分期法
• 近年来为使身体各部位的癌瘤取得统一的分期标准,便于统计疗效和 估计预后,国际抗癌协会(UICC)提出TNM分类法,即在临床分期
的基础上说明区域性淋巴结及远处器官有无转移。此法为治疗前的分 类,不包括手术所见。
• T代表原发肿瘤,N代表区域淋巴结,M代表远处转移。
• T1s侵蚀前期癌,即原位癌。
宫颈癌分期
1
子宫颈癌PPT课件

19
2021/6/21
【护理】
护理诊 护理依据 断
护理措施
护理评价
1焦虑
20
与环境变化, (1).向病人介 疾病相关知 绍病房环境,基 识缺乏,疾 本设施,有关制 病困扰有关 度,以及经管医
生,责任护士
(2).安慰体贴 病人,介绍疾病 相关知识
2021/6/21
病人对环境 能够适应, 掌握消除焦 虑的方法, 对疾病知识 有一定的认 识
4
2021/6/21
【组织发生和发展】
在原始鳞-柱交接部和生理鳞-柱交接部 之间形成的区域为移行区,是宫颈癌的 好发部位。
5
2021/6/21
【分类及病理】
鳞状细胞癌 占80%-85%
(1)巨检:宫颈上皮内瘤样病变,早期浸润癌,肉眼观察无明 显异常,或似宫颈糜烂,随病变发展,有以下4种类型
2021/6/21
【临床表现】
(二)体征
早期局部可无明显变化,宫颈光滑或呈一般宫颈炎表 现。随着疾病的发展【,临不床表同现类】型的子宫颈癌表现出特 异性的局部体征。外生型可见宫颈息肉状或乳头状突 起的赘生物向外生长,可向阴道突出形成菜花状赘生 物,表面不规则,继发感染时见灰白色渗出物,触之 易出血。内生型可见宫颈肥大、质硬,宫颈管如桶状; 晚期由于癌组织坏死、脱落,形成凹陷型溃疡,有恶 臭。妇科检查可扪及两侧盆腔组织增厚,结节状,有 时癌组织浸润达盆壁,形成冰冻骨盆。
【护理】
护理诊 护理依据 护理措施 断
护理评价
2.舒适的 与手术后 1.保持会阴部清洁 病人疼痛程度
改变: 疼痛
伤口疼痛, 2.做好肠道准备 减轻
晚期癌细 胞侵袭神
3.遵医嘱使用抗生 素
经,恶病 质机体耐 受力下降
子宫颈癌的临床分期ppt课件
• 转移
癌变累及范围
治疗方案
临床分期
预后
整理版课件
3
宫颈癌转移途径:
(一)直接蔓延 是宫颈癌最常见的扩散方式。
(二)淋巴转移 是宫颈浸润癌的主要转移途径。
(三)血行播散 少见,常见的转移部位是肺脏、肝脏、骨
骼和脑。
整理版课件
4
宫颈癌转移特点
直接蔓延 :
• 向下侵犯阴道。 • 向上由宫颈管累及宫腔。 • 向两侧扩散到宫颈旁组织、主、骶韧带、压迫
1/3,但未达盆壁
• IIIb:癌已达盆壁,或
有肾盂积水或无 功能肾
整理版课件
11
III期:癌肿扩散盆壁和(或)累及阴道 下1/3,导致肾盂积水或无功能肾
整理版课件
12
宫颈癌临床分期
IV期:
IVa:癌播散超出真
骨盆或癌浸润 膀胱粘膜或直
肠粘膜
IVb:远处转移
整理版课件
13
IV期:癌播散超出真骨盆或癌浸润膀胱粘 膜或直肠粘膜。远处转移
Ⅰ期
整理版课件
7
Ⅰ期 : 癌灶局限在宫颈(包括累及宫体)
Ⅰa Ⅰa1 Ⅰa2
Ⅰb Ⅰb1 Ⅰb2
肉眼未见癌灶,仅在显微镜下可见浸润癌
间质浸润深度≤3mm,宽度≤7mm
间质浸润深度>3mm至5mm,宽度≤7mm
肉眼可见癌灶局限于宫颈,或显微镜下可见病变 >Ⅰa2
肉眼最大直径>4cm
子宫颈癌的临床分期
cervical cancer
整理版课件
1
子宫颈癌
(cervical carcinoma)
• 女性生殖系统三大恶性肿瘤中, 子宫颈癌占第一位。
• 原位癌高发年龄30~35岁。 浸润癌高发年龄50~55岁。
宫颈癌临床指南解读培训课件

不适宜MRI检查者行经阴道超声检查; ⅠB1期可考虑全身PET-CT或胸、腹、盆腔CT检查; 根据临床症状及可疑转移病灶诊断,选择其他影像学检查。
宫颈癌临床指南解读
保留生育功能者如切缘阴性,术后可随访观察;
如切缘阳性,可行再次锥切或宫颈切除术。
目前尚无数据支持小细胞神经内分泌肿瘤、肠型腺癌或微偏腺癌等病 理类型患者保留生育功能,也不推荐伴有高危和中危因素患者保留生 育功能。
强烈建议术后细胞学和人乳头瘤病毒(HPV)持续异常患者在完成生育 后切除子宫。
宫颈癌临床指南解读
宫颈癌临床指南解读
24
ⅡB期及以上的晚期病例
通常不采用手术治疗。在美国,大多数晚期患者采用放化疗。在有 些国家,部分ⅡB期病例可能首选广泛性子宫切除术或新辅助化疗后行 广泛性子宫切除术。
宫颈癌临床指南解读
25
放疗后盆腔中心性复发或病灶持续存在者
采用盆腔器官廓清术仍有治愈的可能。术前需明确是否存在远处转 移。如复发局限于盆腔,可进行手术探查。未侵犯盆壁及淋巴结者可 切除盆腔器官。根据肿瘤的位置采用前、后或全盆腔器官廓清术。若 有足够的手术切缘,可保留盆底和肛门括约肌。盆腔器官廓清术很少 用于初始治疗,仅用于不宜盆腔放疗或因既往患有其他疾病、已接受 过盆腔放疗或局部晚期宫颈癌不适合盆腔放疗的患者。
宫颈癌临床指南解读
9
Ⅱ~Ⅳ期随访检查影像学检查
治疗结束3~6个月后内行全身PET-CT检查(首选)或胸、腹、盆腔CT 平扫+增强检查;
治疗结束3~6个月后选择性行盆腔MRI平扫+增强检查;
子宫颈癌

子宫颈癌女性生殖系统恶性肿瘤居首位高发年龄40-60岁(近40年随着宫颈细胞学的普遍应用,早期发现和治疗,使得死亡率明显下降)原位癌的高发年龄是30-35岁;浸润癌的高发年龄50-55岁病因尚未明,可能的因素:1.性行为和分娩次数性生活紊乱(与高危男子接触)、初次性生活过早(<16岁为>20岁的两倍)、早年分娩、多产(创伤、内分泌、营养、免疫功能下降)病因2.病毒感染人乳头瘤病毒(HPV)感染是宫颈癌的主要危险因素。
16型和18型常见。
单纯疱疹病毒Ⅱ型和人巨细胞病毒也与其相关。
正常宫颈的解剖和组织结构子宫的下部呈圆柱形或菱形,即子宫颈。
子宫颈的内腔为子宫颈管,上端为宫颈内口,与子宫腔相通,下端为宫颈外口,与阴道相通。
阴道附着部以上的部位称阴道上部,附着部以下的部位伸入阴道,称子宫颈阴道部。
宫颈癌的好发部位子宫颈主要由致密的结缔组织构成。
子宫颈管的黏膜上皮细胞呈高柱状,黏膜层中有许多腺体,能分泌碱性黏液。
子宫颈阴道部的上皮为复层鳞状上皮。
鳞状上皮与宫颈管的柱状上皮在宫颈外口处相交接,此处是宫颈癌的好发部位。
病理一、巨检早其类似宫颈糜烂,肉眼无法区分。
1.外生型:最常见,常累及阴道。
“烂菜花”易出血,糟脆,体积大。
病理2.内生型向宫颈深部组织浸润,常累及宫旁组织。
宫颈表面光滑或只有轻度的糜烂,宫颈扩展,肥大,变硬,呈桶装。
3.溃疡型以上两种合并感染后形成火山口状病理4.糜烂型早期病变。
二、镜检1.非典型增生分为异型细胞轻(上皮下1/3),中(上皮1/3-2/3),重(几乎上皮全层)2. 原位癌仅上皮全层都有癌变,基底膜完整。
3.镜下早期浸润癌穿过基底膜而达到间质,深度小于5mm,水平扩展7mm,无融合,无脉管侵润。
病理4.鳞状上皮浸润癌浸润深度大于5mm,侵犯淋巴和脉管。
5.腺癌颈管内腺体的柱状上皮和被覆宫颈管表面的柱状上皮。
宫颈腺鳞癌,恶性度高。
转移途径1.jpg 1.直接蔓延最常见,向周围的组织和器官扩散。
《中国子宫颈癌筛查指南》解读PPT课件

本次解读重点回顾
宫颈癌筛查意义
明确宫颈癌筛查在预防和早期发现宫颈癌中的重 要作用。
筛查方法与技术
介绍细胞学检查、HPV检测及阴道镜检查等筛查 方法和技术。
筛查策略建议
针对不同年龄、地区及风险人群提出筛查策略建 议。
未来发展趋势预测
多元化筛查手段
利用人工智能、基因检测等新技术,开发更多元化、精准的筛查 手段。
规范筛查流程
制定统一的筛查指南,规范筛查流程 ,提高筛查效率和质量。
通过筛查,降低子宫颈癌的发病率和 死亡率,减轻社会负担。
指南推广与应用价值
提高公众认知
通过宣传和推广筛查指南,提高公众对子宫颈癌的认知度和重视 程度。
促进医疗资源合理配置
推广筛查指南,有助于促进医疗资源的合理配置和利用,提高医疗 服务水平。
优化资源配置
合理配置医疗资源,提 高筛查服务可及性和效
率。
强化质量控制
建立完善的质量控制体 系,确保筛查结果准确
性和可靠性。
THANKS
感谢观看
04诊断依据与标准解读组织病理学诊断标准浸润癌诊断标准
依据组织形态、细胞异型性和浸 润深度等指标进行判断。
癌前病变诊断标准
包括宫颈上皮内瘤变(CIN)和 原位癌等,依据细胞异型性、核 分裂象和病变范围等进行诊断。
细胞学诊断标准及分类
巴氏涂片分类
采用五级分类法,包括正常细胞、炎 症细胞、不典型鳞状细胞、低度鳞状 上皮内病变和高度鳞状上皮内病变等 。
液基细胞学检查
通过制片技术改进,提高细胞检出率 和诊断准确性,包括薄层液基细胞学 检查和计算机辅助细胞学检查等。
分子生物学检测方法应用
HPV DNA检测
宫颈癌疾病PPT演示课件

临床表现与分期
临床表现
早期宫颈癌常无明显症状和体征,随着病变发展,可出现阴 道流血、阴道排液等症状。晚期患者因癌组织坏死伴感染, 可有脓性恶臭白带。
分期
宫颈癌的分期主要根据肿瘤的大小、浸润深度、淋巴结转移 情况等因素进行综合评估。一般分为I期(早期)、II期(中 期)、III期(中晚期)和IV期(晚期)。不同分期的宫颈癌 治疗方案和预后也有所不同。
案。
肾功能损害
多饮水,促进药物排泄 ,避免使用肾毒性药物
,必要时透
心理康复指导
心理咨询
为患者提供心理咨询,帮助患者 缓解焦虑、抑郁等情绪,增强康
复信心。
心理教育
向患者及家属普及宫颈癌相关知 识,提高患者对疾病的认知,减
轻恐惧感。
心理支持小组
组织患者参加心理支持小组,通 过互相交流、分享经验,减轻心
02
诊断方法与标准
常规检查手段
01
02
03
妇科检查
包括外阴、阴道、宫颈的 视诊和触诊,观察宫颈的 形态、大小、颜色、质地 等。
宫颈细胞学检查
通过刮取宫颈表面的细胞 进行显微镜检查,观察细 胞形态和结构异常,是宫 颈癌筛查的主要手段。
HPV检测
检测宫颈是否存在人乳头 瘤病毒感染,HPV感染是 宫颈癌的主要病因。
化学治疗策略及药物选择
化学治疗策略
化学治疗主要用于晚期或复发转移的宫颈癌患者,以及作为手术或放射治疗的辅助治疗。其策略是通 过使用化疗药物杀死或抑制肿瘤细胞,同时提高患者的生存率和生活质量。
药物选择
常用的化疗药物包括顺铂、卡铂、紫杉醇等,这些药物可以单独使用或联合使用。在选择药物时,需 要考虑患者的身体状况、肿瘤类型和分期等因素。
10宫颈癌FIGO分期(2009)

癌扩散到宫外,但是仍局限于真骨盆
IIIA
肿瘤侵犯浆膜面和/或附件和/或腹腔细胞学阳性
Iห้องสมุดไป่ตู้IB
阴道转移
IIIC
转移至盆腔和/或腹主动脉旁淋巴结
IV期
癌侵犯膀胱或肠粘膜或远处转移
IVA
肿瘤侵犯膀胱和/或肠粘膜
IVB
肿瘤已有远处转移,包括腹腔内和/或腹股沟淋巴结转移
外阴癌临床分期
Ⅰ期
全部病变限于外阴,最大直径在2厘米或2厘米以下,腹股沟淋巴结无转移可疑。
A期
病变至粘膜下层
B层
病变侵入尿道海绵体
C期
直接扩展至尿道海绵体外组织或超过前列腺包膜
D1期
区域性转移包括腹股沟/盆淋巴结(原发瘤可为任何期)
D2期
远处转移(原发瘤可为任何期)
Ⅲ
肿瘤侵及盆壁和/或侵及阴道下1/3和/或导致肾盂积水或无功能肾
ⅢA
肿瘤侵及阴道下1/3,未侵及盆壁
ⅢB
肿瘤侵及盆壁和/或导致肾盂积水或无功能肾
Ⅳ
肿瘤超出真骨盆或(活检证实)侵及膀胱或直肠粘膜。泡状水肿不能分为Ⅳ期
ⅣA
肿瘤侵及临近器官
ⅣB
肿瘤侵及远处器官
*所有肉眼可见病灶,即使是浅表浸润也都定义为ⅠB期。浸润癌局限于测量到的间质浸润范围。最大深度为5mm,水平范围不超过7mm。无论从腺上皮或者表面上皮起源的病变,从上皮的基底膜量起浸润深度不超过5mm。浸润深度总是用mm来报告,即使那些早期(微小)间质浸润(~1mm)。无论脉管间隙受侵,均不改变分期。
Ⅱ期
全部病变限于外阴,最大直径超过2厘米,腹股沟淋巴结无转移可疑。
Ⅲ期
病变超过外阴部,腹股沟淋巴结无转移或转移可疑。
