自主呼吸激发试验
自主呼吸试验

直接撤机 间断撤机 过渡撤机
撤机前的准备
有效治疗呼吸衰竭原发病 纠正电解质和酸碱失衡 各种重要脏器功能的维护和改善 高呼吸负荷的纠正 保持良好的营养状态 患者的心理准备
通气和氧合能力
通气能力
病人的呼吸力量或幅度是否足够 病人TV、VC或MV所能维持的水平 用床边肺功持续时间 过程评价 试验后处理
概述
自主呼吸试验(SBT) 运用T管或低支持水平的自主呼吸模式于
有创通气患者,通过短时间的动态观察, 以评价患者是否能耐受自主呼吸,是判断 能否成功撤机较为可靠的手段。
是否超过24小时
是
是否通过RTW
否 是
是否通过3min试验
氧合能力
反映肺内气体交换情况,根据血气判断 排除血液动力学异常
咳嗽和主动排痰的能力
咳嗽反射
是脱机的前提
呼吸肌的力量
中枢原因已被去除 周围因素已被纠正
气道通畅
必须保持气道通畅
脱机困难的原因
原发病因未解除 呼吸肌疲劳未得到有效治疗 肺部感染未得到有效控制 心理障碍
脱机困难的处理
针对不同原因,采取不同处理方法 合理的心理护理,减少病人的心理负担 有呼吸机依赖倾向的病人,针对其形成原
3分钟试验
为SBT前得筛查试验 主要观察VT、RR的变化 终止试验:VT<5ml/Kg或RR>35次/分 意义:初步判断,用于SBT前得筛查
SBT试验方法
T形管试验:目前已很少用 完全脱离呼吸机
低水平CPAP:5cmH2O 低水平PSV: 5~7cmH2O PEEP 5cmH2O 持续时间:30~120min
因及时给予相应处理
撤机失败的常见原因
气管支气管分泌物潴留 上气道阻塞 呼吸肌疲劳
自主呼吸试验(SBT)

• SBT成功后给予HFNC、NIV序贯治疗,降低再插管风险。 • SBT失败的表现:
• 意识改变:嗜睡-昏迷,舒适度恶化,大汗。 • 呼吸肌做功增加,呼吸肌辅助呼吸或者出现矛盾呼吸运动。
THANK YOU.
• 如果失败24h后再重新评估。
工图作形制重绘点 完成情况 工作不足 明年计划
撤离呼吸机流程
• 依据撤机难度可分为: • 容易撤机(0-24h) • 困难撤机(3-7d) • 延迟撤机(>7d)
工图作形制重绘点 完成情况 工作不足 明年计划
自主呼吸试验(SBT)方法
• 1 、 低水平PSV:压力支技水平5-8cmH2O,PEEP<5cmH2O,
• SBT成功的指标: • 2、血流动力学稳定 • HR<120-140次/min,或HR变化≤20%。 • SBP<180-200mmHg,或>90mmHg,或BP变化≤20% 。 • 无血管活性药物。 • RR<30-35次/min,RR变化≤20%。
工图作形制重绘点 完成情况 工作不足 明年计划
自主呼吸试验(SBT)
工图作形制重绘点 完成情况 工作不足 明年计划
前言
• 自主呼吸试验(Spontaneous Breathing Test,SBT)是临床上判
断患者自主呼吸功能的有效方法。
• 基本方法是短时间内降低呼吸支持水平或断开呼吸机,动态观察
患者自主呼吸情况以及各项生理指标的变化,评价患者完全耐受 自主呼吸的能力,借此预测成功撤离呼吸机的可能性。
• 1、评估四个方面: • 病因去除 • 氧合改善 • 血流动学稳定 • 具备自主咳痰能力
工图作形制重绘点 完成情况 工作不足 明年计划
2小时自主呼吸试验(SBT)方案
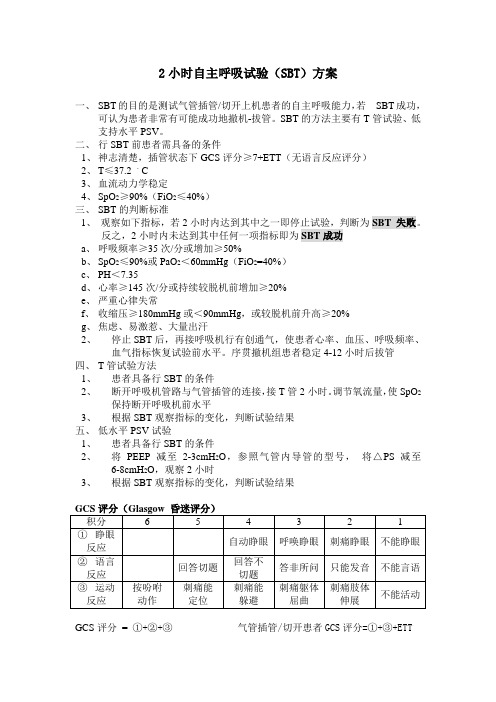
2小时自主呼吸试验(SBT)方案一、SBT的目的是测试气管插管/切开上机患者的自主呼吸能力,若SBT成功,可认为患者非常有可能成功地撤机-拔管。
SBT的方法主要有T管试验、低支持水平PSV。
二、行SBT前患者需具备的条件1、神志清楚,插管状态下GCS评分≥7+ETT(无语言反应评分)2、T≤37.2 。
C3、血流动力学稳定4、SpO2≥90%(FiO2≤40%)三、SBT的判断标准1、观察如下指标,若2小时内达到其中之一即停止试验,判断为SBT 失败。
反之,2小时内未达到其中任何一项指标即为SBT成功a、呼吸频率≥35次/分或增加≥50%b、SpO2≤90%或PaO2<60mmHg(FiO2=40%)c、PH<7.35d、心率≥145次/分或持续较脱机前增加≥20%e、严重心律失常f、收缩压≥180mmHg或<90mmHg,或较脱机前升高≥20%g、焦虑、易激惹、大量出汗2、停止SBT后,再接呼吸机行有创通气,使患者心率、血压、呼吸频率、血气指标恢复试验前水平。
序贯撤机组患者稳定4-12小时后拔管四、T管试验方法1、患者具备行SBT的条件2、断开呼吸机管路与气管插管的连接,接T管2小时。
调节氧流量,使SpO2保持断开呼吸机前水平3、根据SBT观察指标的变化,判断试验结果五、低水平PSV试验1、患者具备行SBT的条件2、将PEEP减至2-3cmH2O,参照气管内导管的型号,将△PS减至6-8cmH2O,观察2小时3、根据SBT观察指标的变化,判断试验结果GCS评分= ①+②+③气管插管/切开患者GCS评分=①+③+ETT。
自主呼吸试及气囊漏气试验

气囊漏气试验的结果分析
正常:呼吸频率、潮气量等指标正常无明显异常表现 异常:呼吸频率加快、潮气量减少等指标异常出现气促、呼吸困难等症状
气囊漏呼吸机气囊是否漏气的试验
通过向气囊内充气观察气囊表面是否有漏气现象
原理基于空气的可压缩性和弹性当气囊内的压力发生变化时气囊的形状也会随之变化
如果气囊存在漏气充气时气囊无法充分膨胀或放气时气囊无法完全缩小从而可以判断气囊是否漏 气
气囊漏气试验的方法
气囊漏气试验的注意事项
确保患者处于安全的环境中避免任 何可能导致患者跌倒或受伤的因素。
试验过程中密切观察患者的生命体 征如出现异常情况应立即停止试验 并采取必要的急救措施。
添加标题
添加标题
添加标题
添加标题
确保患者的呼吸道畅通以便在试验 过程中进行呼吸。
试验结束后应将患者的气囊恢复原 状并确保其处于安全状态。
该试验可以帮助诊断 是否存在呼吸系统疾 病如慢性阻塞性肺疾 病、哮喘等
自主呼吸试验的原 理基于呼吸生理学 和肺功能检测技术
自主呼吸试验的方法
定义:自主呼吸试验是一种检查呼吸系统功能的无创性检查方法。
试验原理:通过测量呼吸过程中气体流量、压力等参数的变化评估患者的呼吸功能。
试验步骤:让患者平卧放松身体通过面罩或鼻导管等装置连接呼吸机调整呼吸机参数 使患者进行自主呼吸同时监测和记录相关参数。 注意事项:试验过程中应保持安静避免剧烈运动或深呼吸等干扰因素;注意观察患 者的反应如有不适及时停止试验。
生。
监测生命体征:在 试验过程中应密切 监测患者的生命体 征包括心率、血压、 呼吸等以确保患者 的生理状态稳定。
最新:成人脑死亡自主呼吸激发试验的研究进展

最新:成人脑死亡自主呼吸激发试验的研究进展摘要自主呼吸激发试验(AT)是判定成人脑死亡的关键步骤,它提供了成人脑死亡患者脑干功能丧失的重要依据。
近年来,随着成人脑死亡判定和器官捐献移植的逐步开展,各国在制定成人脑死亡判定标准中更加注重AT实施的标准化和规范化,医务工作者们也针对AT实施过程中出现的问题不断进行探索和改良。
本文现围绕当前AT的实施标准、经典AT的潜在风险及其并发症、AT的改良探索、体外膜肺氧合下的AT实施、AT失败后的对策及辅助检查的应用等方面进行综述,以期加深脑死亡判定医师对AT的认知了解,推动AT更加规范、有序地开展。
刖≡目前,大部分国家和地区对脑死亡的定义通常是指全脑功能的完全永久性丧失,即无反应性昏迷伴意识能力、脑干反射和独立呼吸能力丧失,但仍有少数国家以脑干死亡定义脑死亡[1-2]。
脑死亡判定的有效实施能够为重症脑损伤患者终止治疗提供选择,在节约医疗资源、减轻家庭负担的同时推动器官捐献移植的发展,尤其是对于心脏器官移植[3]。
目前,成人脑死亡的判定标准主要包括:先决条件(昏迷原因明确、排除各种原因的可逆性昏迷\临床标准(深昏迷、脑干反射消失、无自主呼吸)、确认试验等。
其中,自主呼吸激发试验(AT)是成人脑死亡判定的重要组成部分和关键步骤,是证实患者无自主呼吸的可靠依据和必要条件,其原理是通过增加动脉血二氧化碳分压(PaC02)和降低脑脊液PH值,以最大程度刺激位于延髓的呼吸中枢,从而评估脑干功能是否保留[4]。
尽管AT的实施有诸多危险因素,但其是确定成人脑死亡的必要检查,因为它提供了明确的脑干功能丧失的重要依据。
因此,为体现成人脑死亡判定的严谨性,在我国目前实行的成人脑死亡判定标准和操作规范中规定必须实施AT[5]。
本文现围绕当前AT的实施标准、经典AT的潜在风险及其并发症、AT的改良探索、体外膜肺氧合下的AT实施、AT失败后的对策及辅助检查的应用等方面进行综述,以期加深脑死亡判定医师对AT的认知了解,推动AT更加规范、有序地开展。
吉林省脑死亡判定自主呼吸激发试验的实施率和完成率分析

‘中国卫生质量管理“第29卷 第3期(总第172期)2022年3月㊃22 ㊃ C h i n e s eH e a l t hQ u a l i t y M a n a ge m e n t V o l .29N o .3(S N172) M A R .2022D O I :10.13912/j .c n k i .c h qm.2022.29.03.07*基金项目:吉林省卫生服务能力提升项目(2017F 006)李文臣 孙 奥 钟铁锴 王海峰* 通信作者:王海峰吉林大学第一医院/吉林省脑损伤质控中心 吉林 长春 130021吉林省脑死亡判定自主呼吸激发试验的实施率和完成率分析*李文臣 孙 奥 钟铁锴 王海峰*ʌ摘 要ɔ 目的 通过分析脑死亡判定自主呼吸激发试验(A T )的质控指标,探讨改进策略,提高A T 的实施率和完成率㊂方法 收集吉林省脑损伤质控中心2017年-2020年脑死亡判定病例相关资料,依据标准进行A T 技术质控,分析A T 实施率和完成率情况㊂结果 A T 实施率由2017年的4.3%提升至2020年的83.5%;完成率由2017年的66.7%提升至2020年的96.1%㊂实施A T 后可出现严重酸中毒㊁低血压㊁低血氧㊁低血钾等风险,未实施A T 和未完成A T 的原因主要为血压㊁心率㊁血氧不稳定㊂结论 通过医师间㊁医护间的技术合作,有利于提升实施A T 的安全性㊂为进一步提升A T 实施率和完成率,建议制定出现A T 相关心跳骤停情况的不苛责机制,健全A T 相关培训及考核制度㊂ʌ关键词ɔ 脑死亡判定;自主呼吸激发试验;实施率;完成率中图分类号:R 197.323;R 741 文献标识码:AA n a l y s i s o f I m p l e m e n t a t i o nR a t e a n dC o m p l e t i o nR a t e o fA p n e aT e s t i nB r a i nD e a t hD e t e r m i n a t i o n i n J i l i nP r o v i n c e /L IW e n c h e n ,S U N A o ,Z H O N GT i e k a i ,e t a l .//C h i n e s eH e a l t h Q u a l i t y M a n a ge m e n t ,2022,29(3):22-25A b s t r a c t O b j e c t i v e T o i m p r o v e t h e i m p l e m e n t a t i o n r a t e a n dc o m p l e t i o n r a t eo fA p n e aT e s t (A T )b y a n a l y z i n gt h e q u a l i t y c o n t r o l i n d i c a t o r s o fA To f b r a i n d e a t h d e t e r m i n a t i o n a n d d i s c u s s i m p r o v e m e n t s t r a t e g y . M e t h o d s T h e r e l -e v a n t d a t a o f b r a i nd e a t hd e t e r m i n a t i o n c a s e s f r o m2017t o 2020i nB r a i n I n j u r y Q u a l i t y C o n t r o l C e n t e r o f J i l i nP r o v i n c e w e r e c o l l e c t e d ,a n dA Tt e c h n i c a l q u a l i t y c o n t r o lw a s c o n d u c t e d a c c o r d i n g t o t h e s t a n d a r d s ,a n d t h e i m pl e m e n t a t i o n r a t e a n d c o m p l e t i o n r a t e o fA Tw e r e a n a l y z e d . R e s u l t s T h e i m pl e m e n t a t i o n r a t e i n c r e a s e d f r o m4.3%i n 2017t o 83.5%i n 2020,a n d t h e c o m p l e t i o nr a t e i n c r e a s e d f r o m66.7%i n2017t o96.1%i n2020.S e v e r ea c i d o s i s ,h y p o t e n s i o n ,h y p o x -e m i a ,h y p o k a l e m i a a n do t h e r r i s k sm a y o c c u r a f t e r t h e i m p l e m e n t a t i o n o fA T.T h em a i n r e a s o n s f o r n o t i m p l e m e n t i n g or c o m p l e t i n g A T w e r eu n s t a b l eb l o o d p r e s s u r e ,h e a r t r a t ea n db l o o do x y g e n . C o n c l u s i o n T e c h n i c a l c o o p e r a t i o nb e -t w e e nm e d i c a l s t a f fw a sb e n e f i c i a l t o i m p r o v e t h e s a f e t y o fA Ti m p l e m e n t a t i o n .I no r d e r t o f u r t h e r i m p r o v e t h e i m p l e -m e n t a t i o n r a t e a n d c o m p l e t i o n r a t e o fA T ,i tw a s s u g ge s t e d t o e s t a b l i s han o n -s t r i c tm e c h a n i s mf o r t h eo c c u r r e n c eo f A T-r e l a t e d c a r d i a c a r r e s t ,a n d i m p r o v e t h e t r a i n i ng a n d a s s e s s m e n t s ys t e mo fA T.K e y w o r d s B r a i nD e a t hD e t e r m i n a t i o n ;A p n e aT e s t ;I m p l e m e n t a t i o nR a t e ;C o m pl e t i o nR a t e F i r s t -a u t h o r 's a d d r e s s T h e F i r s tH o s p i t a l o f J i l i nU n i v e r s i t y /B r a i n I n j u r y Q u a l i t y Co n t r o l C e n t e r o f J i l i nP r o v i n c e ,C h a n gc h u n ,J i l i n ,130021,C h i n a 我国脑死亡判定的首个行业标准由原国家卫生和计划生育委员会脑损伤质控评价中心(以下简称 国家中心 )于2013年推出,后续进行了更新与完善[1-3]㊂我国脑死亡临床判定标准与全球大多数国家一致[4-5]㊂自主呼吸激发试验(A pn e a T e s t ,A T )是脑死亡临床判定的关键环节,目的在于证实自主呼吸停止,吉林省脑死亡判定自主呼吸激发试验的实施率和完成率分析李文臣 孙 奥 钟铁锴等‘中国卫生质量管理“第29卷 第3期(总第172期)2022年3月C h i n e s eH e a l t hQ u a l i t y M a n a ge m e n t V o l .29N o .3(S N172) M A R .2022 ㊃23㊃图1 2017年-2020年脑死亡病例A T 实施率㊁完成率其对专业技术性和安全性要求较高㊂美国梅奥医学中心对2008年2018年的129例脑死亡病例统计显示,A T 实施率为89.9%,完成率为88.4%[6]㊂而我国44家医院2013年 2017年的550例脑死亡病例中,A T 实施率为85.3%,完成率为50.7%[7]㊂相比之下,我国的A T 实施率和完成率仍有较大提升空间㊂本研究分析了吉林省脑损伤质控中心的脑死亡质控病例,探讨改进策略,为进一步提升我国A T 实施率和完成率提供参考㊂1 研究对象与方法1.1 研究对象纳入2017年 2020年吉林省脑损伤质控中心352例脑死亡质控病例㊂病例主要为吉林大学第一医院上传病例㊂1.2 研究方法1.2.1 指标计算 按照我国‘脑死亡判定技术质量控制指标(2020年版)“要求,计算A T 的实施率和完成率(表1)㊂应用E x c e l 软件进行数据计算和整理,并制作统计图㊂采用的质控方法㊂1.2.2 A T 技术质控 对所有提交病例均严格按照‘脑死亡判定标准与技术规范(成人质控版)“和‘中国成人脑死亡判定标准与操作规范(第二版)“的A T 操作标准进行质控[1-2]㊂质控要求如下:A T 操作前要求核心体温ȡ36.5ħ,收缩压ȡ90mmH g (1mmH g=0.133k P a ),填写动脉氧分压(P a O 2)及动脉二氧化碳分压(P a C O 2)数值㊂未实施A T 病例应填写原因,如血压心率不稳定㊁呼吸血氧不稳定㊁核心体温升温后仍不达标㊁其他等㊂未完成A T 病例应填写原因,如血压心率不稳定㊁呼吸血氧不稳定㊁其他㊂填写A T 后P a C O 2数值,阳性标准为A T 前P a C O 2为35mmH g ~45mmH g 时,试验结果显示P a C O 2ȡ60mmH g 或P a C O 2超过原有水平20mmH g 仍无呼吸运动,即可判定无自主呼吸;A T 前P a C O 2>45mmH g,试验结果显示P a C O 2超过原有水平20mmH g 仍无呼吸运动,即可判定无自主呼吸㊂同时,需要填写撤除呼吸机时间㊂2020年,国家脑死亡判定质控信息平台中增加上传A T 前后两次动脉血气结果原图㊂对于质控系统中未体现的数据,质控员向A T 实施人员进行调研㊂2 结果2.1 A T 的实施率和完成率情况2017年 2020年脑死亡判定病例数分别为70例㊁87例㊁104例㊁91例㊂2017年 2020年,A T 的实施率逐年上升,见图1㊂与2017年相比,2020年A T 实施率增长约18.4倍,完成率增长约44.1%㊂需说明的是,2017年实施率偏低,仅4.3%,调研反馈原因可能是:负责脑死亡判定的医务人员从2017年逐渐开展A T ㊂2.2 A T 质控结果2.2.1 相关指标情况 352例脑死亡病例中:207例实施了A T ,A T 后出现酸中毒(pH<7.20)患者140例(占67.6%),严重酸中毒(p H<7.00)患者8例(占3.9%);A T 后出现低氧血症(P a O 2<60mmH g )的患者6例,约占2.9%;A T 后出现低血压(收缩压<90mmH g )患者17例,约占8.2%㊂2020年76例实施了A T ,A T 实施前低钾血症(<3.5mm o l /L )病例有36例(占47.4%),其中严重低血钾(ɤ2.5mm o l /L )病例7例(占9.2%)㊂2.2.2 未实施A T 和未完成A T 的原因 352例脑死亡病例中:未实施A T 的例数为145例,其中,原因为血压心率不稳定118例(占81.4%),呼吸血氧不稳定27例(占18.6%);未完成A T 的例数共10例,其中,原因为血压心率不稳定6例(占60%),呼吸血氧不稳定4例(占40%)㊂吉林省脑死亡判定自主呼吸激发试验的实施率和完成率分析李文臣 孙 奥 钟铁锴等‘中国卫生质量管理“第29卷 第3期(总第172期)2022年3月㊃24 ㊃ C h i n e s eH e a l t hQ u a l i t y M a n a ge m e n t V o l .29N o .3(S N172) M A R .20223 讨论3.1 原因分析及改进吉林省2017年脑死亡A T 实施率(4.3%)㊁完成率(66.7%)均较低,经过不断的改进得以大幅度提升,2020年A T 实施率达83.5%,完成率达96.1%㊂A T 开始前应努力维持呼吸㊁内循环环境稳定㊂在无自主呼吸的情况下,脱离呼吸机8m i n ~10m i n ,患者可能会出现低血氧㊁低血压㊁严重酸中毒㊁心律失常等并发症,最为严重的是心跳骤停[8-12]㊂本研究实施A T 的352例患者中,A T 后出现了严重酸中毒㊁低氧血症㊁低血压㊂结果显示,未实施A T 主要原因是血压心率和呼吸血氧不稳定,A T 未完成主要也是因撤除呼吸机后血压心率和呼吸血氧等受到影响而中止㊂因此,A T 存在的不良风险可能是导致A T 实施人员不愿和不敢开展A T 的原因㊂对此,吉林省脑损伤质控中心通过团队合作进行技术层面改进㊂一是脑死亡判定医生与主管医生的合作㊂A T 实施医生和患者主管医生紧密配合,主管医生充分理解A T 操作相关要求,在脑死亡判定医生实施A T 前,主管医生尽可能使患者血压和血氧等关键指标维持在较高耐受水平,A T 前提高吸氧浓度或调整呼吸机呼吸末正压值等改善血氧水平,同时积极调整酸碱失衡和离子紊乱,尤其避免出现低钾血症,共同维护患者呼吸㊁循环稳定,为开展A T 创造先决条件㊂对特殊呼吸循环不稳定患者,可请心血管科医生㊁重症医学科医生等共同参与A T 实施,维护患者状态,应对突发情况㊂二是医护团队合作㊂在脑死亡判定医生实施A T 过程中,护士主要负责动脉血气抽取㊂快速抽取动脉血气是保障A T 顺利完成的重要一环,需要训练有素的护士尽量在1m i n 内完成,尤其是对二次动脉血气的快速抽取,以确保快速结束A T ㊂为确保A T 顺利完成,可增加1名备用护士,在首位护士抽取失败后迅速在其他动脉位置继续抽取㊂另外,为患者进行动脉置管,便于护士快捷抽取动脉血,同时也能实时监测血压,使A T 更加安全[13]㊂3.2 下一步改进策略为了规范A T 行为,进一步提升A T 实施率和完成率,下一步改进策略如下:一是制定出现A T 相关心跳骤停情况的不苛责机制㊂调研反馈发现,由于A T 自身存在不良风险,A T 实施过程中容易导致心跳骤停,这是脑死亡判定医生不积极主动开展A T 的主要顾虑㊂由于目前脑死亡判定主要群体是医院内计划行器官捐献者,因此建议医院在管理层面上协调计划行器官捐献者㊁移植科室㊁患者主管科室㊁脑死亡判定医生之间的关系,制定A T 心跳骤停应急管理方案和措施,在脑死亡判定专家团队充分评估可以实施A T 的患者中,如出现不可预知的突发心跳骤停情况时,不予以苛责,消除A T 实施人员的顾虑㊂二是建立健全A T 相关培训及考核制度㊂(1)A T 实施人员持续培训制度㊂由于脑死亡判定病例数量有限,A T 实施人员实际操作机会较少㊂建议建立后续培训制度,对每位有资质开展A T 的实施人员开展持续培训㊂通过反复播放A T 操作视频,强化理论和操作知识,通过模拟训练增加实践机会㊂同时,注重骨干力量培养,加强相互交流学习,提升A T 操作技术水平㊂(2)A T 实施人员考核监督机制㊂脑死亡判定的时间具有不固定性,且A T 存在不良风险,使脑死亡判定人员开展A T 积极性不高㊂通过建立绩效考核监督机制,可调动医务人员积极性[14]㊂因此,建议建立脑死亡判定人员绩效考核监督机制,给予脑死亡判定人员绩效奖励,激发其积极性,同时对开展的A T 进行质量控制和监督考核㊂3.3 不足与展望本研究尚处于初步阶段,数据来源于质控系统和质控员反馈,数据完整性不够,调研方法也有待进一步规范㊂后续将不断更新和完善质控系统,以获取更完整的A T 相关质控数据㊂同时,将通过参考行业规范并系统调研文献设计问卷开展调查,获取A T 实施者在实施过程中遇到的影响A T 的主客观因素,针对性制定相关策略㊂A T 是脑死亡临床判定的关键环节,体现了脑死亡判定的规范化程度㊂国家中心重视提高我国脑死亡A T 的实施率和完成率㊂吉林省脑损伤质控中心在国家中心的指导下,将持续改进A T 技术,进一步规范化开展脑死亡判定㊂参考文献[1] 国家卫生和计划生育委员会脑损伤质控评价中心.脑死亡判定标准与技术规范(成人质控版)[J ].中华神经科杂志,2013,46(9):637-640.[2] 国家卫生健康委员会脑损伤质控评价中心.中国成人脑死亡判定标准与操作规范(第二版)[J ].中华医学杂志,2019,99(17):1288-1292.[3] 国家卫生健康委员会脑损伤质控评价中心,中华医学会神经病学分会神经重症协作组,中国医师协会神经内科医师分会神经重症专业委员会.脑死亡判定标准与操作规范:专家补充意见(2021)[J ].中华医学杂志,2021,101(23):1758-1765.[4] 国家卫生健康委员会脑损伤质控评价中心,中华医学会神经病学分会神经重症协作组,中国医师协会神经内科医师分会吉林省脑死亡判定自主呼吸激发试验的实施率和完成率分析李文臣 孙 奥 钟铁锴等‘中国卫生质量管理“第29卷 第3期(总第172期)2022年3月C h i n e s eH e a l t hQ u a l i t y M a n a ge m e n t V o l .29N o .3(S N172) M A R .2022 ㊃25 ㊃神经重症专业委员会.脑死亡判定实施与管理:专家指导意见(2021)[J ].中华医学杂志,2021,101(23):1766-1771.[5] 宿英英.中国脑死亡判定现状与推进[J ].中华医学杂志,2021,101(23):1721-1724.[6] D a n e s h m a n d A ,R a b i n s t e i n A A ,W i j d i c k sE F M.T h e a pn e a t e s t i nb r a i nd e a t h d e t e r m i n a t i o nu s i n g o x y ge nd if f u s i o nm e t h o d r e m a i n s s a f e [J ].N e u r o l og y ,2019,92(8):386-387.[7] S u Y Y ,C h e n W B ,L i u G ,e ta l .A n i n v e s t i g a t i o na n ds u g ge s t i o n sf o r t h e i m -pr o v e m e n to fb r a i n d e a t h d e t e r m i n a t i o ni n C h i n a [J ].C h i n M e d J (E n g l ),2018,131(24):2910-2914.[8] D a t a r S ,F u ga t e J ,R ab i n s t e i nA ,e t a l .C o m p l e t i n g t h e a pn e a t e s t :d e c l i n e i n c o m p l i c a t i o n s [J ].N e u r o c r i t C a r e ,2014,21(3):392-396.[9] W u X L ,F a n g Q ,LiL ,e ta l .C o m p l i c a t i o n s a s s o c i a t e dw i t h t h e a pn e a t e s t i nt h ed e t e r m i n a t i o no f t h eb r a i nd e a t h [J ].C h i n M e d J (E n gl ),2008,121(13):1169-1172.[10] Y e eA H ,M a n d r e k a rJ ,R a b i n -s t e i nA A ,e t a l.P r e d i c t o r s o f a p n e a t e s t f a i l -u r e d u r i n g br a i n d e a t h d e t e r m i n a t i o n [J ].N e u r o c r i tC a r e ,2010,12(3):352-355.[11] B u r n sJ D ,R u s s e l lJ A.T e n s i o np n e u m o t h o r a x c o m p l i c a t i n g a p n e a t e s t i n gd u r i n g br a i nd e a t he v a l u a t i o n [J ].J C l i nN e u -r o s c i ,2008,15(5):580-582.[12] G o u d r e a u J L ,W i jd i c k sE F ,E m -e r y S F .C o m p l i c a t i o n s d u r i n g a p n e a t e s t i n gi n t h ed e t e r m i n a t i o no fb r a i nd e a t h :pr e d i -s p o s i n g f a c t o r s [J ].N e u r o l o g y ,2000,55(7):1045-1048.[13] 王艳娟,李瀚新,贾 倩,等.器官捐献脑死亡判定中的护理配合[J ].现代临床护理,2020,19(12):30-34.[14] 周明华,谭 红,何思长,等.公益性和积极性视角下我国公立医院绩效考核政策分析[J ].中国卫生质量管理,2020,27(6):107-110.收稿日期:2021-10-16修回日期:2022-01-07责任编辑:黄海凤(上接6页)取了一系列针对性改进措施:(1)通过质控分析会议,对A T 实施提出具体要求;(2)通过网络信息平台,对A T 实施加强监管;(3)通过专业技术研讨,对A T 技术予以改进㊂由此,A T执行者实践次数不断增加,掌握技术的熟练程度不断提高㊂2020年的质控指标分析结果显示:A T 实施率达94.90%㊂A T 实施率的变化,证明了质控指标设定的必要性和应用的重要性㊂下一步,将对A T 质控提出新的目标:提高A T 完成率㊂随着脑死亡判定专业技术的进步,国家质控中心将不断修订或推出质控指标,并不断扩大质控指标的应用范围,使其发挥更大的作用㊂参考文献[1] 国家卫生和计划生育委员会脑损伤质控评价中心.脑死亡判定标准与技术规范(成人质控版)[J ].中华神经科杂志,2013,46(9):637-640.[2] 国家卫生和计划生育委员会脑损伤质控评价中心.脑死亡判定标准与技术规范(儿童质控版)[J ].中华儿科杂志,2014,52(10):756-759.[3] 国家卫生健康委员会脑损伤质控评价中心,中华医学会神经病学分会神经重症协作组,中国医师协会神经内科医师分会神经重症专业委员会.中国成人脑死亡判定标准与操作规范(第二版)[J ].中华医学杂志,2019,99(17):1288-1292.[4] 国家卫生健康委员会脑损伤质控评价中心.中国儿童脑死亡判定标准与操作规范(第二版)[J ].中华儿科杂志,2019,57(5):331-335.[5] 国家卫生健康委员会脑损伤质控评价中心,中华医学会神经病学分会神经重症协作组,中国医师协会神经内科医师分会神经重症专业委员会.脑死亡判定标准与操作规范:专家补充意见(2021)[J ].中华医学杂志,2021,101(23):1758-1765.[6] 国家卫生健康委员会脑损伤质控评价中心,中华医学会神经病学分会神经重症协作组,中国医师协会神经内科医师分会神经重症专业委员会.脑死亡判定实施与管理:专家指导意见(2021)[J ].中华医学杂志,2021,101(23):1766-1771.[7] S uY Y ,C h e n W B ,L i uG ,e ta l .A n i n v e s t i g a t i o na n ds u g ge s t i o n sf o r t h e i m -pr o v e m e n to fb r a i n d e a t h d e t e r m i n a t i o ni n C h i n a [J ].C h i n M e d J (E n g l ),2018,131(24):2910-2914.[8] S u Y Y ,Y a n g QL ,L i u G ,e ta l .D i a g n o s i s o fb r a i nd e a t h :c o n f i r m a t o r y te s t s af t e rc l i n i c a lt e s t [J ].C h i n M e dJ (E ng l ),2014,127(7):1272-1277.[9] G r e e rD M ,S h e m i eS D ,L e w i sA ,e t a l .D e t e r m i n a t i o nof b r a i nd e a t h /d e a t hb y n e u r o l og i cc r i t e r i a :th e w o r l d b r ai n d e a t h p r o je c t [J ].J AMA ,2020,324(11):1078-1097.[10] W i jd i c k s E F M.B r a i n de a t h w o r l d w i d e :a c c e pt e df a c tb u tn o g l o b a lc o n -s e n s u s i nd i a g n o s t i cc r i t e r i a [J ].N e u r o l o g y ,2002,58(1):20-25.[11] W a h l s t e r S ,W i jd i c k s E F M ,P a te lP V ,e t a l .B r a i n d e a t h d e c l a r a t i o n:p r a c t i c e s a n d p e r c e p t i o n sw o r l d w i d e [J ].N e u -r o l o g y,2015,84(18):1870-1879.[12] B e e c h e rH K.Ad e f i n i t i o no f i r r e -v e r s i b l e c o m a .1968[J ].I n tA n e s t h e s i o l C l i n,2007,45(4):113-119.[13] J o h n P ,C o n o m y M D .U n i f o r m b r a i nd e a t ha c t [J ].N e u r o l o g y,1979,29(3):417-418.[14] 黄先涛,靖 超,王晨宇.基于‘医疗质量管理办法“的医疗质量控制体系建设实践[J ].中国卫生质量管理,2021,28(2):20-22,34.[15] B u s lKM ,L e w i sA ,V a r e l a s P N.A p n e a t e s t i n g fo r t h ed e t e r m i n a t i o no fb r a i n d e a t h :a s y s t e m a t i c s c o p i n g r e v i e w [J ].N e u r -o c r i tC a r e ,2021,34(2):608-620.163收稿日期:2021-08-26修回日期:2022-01-02责任编辑:黄海凤。
脑死亡患者的自主呼吸激发试验应用与安全

主呼吸激发试验( apnea testꎬAT) 是临床判定脑死亡
酸血症刺激患者脑干呼吸中枢产生自主呼吸反射来
判断患者是否保留脑干功能ꎮ 虽 然 AT 完 成 率 受
到限制ꎬ但多数国家仍将 AT 作为脑死亡判定标准
中不可或缺的项目之一 [2] ꎮ 一份中国脑死亡判定
调查显示ꎬ50. 7% 的患者完成 了 ATꎬ但 42. 0% 的
器官的功能质量ꎬ且持续的死亡治疗可被视为侵犯
患者的尊严
[3]
ꎮ 2013 年我国国家卫生健康委员会
( 原国家卫生和计划生育委员会) 脑损伤质控评价
DOI:10 3969 / j issn 1006 ̄2084 2020 16 023
通信作者:伍民生ꎬEmail:bnn5839160@ sohu. com
usedꎬthere is still no consensus on the practical proceduresꎬmonitoring parameters and evidence ̄based safety measures that
can be used to prevent its complicationsꎬand further research is needed in the future.
complicated process. Spontaneous respiration induced by intense respiratory stimulation( respiratory acidosis) is an impor ̄
tant marker of brainstem function. Thereforeꎬapnea test( AT) is one of the key components in the determination of brain
自主呼吸试及气囊漏气试验

a
-37-
气囊漏气试验的操作
完全排空气囊 呼吸形式稳定下,记录连续6次呼出潮气量的大小 取其中最小三个数的平均值
Esteban A, et al, N Engl J Med 1995;332:345–350 Tobin MJ, et al, Am J Respir Crit Care Med 1997; 155:906–915
a
-21-
SBT试验结果的把握与处理
部分患者,特别是AECOPD患者,尽管SBT失败,但神志清 楚,咳嗽有力,肺部感染基本控制,各器官功能相对稳定 ,无NPPV禁忌征,且所接受的呼吸支持力度已降到较低水 平,可考虑拔管后给予NPPV辅助通气。
a
-47-
结论:cuff leak test 阳性结果预计UAO或再插管具有较高敏感性 阴性结果不能除外UAO或再插管的可能性 因此阳性结果的意义较大
a
-48-
Cuff leak test阳性结果的处理
无创正压通气:CPAP 应用气道扩张药物 应用糖皮质激素 延迟拔管或气管切开
a
-49-
a
-4-
试验前评估
满足上表各项条件的患者可进行自主呼吸试验 各项条件应采取个体化原则评估
a
-5-
a
-6-
a
-7-
试验方式
T管试验 低水平(5cmH2O)CPAP 低水平(5-8cmH2O)PSV
----ACCP et al. Chest,2001;120:375S–395S. ----ERS,ATS et al. Eur Respir J 2007; 29: 1033–1056.
自主呼吸试验方法

自主呼吸试验方法:原理、实施及应用一、引言自主呼吸试验是一种评估患者呼吸功能的重要方法,广泛应用于临床医学、康复医学和运动生理学等领域。
通过对患者自主呼吸过程中的一系列指标进行检测和分析,可以对患者的呼吸功能状况进行客观评估,为临床诊断和治疗提供有力依据。
本文将详细介绍自主呼吸试验方法的原理、实施步骤及应用领域,以期帮助读者更好地理解和应用这一技术。
二、自主呼吸试验方法的原理自主呼吸试验是通过监测患者在自然状态下的自主呼吸过程,获取一系列呼吸相关参数,如呼吸频率、潮气量、分钟通气量、吸气时间、呼气时间等。
通过对这些参数的分析,可以了解患者的呼吸功能状况,包括通气功能、换气功能以及呼吸肌肉力量等。
自主呼吸试验方法的原理主要基于以下几个方面:1. 呼吸生理学基础:自主呼吸试验方法的实施需要依据呼吸生理学的基本原理,包括肺通气、肺换气和呼吸调节等方面的知识。
通过对这些知识的深入了解,可以确保试验的科学性和有效性。
2. 传感器技术:自主呼吸试验过程中需要使用各种传感器来监测患者的呼吸相关参数。
例如,使用流量传感器可以实时监测患者的吸气和呼气流量,从而计算出潮气量和分钟通气量等指标;使用压力传感器可以监测患者的胸腔内压力变化,反映呼吸肌肉的力量和协调性。
3. 数据处理技术:自主呼吸试验过程中会产生大量的实时数据,需要通过专业的数据处理软件进行分析和处理。
通过对数据的处理和分析,可以得到患者的各项呼吸功能指标,为临床诊断和治疗提供依据。
三、自主呼吸试验方法的实施步骤1. 试验前准备:在进行自主呼吸试验前,需要对患者进行详细的病史询问和体格检查,以确保试验的安全性。
同时,还需要向患者详细介绍试验的目的、过程和注意事项,以取得患者的配合。
2. 传感器连接:根据试验需要选择合适的传感器,并将其与患者连接。
连接过程中要确保传感器的正确放置和固定,以避免信号干扰和误差。
3. 开始试验:让患者处于自然放松状态,开始进行自主呼吸。
自主呼吸试验PPT课件

试验步骤二:开始自主呼吸试验
总结词
启动呼吸机,开始自主呼吸试验
详细描述
在设定好呼吸参数后,启动呼吸机,开始自主呼吸试验。在这一过程中,需要密 切观察患者的呼吸情况,确保呼吸机与患者呼吸同步,避免出现人机对抗的情况 。
试验步骤三:观察与记录
总结词
观察患者呼吸情况,记录相关数据
详细描述
在自主呼吸试验过程中,需要持续观察患者的呼吸情况,包括呼吸频率、潮气量、血氧饱和度等指标。同时,需 要记录试验过程中的任何异常情况,以便后续分析。观察和记录的数据将作为评估患者自主呼吸能力的依据。
如长期卧床、重症监护 等需要监测呼吸功能的
情况。
试验的原理
通过测量呼吸过程中的气流、氧气和二氧化碳浓度、呼吸频率、肺活量等生理参数, 分析呼吸系统的功能状态。
利用呼吸肌电图等手段检测呼吸肌的活动和功能,了解呼吸动力和呼吸中枢的调节 功能。
通过比较正常值和异常值,判断呼吸系统是否存在异常,并评估异常的程度和性质。
目的
自主呼吸试验主要用于诊断呼吸 系统疾病、评估治疗效果和监测 病情变化,为医生制定治疗方案 提供依据。
试验的适用范围
呼吸系统疾病
如慢性阻塞性肺疾病 (COPD)、哮喘、肺
纤维化等。
神经系统疾病
外科手术
其他情况
如脊髓损伤、脑卒中等 引起的呼吸功能障碍。
如肺切除、气管手术等, 评估手术对呼吸系统的
影响。
02
自主呼吸试验的准备
试验前的评估
01
02
03
评估患者病情
了解患者的病史、病情状 况、用药情况等,以便确 定是否适合进行自主呼吸 试验。
评估患者认知情况
确保患者理解试验的步骤 和要求,能够配合完成试 验。
自主呼吸实验报告

一、实验目的1. 了解自主呼吸的基本原理和生理机制。
2. 掌握自主呼吸的调节方法。
3. 通过实验观察和分析自主呼吸在不同条件下的变化。
二、实验原理自主呼吸是指人体在没有外力作用下,依靠呼吸肌的收缩与舒张,实现气体交换的过程。
呼吸运动受呼吸中枢的控制,呼吸中枢位于大脑皮层、间脑、桥脑、延髓和脊髓等部位,它们相互配合,共同完成呼吸节律性运动。
三、实验材料与器材1. 实验材料:家兔2. 实验器材:手术台、常用手术器械、生理信号采集处理系统、呼吸传感器、止血钳、气管插管、20ml及1ml注射器、橡皮管、刺激电极、20%氨基甲酸乙酯、CO2、乳酸、生理盐水、棉线、纱布四、实验步骤1. 家兔麻醉:取一只家兔,称重后,用剪刀剪去耳缘静脉上的毛。
用20ml注射器由耳缘静脉缓慢推注25%氨基甲酸乙酯(1g/kg体重)进行麻醉。
2. 家兔呼吸活动记录:采用呼吸传感器直接记录家兔的呼吸频率与幅度。
3. 实验分组:- A组:正常对照组- B组:增加呼吸无效腔组- C组:增加CO2浓度组- D组:增加乳酸浓度组4. 实验操作:- A组:记录正常呼吸曲线。
- B组:增加呼吸无效腔,记录呼吸曲线变化。
- C组:增加CO2浓度,记录呼吸曲线变化。
- D组:增加乳酸浓度,记录呼吸曲线变化。
5. 结果分析:观察各组呼吸频率、幅度和血氧饱和度的变化。
五、实验结果1. A组:正常呼吸曲线,呼吸频率和幅度稳定。
2. B组:增加呼吸无效腔后,呼吸频率和幅度增加,血氧饱和度降低。
3. C组:增加CO2浓度后,呼吸频率和幅度增加,血氧饱和度降低。
4. D组:增加乳酸浓度后,呼吸频率和幅度增加,血氧饱和度降低。
六、实验讨论1. 自主呼吸的调节:呼吸运动受呼吸中枢的控制,呼吸中枢可接受来自不同感受器的传入冲动,反射性地影响呼吸运动,以适应机体需要。
2. 呼吸无效腔对呼吸运动的影响:增加呼吸无效腔会导致呼吸阻力增大,呼吸频率和幅度增加,血氧饱和度降低。
自主呼吸激发试验步骤

自主呼吸激发试验步骤
自主呼吸激发试验是一种用于评估肺功能的测试方法,主要用于诊断和监测慢性阻塞性肺疾病(COPD)和其他呼吸系统疾病。
以下是自主呼吸激发试验的步骤:
1. 准备阶段:患者需要在测试前停止使用支气管扩张剂或其他可能影响测试结果的药物。
患者应该处于放松状态,并按照医生的指示坐在一个舒适的位置上。
2. 基线测量:在测试开始前,医生会进行一系列的基线测量,包括肺功能测试、血氧饱和度测量等,以确保患者在测试开始时处于稳定状态。
3. 进行激发测试:医生会给患者吸入一种称为激发剂的特殊气体混合物,通常是浓度逐渐增加的二氧化碳。
这会导致患者的气道收缩,从而触发他们的自主呼吸反应。
4. 监测反应:在激发测试期间,医生会密切监测患者的呼吸频率、心率、血压等生理指标,以及血氧饱和度的变化。
这些数据将帮助医生评估患者的呼吸功能和确定是否存在任何异常反应。
5. 结束测试:一旦达到预定的激发目标或出现任何不适症状,测试将立即结束。
医生会进行最后的评估和记录,并根据测试结果制定后续的治疗计划。
需要注意的是,自主呼吸激发试验可能会引起一些不适症状,如咳嗽、胸闷等。
如果患者在测试过程中出现任何不适症状,应立即告知医生。
[医学]自主呼吸试验
![[医学]自主呼吸试验](https://img.taocdn.com/s3/m/2491703659eef8c75ebfb318.png)
T管试验
优点
试验成功者预示自主呼吸 能力较强 试验成功者撤机和拔管成 功率较高
缺点
易造成患者呼吸困难和呼 吸肌疲劳 易导致应激反应
试验方法
T管试 验
低水平 PSV
低水平 CPAP
通气模式CPAP 压力5cmH2O FiO2维持不变
试验方法
T管试 验
低水平 PSV
低水平 CPAP
优点
慢性阻塞性肺疾病(COPD) 患者和左心功能不全患者 选择该试验方式作SBT较适 合
主目录
概述
1
试验方法和持续时间
3
试验后的处理
5
2
应用时机
4
试验过程评价
概述
定义及背景
自主呼吸试验(spontaneous breathing trial,SBT) 是指运用T管或低水平支持的自主呼吸模式于接受有创 机械通气的病人,通过短时间的动态观察,以评价患者 完全耐受自主呼吸的能力,借此达到预测撤机成功可能 性的目的。 在国外, 以T管脱机为代表的自主呼吸试验应用于临床已 有多年历史; 近20年来对其研究逐步深入,并将低水平 持续气道正压通气(CPAP)和压力支持通气(PSV)两种 通气模式纳入SBT。
神志清楚,无感觉不适,无出汗,无辅助呼吸肌参与呼吸
试验后的处理
SBT成功后应立 即撤机、拔管
结合临床判 断指导撤机
SBT失败后应给 予病人稳定、 充分的通气支 持,并且积极 寻找失败原因 每天进行SBT
前评价,通过 这行SBT,判 断能否脱机
总结
行有创通 气是否超
过24h
SBT成功,结 合临床判断,
指导撤机
无
第2天
终止试验,给予 充分通气支持, 有
中国儿童脑死亡判定标准与操作规范解读(2020完整版)

中国儿童脑死亡判定标准与操作规范解读(2020完整版)儿童不是成人的缩小版,有其独特的生理与病理特点。
国际上早期颁布的脑死亡诊断标准主要针对成人[1,2],并不完全适用于儿童尤其是婴幼儿。
1987年,美国儿科学会首次制订并发表了儿童脑死亡判定指南(简称美国指南)[3]。
2011年,经过20多年的临床实践,多学科专家组成的工作组在提供循证医学依据的基础上对1987年美国指南进行了修订[4]。
由于世界各地国情不同,儿童脑死亡判定尚无全球统一标准。
2006年加拿大颁布了包括儿童在内的脑死亡诊断标准(简称加拿大指南)[5]。
1989年我国儿童重症医学专家在辽宁省丹东市召开的全国儿科重症疾病急救学术会上提出了"儿童脑死亡诊断标准试用草案"[6]。
为建立我国儿童脑死亡判定的规范化诊断标准和可操作流程,推动儿童脑死亡判定工作有序、规范开展,2014年国家卫计委脑损伤质控中心正式推出了"脑死亡判定标准与技术规范(儿童质控版)"(简称2014版中国标准)[7,8]。
经过近5年的临床实践,国家卫生健康委员会脑损伤质控评价中心以儿童脑死亡病例质控分析结果为依据,以国家卫生健康委员会脑损伤质控评价中心专家委员会、技术委员会和儿童分中心专家意见为参考,对2014版指南进行了修改完善,后再次发布"中国儿童脑死亡判定标准与操作规范"(简称2019版中国标准)[9]。
2014版及2019版中国标准的撰写均由中华医学会儿科学分会急救学组、中华医学会急诊分会儿科学组的儿科专家以及脑损伤质控中心的相关专家共同完成。
在撰写过程中,不仅参考了国内外脑死亡诊断指南及标准[4,5,6,7,8,9,10,11,12,13],同时结合我国国情及临床实践与研究[14,15,16],经过多次讨论与修订后完成。
2019版中国标准的推出不仅对规范我国儿童脑死亡诊断、有序推动器官移植的开展具有重要意义,也有助于国际同仁了解中国儿童脑死亡判定现状。
自主呼吸试验与自主呼吸试验

评估患者的呼吸功能 诊断呼吸系统疾病 监测病情变化 指导治疗和康复
确保患者处于安全的环境中,避免任何可能导致患者跌倒或受伤的因素。 确保患者已经充分了解试验的步骤和要求,并签署知情同意书。 确保试验所需的设备和仪器已经准备好,并处于良好的工作状态。 确保患者已经排空尿液,并处于适当的体位。
呼吸衰竭患者:评估患者自主呼吸功能,指导治疗和康复 麻醉患者:监测麻醉深度和呼吸功能,保障手术安全 重症监护病房:评估患者病情和呼吸功能,及时发现和处理呼吸问题 康复治疗:评估患者的呼吸功能恢复情况,指导康复训练
准确度高 操作简便 适用于多种呼吸疾病 重复性好
准确度高:自主呼吸试验能够准确地检测 出呼吸系统是否存在异常,有助于早期发 现和诊断呼吸系统疾病。
麻醉手术:监测麻醉深度, 确保手术安全
呼吸衰竭患者:评估患者自 主呼吸能力,指导治疗方案
重症监护:评估患者病情, 调整呼吸机参数
康复治疗:评估康复效果, 指导康复训练
临床应用:用于评估患者的呼吸功能和自主呼吸能力 康复治疗:用于评估康复治疗的效果和患者的恢复情况 运动科学:用于评估运动员的呼吸功能和耐力水平,提高运动表现 药物研究:用于评估药物对呼吸功能的影响和治疗效果
操作简便:自主呼吸试验的操作过程相对 简单,易于掌握,不需要特殊的设备和仪 器。
无创无痛:自主呼吸试验是一种无创、 无痛、无副作用的检查方式,患者可以 在短时间内完成检查,且不会产生不适 感。
费用较低:自主呼吸试验的费用相对较低, 可以减轻患者的经济负担。
缺点一:操作复杂,需要专业人员操作 缺点二:试验结果受多种因素影响,如患者配合度、操作技术等 缺点三:试验过程中需要监测患者的生命体征,存在一定风险 缺点四:试验结果可能存在误差,需要多次重复验证
脑死亡患者自主呼吸激发试验

在正常生理情况下,如果患者呼吸停止1分钟, PaCO2可上升到3~4mm Hg,8分钟后就可能超过 60mm Hg,或比以前的基数上升20mm Hg以上。
自主呼吸激发试验
注意事项
1. 自主呼吸激发试验过程中可能出现明显的血氧饱和度 下降、血压下降、心率减慢以及心律失常等,此时须 即刻终止试验,并宣告本次试验失败。为了避免自主 呼吸激发试验对下一步确认试验的影响,须将该试验 放在脑死亡判定的最后一步。
总结
脑死亡概念及判定标准
自主呼吸激发试验
判定的先 决条件
临床判断
先决条件
试验方法 与步骤
确认实验
结果判定
判定时间
注意事项
一体两翼 五区一院
欢迎各位老师莅临我院指导工作!
(4)动脉二氧化碳分压(PaCO2 ) 35一45 mm Hg。如 PaCO2低于这一标准,可减少每分钟通气量。慢性二 氧化碳储留者PaCO2可大于45 mm Hg。
中华神经科杂志2013年9月第46卷第9期 Chin J Neural, September 2013.Vol. 46. o.9
自主呼吸激发试验
我院转运的OPO患者
自主呼吸激发试验 判定有无自主呼吸,除根据肉眼 观察胸、腹部有无呼吸运动外, 还须通过自主呼吸激发试验验证, 并严格按照以下步骤和方法进行。
中华神经科杂志2013年9月第46卷第9期 Chin J Neural, September 2013.Vol. 46. o.9
自主呼吸激发试验
自主呼吸激发试验
结果判定
PaCO2 ≥ 60 mm Hg或 PaCO2超过原有水平20mmHg, 仍无呼吸运动,即可判定无自 主呼吸。 备注:12小时后再次判定
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
机
内
输氧导管 至隆突水
平
输入氧气 6L/min
明显血氧饱和度下
降、血压下降、心率
减慢或心律失常
可见胸部
呼吸运动
呼吸运动 可见腹部
呼吸运动
血气分析
动脉二氧 化碳分压
结果判定
无自主呼 吸
()
≥8min ( ) ()
8~ 10min
(
) 终止试验 (
)
复查血气 分析
()
无
() ( ) 有自主呼吸
无
≥60mmH g 或超过 原有水平 20mmHg
自主呼吸激发试验
步骤与方法 核心温度
先决条件
生命体征 血气分析
收缩压
或平均动 脉压
动脉氧分 压
动脉二氧 化碳分压
结果
操作 物理升温
升压药物
纯氧吸入 10min
减少分钟 通气量
结果
备注 ≥36.5℃ ≥90mmH
g ≥60mmH
g ≥200mmHg3 Nhomakorabea~45mmHg
试验步骤 观察指标
脱离呼吸 8min 以
()
医师
医师
护士
试验地点
试验时间
附:国家卫生健康委员会脑损伤质控评价中心. 中国成人脑死亡判定标准与操作规范 (第 二版)[J]. 中华医学杂志, 2019, 99(17):1288-1292.
备:括号内勾选√或×
