内科学教学课件:Nephrotic Syndrome
合集下载
内科学课件23 Nephrotic syndrome

rning objectives
• Clinical manifestation, pathology and treatment of nephrotic syndrome • Pathophysiology of nephrotic syndrome
• Complications of nephrotic syndrome
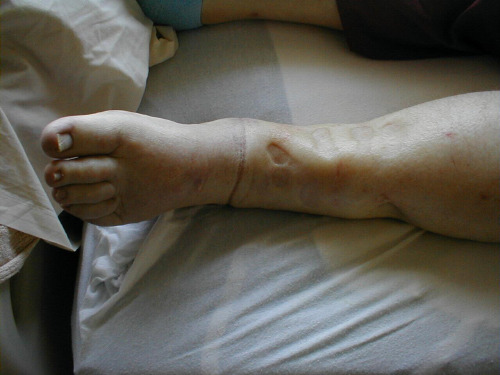
Figure 1.
Nephrotic edema.
Figure 2. Nephrotic edema.
Diagnosis:
Pro ++++
• Proteinuria: >3.5g/d • Hypoalbuminemia: SAlb <30g/L • Edema • Hyperlipidemia
Let’s go back to Mr. O
• • • • • Urine protein ++++, RBC (-), WBC (-) 24h urinary protein 7.8g Normal kidney and Liver function Serum albumin 20g/L Total cholesterol 10.2mmol/L
Mr. O was diagnosed with nephrotic syndrome
Proteinuria (albuminuria)
Figure 3.
Hypoalbuminemia
• • • • • • • Albumin Immunoglobulins Metal binding proteins Erythropoietin Transferrin Complement deficiency Coagulation components
• Clinical manifestation, pathology and treatment of nephrotic syndrome • Pathophysiology of nephrotic syndrome
• Complications of nephrotic syndrome
Figure 1.
Nephrotic edema.
Figure 2. Nephrotic edema.
Diagnosis:
Pro ++++
• Proteinuria: >3.5g/d • Hypoalbuminemia: SAlb <30g/L • Edema • Hyperlipidemia
Let’s go back to Mr. O
• • • • • Urine protein ++++, RBC (-), WBC (-) 24h urinary protein 7.8g Normal kidney and Liver function Serum albumin 20g/L Total cholesterol 10.2mmol/L
Mr. O was diagnosed with nephrotic syndrome
Proteinuria (albuminuria)
Figure 3.
Hypoalbuminemia
• • • • • • • Albumin Immunoglobulins Metal binding proteins Erythropoietin Transferrin Complement deficiency Coagulation components
内科学课件:肾病综合征
systemic lupus erythenlatosus nephritis,SLEN
Henoch-Schonlein purpura nephritis,HSPN
hepatitis b virus associated nephritis
中老年
membranous nephropathy(MN)
细血管壁 △电镜 系膜区、有时在内皮下电子致密物
图:5-4-2系膜增生性肾小球肾炎
左:正常肾小球
右:病变肾小球
1.上皮细胞 2.基底膜 3.内皮细胞 4.系膜细胞
5.免疫复合物
系膜增生型
•系膜增殖性肾小球肾炎。系膜细胞和基质增生
临床表现
好发于青少年,50%有前驱症状(上呼吸道感染),发病较 多样化→急性肾炎综合征或隐匿起病
→NS30%镜下血尿,一般无肉眼血尿 约50%患者5-10年后才出现高血压与肾功能 损害 极易发生血栓、栓塞,肾V血栓高达40-50%
治疗和预后
治疗 I期膜性肾病激素加CTX治疗可有效 II、III期病变疗效差,易产生感染及高凝 预后 蛋白尿程度是判断预后指标: 蛋白尿越多→预后差;蛋白尿<3.5g → 预后较好 出现高血压、肾功能↓、严重小管间质病变→预后差
肾病综合征
(Nephrotic Syndrome)
讲授主要内容
概述 病因 病理生理 病理类型及临床表 现、预后 并发症 诊断和鉴别诊断 治疗 小结
概述
是各种肾脏疾病,主要是肾小球疾病所致的临床综
合征,特征性的临床表现:
1. 大量蛋白尿(≥3.5g/d) 2. 低血浆白蛋白(Alb<30g/L)
肾小球上皮细胞足突融合
图:5-4-1微小病变型肾病
左:正常肾小球
Henoch-Schonlein purpura nephritis,HSPN
hepatitis b virus associated nephritis
中老年
membranous nephropathy(MN)
细血管壁 △电镜 系膜区、有时在内皮下电子致密物
图:5-4-2系膜增生性肾小球肾炎
左:正常肾小球
右:病变肾小球
1.上皮细胞 2.基底膜 3.内皮细胞 4.系膜细胞
5.免疫复合物
系膜增生型
•系膜增殖性肾小球肾炎。系膜细胞和基质增生
临床表现
好发于青少年,50%有前驱症状(上呼吸道感染),发病较 多样化→急性肾炎综合征或隐匿起病
→NS30%镜下血尿,一般无肉眼血尿 约50%患者5-10年后才出现高血压与肾功能 损害 极易发生血栓、栓塞,肾V血栓高达40-50%
治疗和预后
治疗 I期膜性肾病激素加CTX治疗可有效 II、III期病变疗效差,易产生感染及高凝 预后 蛋白尿程度是判断预后指标: 蛋白尿越多→预后差;蛋白尿<3.5g → 预后较好 出现高血压、肾功能↓、严重小管间质病变→预后差
肾病综合征
(Nephrotic Syndrome)
讲授主要内容
概述 病因 病理生理 病理类型及临床表 现、预后 并发症 诊断和鉴别诊断 治疗 小结
概述
是各种肾脏疾病,主要是肾小球疾病所致的临床综
合征,特征性的临床表现:
1. 大量蛋白尿(≥3.5g/d) 2. 低血浆白蛋白(Alb<30g/L)
肾小球上皮细胞足突融合
图:5-4-1微小病变型肾病
左:正常肾小球
肾病综合征 ppt课件

⒌B超检查:B超检查可明确了解病人双肾大小形态是否正 常或缩小。
肾病综合征
肾病综合征的诊断步骤: ①首先确诊肾病综合征。 ②确定其病因是原发、继发或遗传性疾病。 ③明确是否有并发症。 肾病综合征诊断标准为: ①大量蛋白尿,超过⒊5g/d。 ②低蛋白血症(血清清蛋白低于30g/L)。 ③水肿。 ④高脂血症。 其中1、2条为诊断的必备条件。
肾病综合征
• ⒈一般治疗:强调绝对卧床休息以保持平卧
体位,限制水钠摄入,采用低盐、优质蛋白质饮 食。
• ⒉利尿消肿:⑴多数病人在应用肾上腺皮质
激素治疗1周后,尿量迅速增加,一般可不用利尿 剂。⑵对激素效应差、水肿不能消退或尿量减少 者,选用噻嗪类和保钾尿剂并用,效果不佳时改 用呋塞咪静脉用药或利尿酸钠同时加用保钾利尿 药,不宜过快过猛,用药宜先从小剂量开始。⑶ 补充血浆及血清清蛋白。
肾病综合征
•感 染 • 血栓及栓塞 • 急性肾衰竭
肾病综合征
①原因:与大量蛋白尿、低蛋白血症、血清IgG水平低下、 肾功能不全、应用糖皮质激素和免疫抑制剂以及 滥用广谱抗生素相关,多为院内感染。
②表现:感染是肾病综合征的重要并发症,常表现为呼吸 系统、泌尿系统、消化系统及皮肤等处的感染,原 发性腹膜炎等也较常见。感染可加重病情,部分病 人可因感染引起肾病复发。
Ⅱ型:病人常伴有高血压、血尿或肾功能不全,肾病的 表现可以不典型,尿FDP及C3值往往超过正常,蛋白尿通常为
非选择性。
肾病综合征
• ⒈原发性肾病综合征 是指原发于肾脏本身的疾病, 主要有急性肾炎、急进性肾炎、慢性肾炎、原发 性肾小球肾病,或病理学诊断中的微小病变型肾 病、系膜增生性肾小球肾炎、膜性肾病、系膜毛 细血管性肾炎、局灶性节段性肾小球硬化等。
肾病综合征
肾病综合征的诊断步骤: ①首先确诊肾病综合征。 ②确定其病因是原发、继发或遗传性疾病。 ③明确是否有并发症。 肾病综合征诊断标准为: ①大量蛋白尿,超过⒊5g/d。 ②低蛋白血症(血清清蛋白低于30g/L)。 ③水肿。 ④高脂血症。 其中1、2条为诊断的必备条件。
肾病综合征
• ⒈一般治疗:强调绝对卧床休息以保持平卧
体位,限制水钠摄入,采用低盐、优质蛋白质饮 食。
• ⒉利尿消肿:⑴多数病人在应用肾上腺皮质
激素治疗1周后,尿量迅速增加,一般可不用利尿 剂。⑵对激素效应差、水肿不能消退或尿量减少 者,选用噻嗪类和保钾尿剂并用,效果不佳时改 用呋塞咪静脉用药或利尿酸钠同时加用保钾利尿 药,不宜过快过猛,用药宜先从小剂量开始。⑶ 补充血浆及血清清蛋白。
肾病综合征
•感 染 • 血栓及栓塞 • 急性肾衰竭
肾病综合征
①原因:与大量蛋白尿、低蛋白血症、血清IgG水平低下、 肾功能不全、应用糖皮质激素和免疫抑制剂以及 滥用广谱抗生素相关,多为院内感染。
②表现:感染是肾病综合征的重要并发症,常表现为呼吸 系统、泌尿系统、消化系统及皮肤等处的感染,原 发性腹膜炎等也较常见。感染可加重病情,部分病 人可因感染引起肾病复发。
Ⅱ型:病人常伴有高血压、血尿或肾功能不全,肾病的 表现可以不典型,尿FDP及C3值往往超过正常,蛋白尿通常为
非选择性。
肾病综合征
• ⒈原发性肾病综合征 是指原发于肾脏本身的疾病, 主要有急性肾炎、急进性肾炎、慢性肾炎、原发 性肾小球肾病,或病理学诊断中的微小病变型肾 病、系膜增生性肾小球肾炎、膜性肾病、系膜毛 细血管性肾炎、局灶性节段性肾小球硬化等。
肾病综合症PPT课件

编辑版ppt
目录
6
1病因及发病机制 2病理 3病理生理 4临床表现 5并发症 6诊断 7鉴别诊断 8治疗 9预后
编辑版ppt
1病因及发病机制
7
NS可分为 原发性及 继发性两 大类,可 由多种不 同病理类 型的肾小 球病所引 起。
编辑版ppt
2病理
8
引起原发性NS的肾小球病主要病理 类型有微小病变型肾病、系膜增生 性肾小球肾炎、系膜毛细血管性肾 小球肾炎、膜性肾病及局灶性节段 性肾小球硬化。它们的病理及临床 特征
2系膜增生性肾小球肾炎:
17
本组疾病在我国的发病率很高,在原发性NS中约
占30%,显著高于西方国家。本病男性多于女性,
好发于青少年。约50%患者有前驱感染,可于上
呼吸道感染后急性起病,甚至表现为急性肾炎综
合征。部分患者为隐匿起病。本组疾病中,非IgA
系膜增生性肾小球肾炎者约50%患者表现为NS,
约70%患者伴有血尿;而IgA肾病者几乎均有血尿,
编辑版ppt
局灶性节段性肾小球硬化:
13
光镜下可见病变呈局灶、节段分布,表现为受累 节段的硬化(系膜基质增多、毛细血管闭塞、球 囊粘连等),相应的肾小管萎缩、肾间质纤维化。 电镜下可见肾小球上皮细胞足突广泛融合、足突 与GBM分离及裸露的GBM节段。
编辑版ppt
3病理生理
14
大量蛋白尿: 肾小球滤过膜具有分子屏障及电荷屏障作用,当这些屏 障作用受损时,致使原尿中蛋白含量增多,当其增多明显超过近曲 小管回吸收量时,形成大量蛋白尿。在此基础上,凡增加肾小球内 压力及导致高灌注、高滤过的因素(如高血压、高蛋白饮食或大量 输注血浆蛋白)均可加重尿蛋白的排出。 血浆蛋白变化:除外血浆白蛋白减少外,血浆的某些免疫球蛋白(如 IgG)和补体成分、抗凝及纤溶因子、金属结合蛋白及内分泌素结合 蛋白也可减少,患者易产生感染、高凝、微量元素缺乏、内分泌紊 乱和免疫功能低下等并发症。 水肿: NS时低白蛋白血症、血浆胶体渗透压下降,使水分从血管腔内 进人组织间隙,是造成NS水肿的基本原因。 高脂血症: 其发生机制与肝脏合成脂蛋白增加和脂蛋白分解减弱相关, 目前认为后者可能是高脂血症更为重要的原因。
肾病综合征疾病演示课件

非药物治疗方法
血液透析
对于严重肾功能不全的患者,可 采用血液透析的方法,替代肾脏 的排泄功能,清除体内代谢废物
和多余水分。
腹膜透析
利用腹膜作为透析膜,通过向腹 腔内注入透析液,清除体内代谢 废物和多余水分。适用于无法耐
受血液透析的患者。
肾移植
对于符合条件的患者,可进行肾 移植手术,将健康的肾脏移植给
患者,以恢复肾脏功能。
并发症预防与处理
04
策略
感染并发症预防与处理
预防措施
保持室内环境清洁,定期消毒; 注意个人卫生,勤洗手、戴口罩 ;避免去人群密集场所,减少感 染机会。
处理方法
一旦出现感染症状,如发热、咳 嗽等,应及时就医,进行抗感染 治疗,同时加强对症支持治疗, 如补液、营养支持等。
血栓栓塞性并发症预防与处理
预防措施
鼓励患者适当活动,促进血液循环; 对于高危患者,可使用抗凝药物进行 预防;定期监测凝血功能。
处理方法
一旦发生血栓栓塞性并发症,如深静 脉血栓、肺栓塞等,应立即就医,进 行溶栓、抗凝等治疗,必要时可进行 手术治疗。
急性肾损伤预防与处理
预防措施
积极治疗原发病,控制病情进展;避免使用肾毒性药物;保持水电解质平衡,减 轻肾脏负担。
未来研究方向
深入研究肾病综合征的发病机制
尽管已经取得了一些进展,但肾病综合征的发病机制仍不完全清楚, 需要进一步深入研究。
开发更有效的治疗策略
目前的治疗策略虽然能够缓解部分症状,但对于根治肾病综合征仍有 待进一步探索和开发更有效的治疗策略。
加强临床试验和转化医学研究
通过更多的临床试验和转化医学研究,验证新型治疗策略的有效性和 安全性,推动其在临床实践中的应用。
内科学教学课件:肾病综合征

血浆蛋白的通透性↑ 原尿中蛋白含量增多
大量蛋白尿
肾病综合征由足细胞病引起
NS:低蛋白血症的发生机制
✓ 大量蛋白尿→肝代偿性合成白蛋白不足,白 蛋白在肾小管分解增加 →低蛋白血症发生
✓ 食物中蛋白质摄入不足,吸收不良→低蛋白 血症加重
✓ 糖皮质激素使用→蛋白质分解增加→低蛋 白血症加重
NS:水肿的发生机制
例描述 • Domenico Cotugno(1736-1820)—De Ischiade Nerchiade Nervosa
commentarius(1770)-发现蛋白尿 • Richard bright-进行了病例报道—1827;John Bostock (1773-1846)
and Sir robert christison of Edinburgh(1797-1882)进行了相同的工作 • 1830_被详细描述
DN, diabetic
nephropathy
我国NS病因和发病年龄
分 类
儿童
青少年
原 微小病变型肾病 系膜增生性肾小球肾炎
发
系膜毛细血管性肾小球 肾炎
性
局灶节段性肾小球硬化
过敏性紫癜性肾 系统性红斑狼疮
继
炎 乙肝病毒相关性 过敏性紫癜性肾炎
发
肾小球肾炎 系统性红斑狼疮 乙肝病毒相关性肾小球
肾炎
性
古希腊名医希坡克拉底
• Hippocrates(公元前460-370)发现水肿的患者存在气泡尿 • Cornelius Roelans(1450-1525)-Liber de aegritudinibus infantium.于1984
首先描述了全身水肿症状 • TheodoreZwinger Шof Basel(1658-1724)—Paediatreia Practica(1722)病
大量蛋白尿
肾病综合征由足细胞病引起
NS:低蛋白血症的发生机制
✓ 大量蛋白尿→肝代偿性合成白蛋白不足,白 蛋白在肾小管分解增加 →低蛋白血症发生
✓ 食物中蛋白质摄入不足,吸收不良→低蛋白 血症加重
✓ 糖皮质激素使用→蛋白质分解增加→低蛋 白血症加重
NS:水肿的发生机制
例描述 • Domenico Cotugno(1736-1820)—De Ischiade Nerchiade Nervosa
commentarius(1770)-发现蛋白尿 • Richard bright-进行了病例报道—1827;John Bostock (1773-1846)
and Sir robert christison of Edinburgh(1797-1882)进行了相同的工作 • 1830_被详细描述
DN, diabetic
nephropathy
我国NS病因和发病年龄
分 类
儿童
青少年
原 微小病变型肾病 系膜增生性肾小球肾炎
发
系膜毛细血管性肾小球 肾炎
性
局灶节段性肾小球硬化
过敏性紫癜性肾 系统性红斑狼疮
继
炎 乙肝病毒相关性 过敏性紫癜性肾炎
发
肾小球肾炎 系统性红斑狼疮 乙肝病毒相关性肾小球
肾炎
性
古希腊名医希坡克拉底
• Hippocrates(公元前460-370)发现水肿的患者存在气泡尿 • Cornelius Roelans(1450-1525)-Liber de aegritudinibus infantium.于1984
首先描述了全身水肿症状 • TheodoreZwinger Шof Basel(1658-1724)—Paediatreia Practica(1722)病
肾病综合征诊治课件PPT

❖尚不清楚。目前认为: ❖1、肾小球毛细血管壁结构或电化学的改变可导致蛋白
尿。 ❖2、与T细胞免疫功能紊乱有关。CD4/CD8 、IL-1、6、
8和血管通透因子显著升高。 ❖3、非微小病变型内常见免疫球蛋白和或补体成分沉积,
局部免疫病理过程可损伤滤过膜的正常屏障作用而发 生蛋白尿。 ❖4、与遗传有关。
肾病综合征
❖ 肾病综合征(nephrotic syndrome) 是由各种原因引起的肾小球滤过膜通透性 增加,导致血浆内大量蛋白质从尿中丢失 的临床综合症。临床有以下四大特征:① 大量蛋白尿;②低蛋白血症;③高脂血症; ④不同程度的水肿。按病因可分为原发性、 继发性、先天性3大类。
一、病因及发病机制
MCN: effacement of epithelial foot process in EM
三、病理生理
❖1、蛋白尿(Proteinuria)
❖ 分子机械屏障受损
非选择性蛋白尿
❖ 静电屏障受损
选择性蛋白尿
❖新 进 展 : 近 来 研 究 发 现 “ 足 细 胞 分 子 ” nephrin 、CD2-AP、 podocin 、а-actinin-4
等是肾病综合征发生蛋白尿的关键分子。
❖2、低蛋白血症(hypoproteinemia) 或25g/l
❖3、高脂血症(hyperlipemia) ❖4、水肿(edema) ❖5、其它
白蛋白﹤30g/l
四、临床表现
❖ 主要是不同程度的水肿,为凹陷性水肿。血 压多数正常,少数患儿有高血压症状。
单纯型
二、病理
❖1、微小病变(MCD) 光镜下肾小球基本正常,或仅有 极轻微的系膜变化。电镜可见有典型上皮细胞肿胀, 足突融合,免疫荧光基本阴性。
尿。 ❖2、与T细胞免疫功能紊乱有关。CD4/CD8 、IL-1、6、
8和血管通透因子显著升高。 ❖3、非微小病变型内常见免疫球蛋白和或补体成分沉积,
局部免疫病理过程可损伤滤过膜的正常屏障作用而发 生蛋白尿。 ❖4、与遗传有关。
肾病综合征
❖ 肾病综合征(nephrotic syndrome) 是由各种原因引起的肾小球滤过膜通透性 增加,导致血浆内大量蛋白质从尿中丢失 的临床综合症。临床有以下四大特征:① 大量蛋白尿;②低蛋白血症;③高脂血症; ④不同程度的水肿。按病因可分为原发性、 继发性、先天性3大类。
一、病因及发病机制
MCN: effacement of epithelial foot process in EM
三、病理生理
❖1、蛋白尿(Proteinuria)
❖ 分子机械屏障受损
非选择性蛋白尿
❖ 静电屏障受损
选择性蛋白尿
❖新 进 展 : 近 来 研 究 发 现 “ 足 细 胞 分 子 ” nephrin 、CD2-AP、 podocin 、а-actinin-4
等是肾病综合征发生蛋白尿的关键分子。
❖2、低蛋白血症(hypoproteinemia) 或25g/l
❖3、高脂血症(hyperlipemia) ❖4、水肿(edema) ❖5、其它
白蛋白﹤30g/l
四、临床表现
❖ 主要是不同程度的水肿,为凹陷性水肿。血 压多数正常,少数患儿有高血压症状。
单纯型
二、病理
❖1、微小病变(MCD) 光镜下肾小球基本正常,或仅有 极轻微的系膜变化。电镜可见有典型上皮细胞肿胀, 足突融合,免疫荧光基本阴性。
【医学PPT课件】肾病症候群

或更換姿勢 − 男性生殖器水腫應給予支托和保護 − 注意水腫皮膚的觀察,避免壓迫和磨損 − 定時量體重 − 低鹽飲食、限制水分
嬰幼兒疾病預防與處理
4
使用類固醇之護理 − 藥物造成月亮臉和水牛肩,需關心兒童身體心
像發展 − 注意服藥之正確性:飯後配合制酸劑 − 預防兒童感染疾病:服藥期間暫停接受疫苗注
射 − 切勿突然停藥,以免生生命危險 − 有感染症狀時應就醫
嬰幼兒疾病預防與處理
3
腎病症候群 (Nephrotic Syndrome)
全身水腫之護理 − 嚴重水腫宜臥床休息,每2小時協助兒童翻身
【医学PPT课件】腎病症候群
腎病症候群 (Nephrotic Syndrome)
病因與症狀
− 可能與自發性的細胞免疫系統異常有關 − 好發年齡:2~6歲學齡前兒童 − 男女罹病率:2:1 − 症狀:全身水腫或腹水;蛋白尿及低蛋
白血症;高膽固醇血症;少尿或無尿; 高血壓
嬰幼兒疾病預防與處理
2
腎病症候群 (Nephrotic Syndrome)
嬰幼兒疾病預防與處理
4
使用類固醇之護理 − 藥物造成月亮臉和水牛肩,需關心兒童身體心
像發展 − 注意服藥之正確性:飯後配合制酸劑 − 預防兒童感染疾病:服藥期間暫停接受疫苗注
射 − 切勿突然停藥,以免生生命危險 − 有感染症狀時應就醫
嬰幼兒疾病預防與處理
3
腎病症候群 (Nephrotic Syndrome)
全身水腫之護理 − 嚴重水腫宜臥床休息,每2小時協助兒童翻身
【医学PPT课件】腎病症候群
腎病症候群 (Nephrotic Syndrome)
病因與症狀
− 可能與自發性的細胞免疫系統異常有關 − 好發年齡:2~6歲學齡前兒童 − 男女罹病率:2:1 − 症狀:全身水腫或腹水;蛋白尿及低蛋
白血症;高膽固醇血症;少尿或無尿; 高血壓
嬰幼兒疾病預防與處理
2
腎病症候群 (Nephrotic Syndrome)
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
Reduced catabolism of these compounds.
4. Complications
(1) Infection
Malnutrition Disturbance of immune function(WBC function, complememt loss) Therapy of corticosteroid
(3) Acute renal failure
Reduced renal perfusion Severe edema of renal interstitium Drug (harmful to kidney) therapy: Acute bilateral thrombosis of renal vein Could be idiopathic
lymphoma, other cancers.
Drugs--- NSAIDs(non-steroidal antiinflammatory drugs) Hereditary disorder---Alport's syndrome Allergens---bee sting, snake bite, pollen Infections---SBE, HBV, HIV infection
Nephrotic Syndrome (P633)
a group of signs and symptoms, not a single disease (base on extent of proteinuria, not on etiology) 1. Features Large amount of proteinuria, > 3.5g/d Hypoalbuminemia: serum albumin < 30g/L Hyperlipidemia Edema -- Massive proteinuria and hypoalbuminemia are
necessary for diagnosis.
2. Causes
(1) Primary glomerular diseases
Pathological classifications of NS: Minimal change disease (MCD) Membranous nephropathy (MN) Mesangial proliferative GN (MsPGN) Mesangial capillary GN
(4) Severe metabolic disturbance
Classifications and common causes for nephrotic syndrome
Children
youth
aged peoplePr Nhomakorabeamary MCD
MsPGN MPGN FSGS
MN
MCD
Secondary Henoch-Schonlein purpura HBV-associated Congenital
Lupus nephritis Henoch-Schonlein purpura HBV-associated
Diabetic nephropathy Amyloidosis multiple myeloma
3. Pathophysiology (1) Proteinuria
Electrical charge barrier disturbance: MCD, selective proteinuria Size barrier disturbance: non-selective proteinuria
(2) Hypoalbuminemia
Secondary to protein loss in urine. Liver could not produce enough albumin to supplement.
Increased albumin catabolism
Loss of other proteins: IgG, metal-binding proteins, coagulation
component, complement → Hypercoagulable state, iron, copper, zinc deficiency, infection.
(3) Edema
Proteinuria→hypoalbuminemia→plasma oncotic pressure↓→edema
Increased salt and water retention: from RAS↑
(4) Hyperlipidemia:
Increased hepatic synthesis of cholesterol, triglycerides and lipoproteins in the process of albumin synthesis.
Sites: Pathogens:
(2) Thromboembolic events
Reduced effective blood volume Hyperlipidemia Altered clotting factors level
Thrombosis → embolus → embolism Could be life-threatening.
(membrane proliferative GN, MPGN) Focal segmental glomerular sclerosis (FSGS)
(2) Systemic diseases and other disorders: Metabolic disease---Diabetes Mellitus, amyloidosis Autoimmune disease---SLE, Henoch-Schonlein purpura Malignancy---Hodgkin' disease, multiple myeloma,
4. Complications
(1) Infection
Malnutrition Disturbance of immune function(WBC function, complememt loss) Therapy of corticosteroid
(3) Acute renal failure
Reduced renal perfusion Severe edema of renal interstitium Drug (harmful to kidney) therapy: Acute bilateral thrombosis of renal vein Could be idiopathic
lymphoma, other cancers.
Drugs--- NSAIDs(non-steroidal antiinflammatory drugs) Hereditary disorder---Alport's syndrome Allergens---bee sting, snake bite, pollen Infections---SBE, HBV, HIV infection
Nephrotic Syndrome (P633)
a group of signs and symptoms, not a single disease (base on extent of proteinuria, not on etiology) 1. Features Large amount of proteinuria, > 3.5g/d Hypoalbuminemia: serum albumin < 30g/L Hyperlipidemia Edema -- Massive proteinuria and hypoalbuminemia are
necessary for diagnosis.
2. Causes
(1) Primary glomerular diseases
Pathological classifications of NS: Minimal change disease (MCD) Membranous nephropathy (MN) Mesangial proliferative GN (MsPGN) Mesangial capillary GN
(4) Severe metabolic disturbance
Classifications and common causes for nephrotic syndrome
Children
youth
aged peoplePr Nhomakorabeamary MCD
MsPGN MPGN FSGS
MN
MCD
Secondary Henoch-Schonlein purpura HBV-associated Congenital
Lupus nephritis Henoch-Schonlein purpura HBV-associated
Diabetic nephropathy Amyloidosis multiple myeloma
3. Pathophysiology (1) Proteinuria
Electrical charge barrier disturbance: MCD, selective proteinuria Size barrier disturbance: non-selective proteinuria
(2) Hypoalbuminemia
Secondary to protein loss in urine. Liver could not produce enough albumin to supplement.
Increased albumin catabolism
Loss of other proteins: IgG, metal-binding proteins, coagulation
component, complement → Hypercoagulable state, iron, copper, zinc deficiency, infection.
(3) Edema
Proteinuria→hypoalbuminemia→plasma oncotic pressure↓→edema
Increased salt and water retention: from RAS↑
(4) Hyperlipidemia:
Increased hepatic synthesis of cholesterol, triglycerides and lipoproteins in the process of albumin synthesis.
Sites: Pathogens:
(2) Thromboembolic events
Reduced effective blood volume Hyperlipidemia Altered clotting factors level
Thrombosis → embolus → embolism Could be life-threatening.
(membrane proliferative GN, MPGN) Focal segmental glomerular sclerosis (FSGS)
(2) Systemic diseases and other disorders: Metabolic disease---Diabetes Mellitus, amyloidosis Autoimmune disease---SLE, Henoch-Schonlein purpura Malignancy---Hodgkin' disease, multiple myeloma,
