动脉粥样硬化病理变化
高级病理学-动脉粥样硬化
18
【参与AS病灶形成的主要细胞】
血管内皮细胞 血管平滑肌细胞 血小板 单核-巨噬细胞
19
20
21
二、病理变化
病理变化分三期: (一)脂纹脂斑 肉眼 镜下 附图 (二)纤维斑块 肉眼 镜下 附图 (三)粥样斑块 肉眼 镜下 附图 三期大体标本的病变比较(附图) 继发性变化: ①斑块内出血;②粥样溃疡;③附壁血栓;④ 钙化;⑤动脉瘤形成。
32
正电子发射体层扫描(PET) 优点:已从单纯评估心肌缺血和活力转
向了粥样斑块影像学。氟18-脱氧葡萄糖 (18F-FDG)PET成像有助于检出高危粥样 斑块。
缺点:技术要求高、相关药物制备难、 相对花费大和临床应用资料有限的缺陷, 心脏PET的广泛使用受到了限制
33
有创影像学技术
血管内超声(IVUS)及虚拟组织成像 优点:IVUS血管穿透性良好,能提供
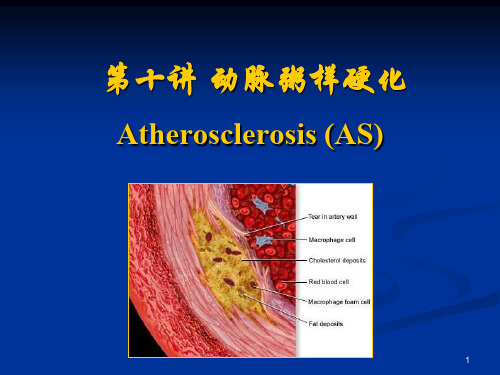
第十讲 动脉粥样硬化
Atherosclerosis (AS)
1
思考题
1、动脉粥样硬化有哪些常见危险因素? 2、动脉粥样硬化病理形态变化有哪些? 3、谈谈你对动脉粥样硬化预防及治疗原
则的认识。
2
心血管疾病
(cardiovascular disease, CVD )
发病率↑: 2000年~1700万, 2020年~2500万
通过巨噬细胞相互作用参与AS
17
4、VSMC 凋亡与AS 未来研究展望及思考?
机制:凋亡的血管平滑肌细胞(VSMC)不但具有产 生凝血酶的能力,而且还能够增加AS斑块局部凝 血酶的活性,直接形成血栓,促进AS的发生过程
动脉粥样硬化

3.平滑肌细胞(VSMC)与动脉粥样硬化
VSMC位于血管壁中膜,随年龄增长有少量进 入内膜。 EC和巨噬细胞释放活性因子,使VSMC 由收 缩表型转化为合成表型,增殖与合成能力增 强并移行止内膜。 吞噬脂质:形成泡沫细胞,成为斑块泡沫细 胞的重要组分。 纤维斑块的 形成和发展。 41 VSMC凋亡与斑块稳定性
5
(一)脂 纹
脂纹(fatty streak)是动脉粥样硬化的早期 病变。据尸检普查,9岁以下儿童的主动脉脂 纹检出率为11.5%,10~19岁为48.96%。肉 眼观,主动脉的脂纹 常见于其后壁及分支开 口处,为帽针头大小斑点及宽约1~2mm、长 短不一的黄色条纹,不隆起或稍微隆起于内 膜表面。
45
46
6.补体与动脉粥样硬化
补体参与动脉粥样硬化发生、发展的整个过程。
动脉粥样硬化病灶中发现了C1~9等补体固有成分及多种补体 活化片段 ,并发现存在MAC复合物。几乎包括所有补体固有 成分以及许多补体调节蛋白的mRNA表达 。 MAC作用:①刺激内皮细胞分泌vWF、组织因子和PAI1, 它们促进纤维蛋白原与内皮细胞结合以及血小板聚集和血栓 形成。②还刺激内皮细胞表达P selectin、E selectin、ICAM-1、 MCP-1等细胞黏附分子和趋化因子促进单核细胞和T淋巴细胞 浸润。③刺激内皮细胞碱性成纤维细胞生长因子和血小板演 化生长因子的表达,促进组织增生。 C3a、C5a等活性片段有趋化作用,还刺激平滑肌收缩及单核 细胞脱颗粒,释放组织因子,增加毛细血管通透性,引起和 47 加重炎症反应。
35
36
四肢动脉粥样硬化 下 肢动脉粥样硬化较上肢为常见,且较严重。股 浅动脉在内收肌腱裂孔水平处最常发生阻塞,可 能是由于动脉在该处易受大内收肌硬的腱弓反复 机械作用所致。四肢动 脉吻合支较丰富,较小的 动脉管腔逐渐狭窄以至闭塞时,一般不发生严重 后果。当较大动脉管腔明显狭窄时,可因肢体缺 血在行走时出现跛行症状。当动脉管腔严重 狭窄 ,继发血栓形成而侧支循环又不能代偿时,可发 生供血局部的缺血性坏死(梗死),甚至发展为 坏疽
动脉粥样硬化

脑出血
脑软化
(Hale Waihona Puke )肾动脉粥样硬化*好发部位:肾动脉开口处及主干近侧端 *主要病变:
1、肾血管狭窄--------顽固性肾性高血压 2、血管完全阻塞-----肾梗死 3、动脉粥样硬化性固缩肾:
由于肾动脉粥样硬化,肾血 流供应减少,肾实质缺血萎缩, 间质纤维组织增生,使肾体积缩 小,质地变硬。血管阻塞发生局 部性肾梗死后形成多处凹陷性瘢 痕,称为动脉粥样硬化性固缩肾。
2、纤维斑块
镜下观察:
(1)表面为 纤维帽:大量胶 原纤维、平滑 肌细胞、少量 弹性纤维及蛋 白聚糖构成。
(2)深层为: 泡沫细胞、平 滑肌细胞及炎 细胞
3、粥样斑块
肉眼观察:
动脉 内膜面见 灰黄色斑 块,既向 内膜表面 隆起,又 向深部压 迫中膜。
3、粥样斑块
镜下观察:
(1)纤维帽:玻 璃样变的胶原纤维 (2)红染无定形
(二)发病情况: 1、发病年龄、性别:多见于中、老年人
以40~49岁发展最快 20~49岁组男性高于女性
2、发病地区:北方高于南方
动脉粥样硬化症好发于全身大、中动脉。 1、弹力型动脉:主动脉 2、弹力肌型动脉:冠状动脉 脑动脉 肾动脉 四肢动脉等
二、原因及发病机理 (一)原因 -高脂血症 -高血压 危险因素- -吸烟 -糖尿病及高胰岛素血症 -遗传因素 -雌激素 -内分泌因素-甲状腺素
刺激 产 生 生 长 因 子
对平滑肌细胞有趋化作用
纤维增生
动脉粥样硬化
5、遗传因素
*冠心病的家族聚集现象提示遗传因素是AS的危险因素
*有20种遗传性脂蛋白血症与AS的发生有关 *有200种基因对脂代谢有影响,目前已被证实和定位的:
载脂蛋白:apoA(11q) apoB(2p) apoC(19q) apoE 脂蛋白脂酶:LPL(8p) 肝脂酶:HL(5q) 胆固醇卵磷脂酰基转移酶:LCAT 胆固醇转运蛋白:CEPT(16q) LDL受体:19q 清道夫受体:8p
动脉粥样硬化名词解释

动脉粥样硬化名词解释动脉粥样硬化(atherosclerosis)是一种慢性炎症性代谢性疾病,主要特征是在动脉内形成斑块(粥样斑块),导致血管壁增厚和硬化,进而引发血液流动障碍和心血管疾病。
它是目前世界上主要的疾病之一,也是导致心脑血管疾病的主要病因之一。
动脉粥样硬化是一个复杂的病理过程,涉及心血管系统的多种组织和细胞,包括内皮细胞、平滑肌细胞、巨噬细胞以及T细胞等。
它的发生过程可以分为以下几个步骤:1. 脂质积聚:过多的胆固醇和甘油三酯等脂质会在动脉壁内积聚。
这些脂质主要来自于摄入的饮食中,尤其是高饱和脂肪和胆固醇含量的食物。
2. 斑块形成:积聚的脂质会刺激内皮细胞释放一系列细胞因子,进而吸引更多的白细胞、巨噬细胞等炎症细胞聚集于血管壁。
脂质聚集和炎症细胞积聚形成粥样斑块,它主要由脂质、巨噬细胞、平滑肌细胞和结缔组织组成。
3. 斑块破裂:斑块中的巨噬细胞可以分泌一些酶类物质,使斑块中的胶原纤维变薄和破坏。
当斑块破裂时,血液中的细胞和凝血因子会附着在斑块破裂的表面,形成血栓。
4. 血栓形成:斑块破裂后,血液中的血小板和纤维蛋白等会聚集,形成血栓。
如果血栓堵塞了血管,就会导致心脑血管疾病的发生,如心肌梗死和中风等。
动脉粥样硬化的发生与一些危险因素密切相关,包括高血压、高血糖、高胆固醇、高肥胖等。
这些危险因素可以损伤内皮细胞和血管壁,加速动脉粥样硬化的发展。
预防和治疗动脉粥样硬化的方法主要包括改善生活方式和药物治疗。
生活方式改变可以包括戒烟、控制体重、均衡膳食和增加体力活动等。
药物治疗可以包括血压药物、胆固醇调节药物和抗凝血药物等。
此外,对于一些病情较严重的患者,可能需要进行血管成形术、介入手术或搭桥手术等治疗方法。
总之,动脉粥样硬化是一种严重的代谢性疾病,会给患者的健康带来严重的威胁。
通过科学的预防和治疗,可以减少动脉粥样硬化的发生和发展,预防相关的心血管疾病的出现。
动脉粥样硬化(AS)

3.高血压 高血压病人易发生,其发病率为正常人的3-4倍, 且早而严重,好发于血管分叉,弯曲的地方。 4.吸烟 吸烟可破坏血管壁,诱导SMC增生。
5.某些疾病 糖尿病、肥胖、甲状腺功能减退症、肾病综 合征等使LDL升高有关。
5.遗传因素 冠心病具有家庭聚集现象。约200种基因可能 对脂质的摄取、代谢、排泄产生影响。 HDL受体基因突变 家族性高胆固醇血症
血栓形成(镜下)
冠状动脉粥样硬化伴血栓形成,使管腔完全阻塞
主要动脉的粥样硬化
1冠状动脉粥样硬化 2主动脉粥样硬化
主要以腹主动脉病变为重,可形成动脉瘤,动脉瘤破裂 造成致命大出血。
3脑动脉粥样硬化
病变主要累及基底动脉、大脑中动脉和 Willis 环。粥样 斑块导致动脉管腔狭窄,甚至可因继发改变使管腔闭塞。 长期供血不足导致 脑实质萎缩。急性供血中断导致 脑 梗死。如形成脑小动脉瘤,破裂可致脑出血。
肉眼观:内膜面散 在不规则隆起的斑 块,颜色初为浅黄 或灰黄色,后因斑 块表层胶原纤维的 增多及玻璃样变而 呈瓷白色。
4.复合性病变:即粥样斑块的继发改变,包括: 斑块内出血 斑块破裂 附壁血栓形成 钙化
动脉瘤形成
斑块内出血
大体:斑块内血管破裂,形 成血肿,致管腔进一步狭窄
镜下:斑块内血管破裂,形 成血肿,致管腔进一步狭窄
动脉粥样硬化(AS)
一、概述
定义:动脉粥样硬化(atherosclerosis, AS)是一种与脂质 代谢障碍有关的全身性疾病,其病变特点是血液中的脂质 进入动脉管壁并沉积于内膜形成粥样斑块,导致动脉增厚、 变硬。 动脉硬化与动脉粥样硬化不同,动脉硬化泛指动脉管壁增 厚并失去弹性的一类疾病,包括动脉粥样硬化、细动脉硬 化和动脉中膜钙化。 发病情况:我国的动脉粥样硬化的发生呈上升态势,多见 于中老年人,但以49岁后发展快。动脉粥样硬化是严重危 害人类健康的常见疾病 。
动脉粥样硬化的病理变化

动脉粥样硬化的病理变化动脉粥样硬化(Atherosclerosis)是一种慢性、进行性的动脉疾病,其病理变化主要包括动脉内皮细胞损伤、脂质沉积、炎症反应、平滑肌细胞增生和纤维斑块形成等过程。
本文将从这几个方面详细描述动脉粥样硬化的病理变化。
一、动脉内皮细胞损伤动脉粥样硬化的起始点通常是动脉内皮细胞损伤。
内皮细胞受到高血压、高血糖、高脂血症等因素的刺激,引发炎症反应,导致内皮细胞的功能异常。
内皮细胞的损伤会导致血管壁的通透性增加,脂质和炎症细胞易于穿过内皮层进入血管壁。
二、脂质沉积在内皮细胞损伤的基础上,血浆中的低密度脂蛋白(LDL)易于渗入血管壁,并被摄取和氧化成氧化低密度脂蛋白(ox-LDL)。
ox-LDL 的沉积会激活单核细胞,使其转化为巨噬细胞,巨噬细胞会摄取大量的氧化脂质,逐渐形成脂质泡沫细胞。
脂质泡沫细胞的聚集形成了动脉粥样斑块的基础。
三、炎症反应脂质沉积引起的炎症反应是动脉粥样硬化发展的重要环节。
脂质泡沫细胞释放炎症介质,如细胞因子、白细胞黏附分子等,吸引更多的炎症细胞聚集于斑块中。
炎症细胞的活化会进一步促进斑块的形成和发展,形成炎症斑块。
四、平滑肌细胞增生在动脉粥样硬化的进程中,平滑肌细胞起着重要的作用。
炎症细胞释放的生长因子刺激平滑肌细胞增生和迁移,平滑肌细胞会从动脉内膜向内移行,并分泌胶原和弹性纤维,逐渐形成斑块的纤维帽。
平滑肌细胞的异常增生和迁移增加了斑块的稳定性和易碎性。
五、纤维斑块形成随着斑块的进一步发展,纤维斑块逐渐形成。
纤维斑块由斑块核心区和覆盖在上面的纤维帽组成。
斑块核心区主要由脂质、细胞碎片和胆固醇结晶等组成,而纤维帽则由平滑肌细胞和胶原纤维构成。
纤维斑块的形成使斑块变得更加稳定,但也增加了斑块破裂和血栓形成的风险。
动脉粥样硬化是一种复杂的病理过程,包括动脉内皮细胞损伤、脂质沉积、炎症反应、平滑肌细胞增生和纤维斑块形成等多个阶段。
了解这些病理变化对于预防和治疗动脉粥样硬化具有重要意义。
动脉粥样硬化病理生理

③变异性心绞痛。
心肌梗死(myocardial infarction,MI)
➢ 概念:是由于冠状动脉供血中断,致供血区持续缺血而导致的较大范围的心肌坏死。 ➢ MI的类型:
(1)心内膜下心肌梗死:主要累及心室壁内层1/3的心肌,并波及肉柱和乳头肌,常表 现为多发性、小灶性坏死,直径约0.5~1.5cm ;
心肌纤维化(myocardial fibrosis)
是由于中至重度的冠状动脉狭窄引起的心肌纤维持续性和(或)反复加重的缺血、缺氧所 产生的结果,是逐渐发展为心力衰竭的慢性缺血性心脏病(chronic ischemic heart disease)。
病理变化
肉眼观:心脏体积增大,重量增加,所有心腔扩张,以左心室明显,心室壁厚度一般可正 常;
心绞痛 (angina pectoris) ➢ 概念:由于心肌急剧的、暂时性缺血、缺氧所造成的一种常见的临床综合征。 ➢ 机制:心肌缺血、缺氧→代谢产物堆积→刺激心脏局部神经末梢→ (1~5段)
胸交感神经节和相应脊髓段→大脑→在上述脊神经分布的皮肤区产生不适(憋 闷、紧缩)感。
➢ 心绞痛的类型: ①稳定性心绞痛;
a. 冠状动脉供血不足; b. 心肌耗氧量剧增:冠状动脉供血相对不足。 ➢ CHD的主要临床表现: a. 心绞痛(angina pectoris) b. 心肌梗死(myocardial infarction) c. 心肌纤维化(myocardial fibrosis) d. 冠状动脉性猝死(sudden coronary death)
光镜下:心肌细胞肥大或(和)萎缩,核固缩,心内膜下心肌细胞弥漫性空泡变,多灶性 的陈旧性心肌梗死灶或瘢痕。
心肌纤维化
心肌梗死
冠状动脉性猝死(sudden coronary death)
动脉粥样硬化

5 诱因:
心 绞 痛 病 人
2.类型: (1)稳定性心绞痛:仅在重体力劳动
时发作
(2)不稳定性心绞痛: 可在负荷或休
息时发作,症状进行性加重
(3)变异性心绞痛:无明显诱因常休 息时发作
(二)心肌梗死
(1)概念:冠状动脉供血中断,引起供
血区持续缺血而导致的较大范围的心肌 坏死。
(2)临床表现:
1 疼痛部位:
I级 小于等于25% II级 26%-50%
III级51%-75%
IV级 76%以上
冠 状 动 脉 狭 窄
血 栓 形 成
冠状动脉 硬化区
(一)心绞痛
1、概念:冠状动脉供血相对不足和
(或)心肌耗氧量剧增导致心肌急性
的、暂时性的缺血缺氧而引起的临床 综合征。
临床表现
1 疼痛部位: 2 疼痛性质: 3 放射部位: 4 持续时间:
②右冠主干:右室大部分+左室后壁+ 室间隔后1/3
③左旋支:左室侧壁
心肌梗死病理变化过程
时间
肉眼观
6小时
苍白色
8-9小时
黄色或土黄色
4天
出现充血出血带
1周
呈红色
3周后
灰白色
时间
镜下观
2小时
心肌纤维拉 长及嗜酸性 变
3小时
肌浆凝聚
4小时
细胞核消失
6小时
中性粒细 胞浸润
1周
3周
肉芽组织 机化形 长入 成瘢痕 组织
镜下:大量泡沫细胞
黄色脂质条纹
镜下:
大量泡沫细
胞大,圆或
椭圆,胞浆
内多量小空
泡
动 脉 内 膜 下 大 量 泡 沫 细 胞 堆 积
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
动脉粥样硬化病理变化
动脉粥样硬化(atherosclerosis)是严重危害人类健康的常见病,近年来发病逐年上升,发达国家发病率高于落后国家。
动脉硬化一般是指一组动脉的硬化性疾病,包括:动脉粥样硬化,主要累及大中动脉,危害较大:动脉中层钙化,老年人常见,危害较小;细动脉硬化,见于高血压病。
一、动脉粥样硬化的危险因素
1.高脂血症(hyperlipemia):
高脂血症是动脉粥样硬化的重要危险因素,研究表明,血浆低密度脂蛋白(LDL),极低密度脂蛋白(VLDL)水平升高与动脉粥样硬化的发病率呈正相关。
高甘油三酯亦是本病的独立危险因素。
相反,高密度脂蛋白(HDL)有抗动脉粥样硬化作用。
2.高血压:
高血压可引起血管内皮细胞损伤和(或)功能障碍,促使动脉粥样硬化发生。
另一方面,高血压时有脂质和胰岛素代谢异常,这些均可促进动脉粥样硬化发生。
3.吸烟:
大量吸烟可使血液中LDL易于氧化;烟内含有一种糖蛋白,可引起SMC增生;吸烟可使血小板聚集功能增强,儿苯酚胺浓度升高,但使不饱和脂肪酸及HDL水平下降,这些均有助于动脉粥样硬化的发生。
4.性别:
女性的血浆HDL水平高于男性,而LDL水平却较男性为低,这是由于雌激素可降低血浆胆固醇水平的缘故。
5.糖尿病及高胰岛素血症:
糖尿病患者血液中HDL水平较低,且高血糖可致LDL糖基化。
高胰岛素血症可促进SMC 增生,而且胰岛素水平与血HDL含量呈负相关。
6.遗传因素:
冠心病的家族聚集现象提示遗传因素是本病的危险因素。
遗传性高脂蛋白性疾病可导致动脉粥样硬化的发生。
二、动脉粥样硬化发生机制学说:
动脉粥样硬化的发病机制至今尚不明确,主要学说有:
1. 脂源性学说:
高脂血症可使血管内皮细胞损伤及脱落,管壁透性增高,脂蛋白进入内膜引起巨噬C反应,SMC增生并形成斑块。
2. 致突变学说:
认为动脉粥样硬化斑块内的平滑肌细胞为单克隆性,即由一个突变的SMC子代细胞迁入内膜,分裂增殖形成斑块,犹如平滑肌瘤一般。
3. 损伤应答学说:
各种原因引起内皮损伤,使之分泌生长因子,吸引单核C附着于内皮,并移入内膜下刺激SMC增生,并分泌各种因子相互作用形成纤维斑块。
4.受体缺失学说:
若血浆中LDL受体数目过少,则导致细胞从循环血中清除LDL减少,从而使血浆LDL升高。
三、病理变化
动脉粥样硬化病变的发生与年龄的关系十分密切,动脉杈、分支开口,血管弯曲的凸面为病变的发生部位。
病变过程由轻至重,分为四期:
1.脂纹(fatty streak):
脂纹是动脉粥样硬化的早期病变。
据尸栓发现,主动脉的粥样硬化的脂纹9岁以下检出率为11.5%,10-19岁为48.96%.肉眼观主动脉的脂纹常见于后壁及分支开口处,为帽针头大小斑点,宽约1-2mm,黄色条纹,不隆起或微隆起于内膜表面。
镜下:内皮下有大量泡沫细胞。
2.纤维斑块(fibrous plaque):
肉眼观,纤维斑块为隆起于内膜表面的灰黄色斑块,随着斑块表层胶原纤维增生及玻璃样变,斑块逐渐变为瓷白色。
镜下,斑块表面为一层纤维帽,有多量SMC及大量细胞外基质(包括胶原,弹力纤维,蛋白聚糖,C外脂质)组成。
纤维帽之下有多少不等SMC、巨噬C 泡沫细胞及细胞外脂质及基质。
3.粥样斑块(atheromatous plaque):
粥样斑块或称粥瘤。
肉眼观,为明显隆起于内膜表面的灰黄色斑块。
切面,表层纤维帽为瓷白色,深部为黄色粥糜样物(由脂质和坏死崩解物质混合而成)。
镜下,纤维层趋于老化,胶原纤维玻璃样变,SMC被分散埋藏在细胞外基质中。
深部为大量无完形物质,其内富含脂质,胆固醇结晶,钙化等。
底部及边缘为肉芽组织增生,外周有少许泡沫细胞和淋巴细胞。
严重者,动脉中膜SMC呈不同程度萎缩,中膜变薄,外膜有反应性炎症。
4.复合病变:
(1)斑块内出血:冠状动脉粥样硬化出血
(2)斑块破裂:形成溃疡及有血栓形成,可造成胆固醇栓塞。
(3)血栓形成:可引起器官动脉栓塞导致梗死。
(4)钙化:多见于老年人,钙化灶可进而发生骨化。
(5)动脉瘤或夹层A瘤形成:若破裂可致死。
四、重要器官的动脉粥样硬化
(一)主动脉粥样硬化:
病变多发生于主动脉后壁及分支开口处。
腹主A病变最严重,其次是降主动脉,和A弓,再次是升主A.由于主A直径较大,相对比较厚,因此多数对机体无影响。
少数可因继发改变导致严重后果,如动脉瘤、夹层A瘤破裂,发生致命大出血。
(二)脑动脉粥样硬化:
多在40岁后出现,病变以Willis环(脑底A环)和大脑中动脉最显著。
病理变化,脑萎缩:长期供血不足所致,严重者智力减退或痴呆。
脑软化:多见于颞叶、内囊、尾状核、豆状核、丘脑等。
脑出血:小A瘤形成基础上发生。
(三)肾动脉粥样硬化:
肾动脉粥样硬化性狭窄见于肾动脉开口处,并发血栓可引起区域性梗死,机化后瘢痕形成,多个瘢痕使肾脏缩小称为动脉粥样硬化性固缩肾。
