系统性红斑狼疮(SLE)
系统性红斑狼疮百科

系统性红斑狼疮 (systemic lupus erythematosus;SLE ):侵犯皮肤和多脏器的一种全身性自身免疫病。
某些不明病因诱导机体产生多种自身抗体(如抗核抗体等),导致:①自身抗体与相应自身抗原结合为循环免疫复合物,通过III型超敏反应而损伤自身组织和器官;②抗血细胞自身抗体与血细胞表面抗原结合,通过II型超敏反应而损伤血细胞。
北京军区总医院风湿免疫科专家说:系统性红斑狼疮(systemic lupus erythematosus,SLE)是一种弥漫性、全身性自身免疫病,主要累及皮肤粘膜、骨骼肌肉、肾脏及中枢神经系统,同时还可以累及肺、心脏、血液等多个器官和系统,表现出多种临床表现;血清中可检测到多种自身抗体和免疫学异常。
系统性红斑狼疮简介SLE好发于青年女性,发病高峰为15~40岁,男女发病比例为1:9左右。
幼年和老年性SLE的男女之比约为1:2。
全球的患病率约为30~50/10万人,我国的患病率约为70/10万人。
但各地的患病率报道有明显差异。
SLE的发病有一定的家族聚集倾向,SLE患者的同卵双生兄妹发病率为25%~50%,而异卵双生子间发病率仅为5%。
尽管SLE的发病受遗传因素的影响,但大多数为散发病例。
北京军区总医院风湿免疫科专家介绍系统性红斑狼疮分类按照主要的受累器官或组织的不同,系统性红斑狼疮可进一步分类为狼疮肾炎、神经精神性狼疮、狼疮肺炎、狼疮心肌炎以及狼疮肝炎等。
(1)皮肤病变:盘状红斑(DLE),是SLE的慢性皮肤损害,约有2~10%的DLE可发展为系统性红斑狼疮。
亚急性皮肤性狼疮(SCLE)可见于7%~27%的患者,多为对称性,常见于阳光暴露的部位,红斑可为鳞屑样丘疹或多形性环状红斑,多形性环状红斑可融合成大片状伴中心低色素区,愈合后不留有瘢痕。
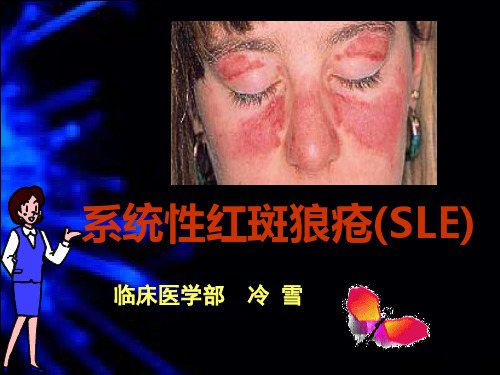
急性皮肤病变的典型表现是蝶形红斑,约见于30%~60%的SLE患者,常是系统性红斑狼疮的起始表现,光照可使红斑加重或诱发红斑。
系统性红斑狼疮

系统性红斑狼疮旳诊疗
• 美国SLE诊疗原则(美国风湿病学会1982年修订)
• 颊部红斑 • 盘状红斑 • 光过敏 • 口腔溃疡 • 关节炎 • 浆膜炎 • 肾脏病变 • 神经系统异常 1)癫痫 2)精神病 • 血液学异常 • 1)溶血性贫血伴网织红细胞增多;2)白细胞降低,<4 000/mm3;3)淋巴细
Erythematous raised patches with adherent keratotic scaling and follicular plugging: atrophic scarring may occur in older lesions
Photosensitivity
Skin rash as a result of unusual reaction to sunlight, by patient history or physician observation
心血管
以心包炎最多见。严重者可有心肌炎、心 力衰竭。周围血管病变如血栓性静脉炎 亦多见。
肺
胸膜炎约35%,多为中档量胸腔积液,双侧 多见。间质性肺炎最多见。严重者可出 现出神经系统最多见。 精神障碍及行为异常,可出现幻觉、猜疑、妄想等。 癫痫发作。 其他如偏瘫、脊髓炎、颅神经及周围神经病变等。
Oral ulcers
Oral or nasopharyngeal ulceration, usually painless, observed by a physician
Nonerosive arthritis
Involving 2 or more peripheral joints, characterized by tenderness, swelling, or effusion
系统性红斑狼疮

SLE---系统性红斑狼疮疾病基本信息:定义,临床表现,体征,诊断,治疗,预后1定义:系统性红斑狼疮(SLE)是一种病因不明的自身免疫性多系统紊乱。
在临床和实验中,其具有复杂多变的过程,表象,和预测结论。
系统性红斑狼疮的临床表现十分多样,从轻度的皮疹和骨骼肌肉的症状到那些严重到可能危及生命的主要器官和系统病变(包括肾,肺,心脏和造血,胃肠道和中枢神经系统)都可能发生。
许多其他器官和系统,也可单独或一起参与。
在实验中,存在对某个细胞的细胞核的各种组分靶向的自身抗体,被称为抗核抗体。
尽管SLE主要是年轻的育龄妇女疾病,但也有儿童和老人的案例。
在高发病率年龄群体中(15至40岁)女性与男性的比例约为5:1。
在普通人群中的患病率约为每2000人1例,但会因种族,种族和社会经济背景的不同而变化。
2 临床表现:3辅助检查与体征:一般检查病人常有贫血,白细胞和血小板减少,或表现为全血细胞减少,血沉异常增快。
在SLE活动时,存在能破坏红细胞的自身抗体,造成红细胞和血红蛋白量下降。
这时网织红细胞可以升高>5%,临床上病人可出现轻度黄疸。
肾损害者有程度不等的尿检查异常,如蛋白尿、血尿。
血浆蛋白测定可见球蛋白增高,特别在有肾变性肾炎时,白/球蛋白比例倒置,血胆固醇增高,严重肾损害者血中尿素氮和肌酐升高。
作24小时尿蛋白的定量检查,若超过0.5克/日以上,则说明存在蛋白尿,反映了SLE 累及肾脏。
若尿液中反复出现红细胞、白细胞,在排除尿路感染,尿路结石以后,也应该考虑存在狼疮性肾炎的可能。
免疫学检查血中存在多种自身抗体是其特点,抗核抗体(ANA)在病情活动时几乎100%阳性。
阴性时更换检查方法可能出现阳性,抗核抗体阴性时不能完全排除本病,需结合临床和其他实验室检查资料综合分析。
抗双链DNA(ds-DNA)抗体对诊断的特异性较高,但阳性率较低,为40-75%,与疾病活动和肾脏损害密切相关,抗体效价随病情缓解而下降,抗Sm抗体约在30%SLE中呈阳性反,因其特异性高,又称为本病的特异性抗体。
系统性红斑狼疮

实验室检查
二、自身抗体:患者血清中可查到多种自身抗
体。临床意义为SLE诊断的标记、疾病活动性的 指标及可能出现的临床亚型。最常见而有用的自 身抗体依次为抗核抗体谱、抗磷脂抗体和抗组织 细胞抗体。 (一)抗核抗体谱 1、抗核抗体:是筛选结缔组织的主要试验。见 于几乎所有的SLE患者。特异性较低,常联合其 他抗体以诊断。
病 理
WHO将狼疮肾炎的肾小球病变分六型:
正常或轻微病变型(I型) 系膜病变型(II型)
局灶增殖型(III型)
弥漫增殖型(IV型) 膜性病变型(V型) 肾小球硬化型(VI型)
临床表现
症状多种多样,个体差异较大;早期症状 常不典型。 一、全身症状 活动期患者大多数有全身症状。约90%患 者在病程中出现各种热型的发热,尤以低、 中度热常见,此外尚可有疲倦、乏力、体 重下降等;
在我国的患病率为0.7-1/1000,高于西 方国家。 女性多发,尤其是于20~40岁的育龄女性, 女:男比例为79:1。
病 因
引起SLE病因目前尚不清楚,可能与多种 因素有关,包括遗传、感染、雌激素、环 境及某些药物等。SLE易感基因是SLE发 病的基础,自身免疫耐受的破坏、多克隆 自身反应性淋巴细胞增生及自身抗体产生 是SLE发病的中心环节。
系统性红斑狼疮(SLE)
概 述
系统性红斑狼疮(SLE)是一种表现有多系统 损害症状的慢性系统性自身免疫病。 其血清具有以抗核抗体为代表的多种自身抗 体。 肾功能衰竭、感染、中枢神经系统损伤是死 亡的主要原因。
以病情缓解和急性发作交替为特点。
早期诊断及综合性治疗,预后可有明显改善。
2系统性红斑狼疮(SLE)
临床医学部 冷 雪
主要内容:
• 病因
• 临床表现
系
• 实验室和其他辅助检查
统
性
• 诊断和鉴别诊断
红 斑
• 病情的判断
狼 疮
• 治疗
• 预后
• SLE与妊娠
• 狼疮肾炎
系统性红斑狼疮
系
统 性
多种
红 斑
自身
狼
抗体
疮
存在
多系 统损 害
病因
• 遗传
• 环境因素
系
统
• 雌激素
性
红
浆膜炎
系 统 性 红 斑 狼 疮
肌肉骨骼
系
统
性
红
斑
狼 疮
关节痛
肌痛
股骨头 坏死
神经精神狼疮(NP狼疮)
头痛
系
统 性
精神 障碍
呕吐
红
斑
狼
疮
意识 障碍
偏瘫
癫痫
NP狼疮的病理基础
脑局部血管炎的微血栓
系
统 性
心瓣膜赘生物的小栓子
红
斑
狼
疮
针对神经细胞的自身抗体
抗磷脂抗体综合征
指掌部 红 斑
系
统
性 红 斑
4
12-36h
5
0
0.6
36-54h 20-30
0
0.75 36-54h 20-30
0
糖皮质激素剂量
小 <15mg/ 维持治疗 <20mg起genomic
剂 日强的松
量
action,30分钟后起 效
中 30mg/ 症状较轻 随剂量增加,
剂 日强的松
PPT系统性红斑狼疮(SLE)ppt课件

02 红斑狼疮(SLE)的 病因和发病机制
遗传因素
家族聚集性
遗传与环境交互作用
SLE有明显的家族聚集性,患者家族 成员中患病率高于一般人群。
遗传因素与环境因素共同作用,增加 SLE的发病风险。
遗传易感性
某些基因变异与SLE的易感性相关, 如HLA-DR2、HLA-DR3等。
环境因素
感染
某些病毒、细菌感染可能触发SLE 的发病,如EB病毒、细小病毒 B19等。
05 红斑狼疮(SLE)的 治疗和预后
治疗原则和目标
治疗原则
早期诊断,合理治疗,控制病情,预 防复发
治疗目标
缓解症状,减轻组织损害,提高生活 质量,延长生存期
药物治疗
非甾体抗炎药(NSAIDs)
用于缓解轻至中度疼痛和发热
糖皮质激素
控制炎症,缓解症状,需根据病情调整剂 量
免疫抑制剂
生物制剂
用于控制病情活动,减少激素用量,如环 磷酰胺、硫唑嘌呤等
针对特定靶点进行治疗,如抗B细胞抗体、 抗TNF-α抗体等
非药物治疗
01
02
03
心理治疗
帮助患者缓解焦虑、抑郁 等情绪问题,提高生活质 量
健康教育
指导患者进行自我管理和 保健,如避免阳光暴晒、 预防感染等
并发症防治
积极预防和治疗感染、骨 质疏松等并发症
预后和随访
预后因素
早期诊断、合理治疗、病情活动度、脏器损害程度等影响预后
紫外线辐射
紫外线辐射可诱发或加重SLE的皮 肤症状。
药物和化学物质
某些药物(如异烟肼、普鲁卡因胺 等)和化学物质(如硅、石棉等) 可能与SLE的发病有关。
免疫异常
自身抗体产生
系统性红斑狼疮(SLE)概述

31
病情评估
1、SLE疾病活动性评分(SLEDAI)
• 最常见:指、腕、膝关节,伴红肿者少; • 常为对称性多关节肿痛。
Jaccoud
关节病
• 10%的病人因关节肌腱损伤而出现; • 特点:可复的非侵蚀性关节半脱位,可维持 正常关节功能,关节 X 线片多无关节骨破坏。
肌痛和
肌无力
5%-10% ,多见于活动性 SLE 。
17
心血管系统
心血管系统是SLE常受累的重要脏器之一,为SLE四大死亡原因之一。
系统性自身免疫性疾病 的典型
1
2
具有大量致病性自身抗 体和免疫复合物
累计多系统、多脏器
3 4
确切病因尚不明确的、 慢性炎症性自身免疫病
病程以病情缓解和急性 发作交替为特点
5
5
概述
病因 流行 病学 发病 机制
病理
6
流行病学
01
性别
女:男=7-9:1;我国平均患病率30.13-70.41/10 万,女性113.33/10万。
30
SLICC对SLE的最新分类标准
临床标准
1、急性或亚急性的皮肤狼疮 2、慢性的皮肤狼疮 3、口腔或者鼻咽部溃疡 4、非瘢痕形成所致的脱发 5、炎性滑膜炎:医师观察到的两个或两个以上重掌关节
或者伴有晨僵的压痛关节
免疫学标准
1、ANA高于实验室或正常参考值范围 2、抗dsDNA抗体高于实验室正常参考值范围(ELISA
口腔损害
有7%-40%的SLE患者有口腔损害,以颊粘膜糜烂和溃疡最为常见; 口腔溃疡是SLE常见首发症状之一,常与病情活动相关。
厌食、恶心、呕吐、腹泻
儿童中较为常见
肝脏病变
SLE肝大的发生率为10%-32%。
系统性红斑狼疮护理查房

系统性红斑狼疮护理查房系统性红斑狼疮(Systemic Lupus Erythematosus,SLE)是一种自身免疫性疾病,主要影响皮肤、关节、肾脏、血液系统、心脏和肺等器官。
在护理查房中,我们应关注以下几个方面:病情观察、皮肤护理、关节护理、肾脏护理、心脏护理和心理护理。
1.病情观察:观察患者一般情况,包括体温、脉搏、呼吸、血压等生命体征,及时发现、记录并报告异常情况。
注意观察患者是否有疲劳、食欲不振、厌食等症状,及时采取相应措施。
2.皮肤护理:SLE常伴有皮疹,严重者可能出现溃疡、脱发等。
保持皮肤清洁,保持室内空气流通,避免过度擦洗皮肤和使用刺激性化妆品。
避免日晒,外出时应做好防晒工作。
3.关节护理:SLE患者常有关节疼痛、肿胀、僵硬等症状。
关节保暖,可使用热水袋或热敷毛巾缓解疼痛。
适当进行关节活动和按摩,有助于缓解僵硬和增加关节灵活度。
饮食上可以适量摄入含有丰富维生素C和维生素D的食物,如柠檬、橙子、猕猴桃和鱼类。
4.肾脏护理:SLE可导致肾功能损害,如肾炎。
护理措施包括饮食上限制蛋白质的摄入,减少对肾脏的负担。
维持水电解质平衡,密切观察尿量和尿液性状,及时发现异常并报告医生。
5.心脏护理:有些SLE患者可能出现心脏和心包膜炎的表现。
护理重点是定期监测心电图、心脏超声、心功能指标等检查结果,及时发现和处理心脏异常。
避免体力活动过度,减少对心脏的负荷。
6.心理护理:SLE是一种慢性疾病,患者可能面临许多心理问题,如焦虑、抑郁等。
护士应与患者进行心理沟通,了解其需求和困惑,并提供支持和安慰。
建立良好的护患关系,鼓励患者积极面对疾病,加强自我管理。
以上是针对系统性红斑狼疮患者的护理查房的一些建议,具体护理措施还需要根据患者的病情、医嘱和实际情况进行个体化的制定。
护理人员应具备全面的专业知识和责任心,关心患者,提供全面、细致、安全的护理服务,帮助患者减轻疼痛和病情,并提高其生活质量和功能恢复能力。
SLE(系统性红斑狼疮)课件

精准医疗
随着基因测序技术的发展,未来 SLE的治疗将更加精准,针对不 同患者的基因突变和免疫异常,
制定个性化的治疗方案。
免疫治疗
免疫治疗在SLE治疗中具有广阔 的应用前景,未来将有更多免疫 治疗药物进入临床试验和应用阶
段。
多学科协作
SLE是一种涉及多个系统的复杂 疾病,未来多学科协作将成为疾 病治疗的重要方向,包括风湿免 疫科、肾内科、皮肤科、神经内
个体化治疗方案制定
轻度SLE患者
中度SLE患者
可选用非甾体抗炎药、抗疟药等进行治疗 ,同时加强病情监测。
在轻度SLE治疗基础上,加用糖皮质激素和 免疫抑制剂,根据病情调整药物剂量和种 类。
重度SLE患者
特殊人群SLE患者需采来自大剂量糖皮质激素冲击治疗,同时 联合使用免疫抑制剂,必要时可进行血浆 置换或免疫吸附等治疗。
并处理潜在并发症。
健康生活方式
保持充足睡眠,合理饮食,适 当锻炼,增强身体免疫力,减
少感染等诱发因素。
避免诱发因素
避免阳光暴晒、减少接触化学 物质等可能诱发SLE病情活动
的因素。
处理方法和注意事项
个体化治疗
根据患者的具体病情和并发症类型, 制定个体化的治疗方案,包括药物治 疗、手术治疗等。
及时处理并发症
患者教育内容
疾病知识
向患者详细解释SLE的病因、症 状、治疗及预后,帮助他们正 确理解疾病。
药物治疗
教育患者遵医嘱按时服药,了 解药物的作用、副作用及注意 事项。
生活方式调整
指导患者保持健康的生活方式 ,如合理饮食、充足睡眠、适 度运动等。
避免诱发因素
教育患者避免阳光暴晒、某些 药物及食物等可能诱发SLE的因
中国系统性红斑狼疮诊疗指南

治疗
• (二)羟氯喹 • (1)对无禁忌的SLE患者,推荐长期使用羟氯喹作为基础治疗。 • (2)服用羟氯喹的患者,建议对其进行眼部相关风险评估:高风险的患者建议
每年进行1次眼科检查,低风险的患者建议服药第5年起每年进行1次眼科检查。 • (三)免疫抑制剂 • (1)对激素联合羟氯喹治疗效果不佳的SLE患者,或无法将激素的剂量调整至
硫唑嘌呤等控制病情。
治疗
• (九)如何选用非药物干预措施对SLE患者进行治疗 • 调整生活方式有助于SLE治疗。SLE患者应遵循下述原则: • (1)避免接触常见的危险物质。 • (2)防晒。 • (3)适度运动。 • (4)注重心理支持。 • (5)戒烟。 • (6)补充维生素D 。
中国系统性红斑狼疮诊疗指南
概念与定义
• 系统性红斑狼疮(SLE)是一种系统性自身免疫病,以全身多系统多脏器受累、 反复的复发与缓解、体内存在大量自身抗体为主要临床特点,如不及时治疗, 会造成受累脏器的不可逆损害,最终导致患者死亡。
• SLE的病因复杂,与遗传、性激素、环境(如病毒与细菌感染)等多种因素有关。
治疗原则和目标
• 1.治疗原则 • 早期、个体化治疗,最大程度地延缓疾病进展,降低器官损害,改善预后。 • 2.短期目标 • 控制疾病活动、改善临床症状,达到临床缓解或可能达到的最低疾病活动度; • 3.长期目标 • 预防和减少复发,减少药物不良反应,预防和控制疾病所致的器官损害,实现
病情长期持续缓解,降低病死率,提高患者的生活质量。
钙调蛋白酶抑制剂或硫唑嘌呤治疗,并建议使用血管紧张素转换酶抑制剂(ACEI) /血管紧张素Ⅱ受体阻滞剂(ARB)严格控制血压。 • (4)诊断与鉴别诊断:建议通过临床表现、血液学与脑脊液检查以及神经影像学 表现对神经精神狼疮进行诊断,并与抗磷脂综合征引起的神经症状进行鉴别。
系统性红斑狼疮

系统性红斑狼疮:手背和甲周红色皮疹
系统性红斑狼疮:手指坏疽
ቤተ መጻሕፍቲ ባይዱ
亚急性皮肤型红斑狼疮:鳞屑丘疹样皮疹(左)及环形皮疹(右)
系统性红斑狼疮:日晒后出现 大疱样皮疹
雷氏现象
临床表现
骨关节肌肉
–SLE可出现肌痛和肌无力,少数可有肌酶谱的增 高。对于长期服用激素的患者,要除外激素所致 的肌病。
SLE的诊断和治疗内容
明确诊断 评估SLE疾病严重程度和活动性 拟订SLE常规治疗方案 处理难控制的病例 抢救SLE危重症 处理或防治药物副作用 处理SLE患者面对的特殊情况,如妊娠、手术等
其中...
前3项为诊疗常规,后4项常需要有经验的专科医生参与和多学科的通力协 作
流行病学
年龄因素
– ①患者家族中本病患病率可高达13%; – ②本病患病率在同一地区不同人种之间有明显
差异; – ③同卵孪生发病率达25%~70%,异卵孪生仅
1%~3%; – ④SLE自身抗体关连基因在患者中的发生频率
明显高于正常人。
病因-性激素
SLE患者体内雌激素水平增高,雄 激素降低,泌乳素水平亦增高。因此生 育期女性的SLE的发病率明显高与同年 龄段的男性、青春期以前的儿童及老年 女性,妊娠后期及产后哺乳期常出现病 情加重,与体内雌激素及泌乳素水平升 高有关。
其他 临床上SLE病人常因上呼吸道感染诱发病情 加重。另外任何过敏也可能使SLE加重,因此 SLE病人必须注意避免多种过敏源,接受计划免 疫接种。
发病机制
B淋巴细胞功能亢进
– 是产生大量自身抗体的直接原因。该细胞还可以自我诱导增 值,放大免疫效应
T淋巴细胞功能失调
– Ts (抑制性T细胞)数量减少;Th2比Th1 (辅助性T细胞)占 优势,总趋势是促进B淋巴细胞功能增强
系统性红斑狼疮临床表现、诊断与鉴别诊断

系统性红斑狼疮临床表现、诊断与鉴别诊断一、概述系统性红斑狼疮(Systemic Lupus Erythematosus,SLE),是一种典型的系统性自身免疫性疾病,其血清学特点是具有多种自身抗体,特别是产生针对细胞核成分的自身抗体。
它可引起皮肤、关节、浆膜、心脏、肾脏、神经系统、血液系统等多系统损害。
本病在世界各地均有发病,患病率为0.004%~0.025%,多见于青年女性,男女比为1:9,生育年龄男女发病率之比为1: 30,发病高峰在15~40岁。
未经有效治疗的患者生存时间短,死亡率高,但系统性红斑狼疮不是不治之症,近年经积极有效治疗后生存时间延长,死亡率明显下降。
SLE的病因尚不明确,目前一般认为是多因性的,其发病与遗传素质、雌激素水平、紫外线照射、某些药物及食物、感染等多种因素有关。
其中遗传因素在系统性红斑狼疮的发病中有重要影响,人类组织相容性抗原HLA-DRz及HLA-DR。
位点与系统性红斑狼疮的发病相关,因此,认为是多基因复合性疾病。
以上各种因素相互作用,导致T淋巴细胞减少、T抑制细胞功能降低、T抑制—诱导细胞(CD4+2H4+)亚群减少或反T 抑制细胞亚群增多、B细胞过度增生,产生过量的自身抗体,并与体内相应的自身抗原结合形成相应的免疫复合物,沉积在皮肤、关节、小血管、肾小球等部位,在补体的参与下,引起急慢性炎症及组织坏死(如狼疮肾炎),或抗体直接与组织细胞抗原作用,引起细胞破坏(如红细胞、淋巴细胞及血小板壁的特异性抗原与相应的自身抗体结合,分别引起溶血性贫血、淋巴细胞减少症和血小板减少症),从而引起机体的多系统损害。
细胞因子IL-4、IL-6在SLE患者中分泌增加,脑脊液中高水平IL-6与中枢神经狼疮活动有关。
总体看,T细胞是与自身耐受的建立和维持有关的主要细胞,正常情况下的T细胞耐受是通过在胸腺中对自身反应性T细胞的消除来达到,并通过外周无能机制来维持。
SLE 的发生可能与自身T细胞耐受的破坏有关。
系统性红斑狼疮

3)抗双链DNA抗体:阳性率60%,特异性高。
4)抗SM抗体:SM是细胞核中的酸性核蛋白,
特异性高,但敏感性低,一般认为抗SM抗体是此 病的标志抗体。
3.蛋白质与补体:大多数病人血清补体减少。 4.免疫病理检验:肾穿刺活组织检查对治疗狼
疮性肾炎和估计预后有价值。
5 诊断要点
①颊部红斑;
⑥浆膜炎
②盘形红斑; 管型尿)
的患者有肌肉疼痛 。
4. 脏器损害:
1.肾:几乎所有此类病人均有肾脏损害,约
50%有狼疮性肾炎。易发展为尿毒症。这是患者
死亡的常见原因。
2.心血管:30%有心血管表现,以心包炎最
常见,10%有心肌炎,可发生心衰。
ቤተ መጻሕፍቲ ባይዱ3.肺与胸膜:10%有狼疮性肺炎。约35%可
有单侧或双侧胸膜炎。
4.消化系统:少数可有急腹症发作,肠
系统性红斑狼疮
(Systemic lupus erythematosus,SLE)
一 概述
系统性红斑狼疮(SLE)是一种多因素 参与的、特异性自身免疫性结缔组织
病。病变累及全身多个系统,损害多 个器官,病程迁延,病情反复。
SLE患者血清中存在大量不同以抗核抗体为主 的自身抗体,病情反复,缓解和 急性发作交 替。 SLE以年轻女性好发,发病年龄多在15-35岁, 育龄妇女占病人的90%-95%,男女比例1:89。
抗核抗体(ANA)为重,体液和细胞免疫
紊乱,导致组织炎症性损伤。
三 临床表现
1. 全身症状:90%患者发热,各种热
型都可见到,缓慢起病者多为低热, 急性起病或活动期多为高热,常伴畏 寒及全身不适。
2. 皮肤与黏膜:80%有皮肤损害。暴露部位
出现对称性皮疹 。典型者可有蝶形红斑或 盘状红斑。
系统性红斑狼疮

发病机制
SLE的免疫应答异常以T和B淋巴细胞的高度 活化和功能异常最为突出 多数学者认为T辅助淋巴细胞的功能亢进促 使了B淋巴细胞的高度活化而产生多种自身 抗体.
发病机制
免疫应答异常也有赖于细胞因子网络失衡, 细胞凋亡异常,免疫复合物见者为广泛中小血管炎性改变。
全身各系统的结缔组织发生纤维蛋白样变 化,如心内膜(疣状增生)、心肌、横纹 肌,浆膜(胸膜、心包膜、腹膜)、肾小 球、脾、皮肤、淋巴结等均可查见。
基本病理变化
1、结缔组织纤维蛋白样变性:是由于免疫 复合物及纤维蛋白构成的嗜酸性物质,沉 积于结缔组织所致。 2、结缔组织的基质发生粘液性水肿,见于 疾病的早期。 3、坏死性血管炎:中、小血管壁的结缔组 织发生纤维蛋白样变性,甚至坏死、血栓 形成,引起出血和缺血等病变。
临床表现
肢端明显血管炎可引起坏死、皮肤过度角 化、皮肤色素沉着(多在日光暴露区)。
临床表现
(5)粘膜溃疡:口腔粘膜红斑糜烂、鼻粘
膜溃疡、牙龈炎。口腔或鼻咽部无痛性溃 疡是诊断标准之一。
临床表现
3、骨、关节、肌肉:85%以上狼疮患者诉 有关节痛,但明显关节炎者约占10%。关 节痛多为多关节性、对称性及阵发性。很 少发生骨质破坏、畸形、关节脱位。10% 有肌痛和肌酶谱增高。但真正肌炎只占约5 %左右)。狼疮中常用的肾上腺皮质激素 及氯喹也可引起肌病。
临床表现
X线检查:可有软组织肿胀、关节周围或弥 漫性骨质疏松,关节软骨及骨损害比较少 见。少数患者可出现与类风湿关节炎相似 的侵蚀性关节病变。
临床表现
4、心血管:可侵及 心包、 心肌、 心内膜。
临床表现
(1)心包:超声检查30%示异常,尸检 则66%有异常,心包液中可查见抗核抗体 及低补体。 (2)心肌:真正心肌病较心包病少见。 尸检资料以及一些先进方法显示异常者, 远高于有临床表现患者。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
清除IC的 机制如补 体受体或 Fcγ受体 异常或早 期补体成 分低下
IC形成 过多(抗 体量多)
因IC的 大小不 当而不 能被吞 噬或排 出
病理改变
炎症反应和血管异常
系 统 性 红 斑 狼 疮
免疫复合物的沉积 血管壁 的炎症 和坏死 继发血栓 抗体的直接侵袭 局部组 织缺血 和功能 障碍
受损器官的特征性改变是:
系 统 性 红 斑 狼 疮
狼疮的治疗
• • • • 糖皮质激素 免疫抑制剂 丙种球蛋白 控制合并症 及对症治疗 • 一般治疗
系 统 性 红 斑 狼 疮
糖皮质激素
1942年化学家们从肾上腺皮质中提取了 28种甾体化合物,其中包括氢化可的松 和可的松。 1949年Hench首先用它治疗RA并获得神 奇效果,但很快发现它有许多副作用。 尽管它在临床应用以近半个世纪,关于 它的风险和效益争论一直持续不断。
某患者如果在观察期间先后或同时出现11条中的4条或4条以上标准,就可 确认为SLE。
系 统 性 红 斑 狼 疮
狼疮鉴别诊断
• • • • • 类风湿关节炎 各种皮炎 癫痫病 精神病 特发性血小板减少 性紫癜 • 原发性肾小球肾炎 • 其他结缔组织病 • 药物性狼疮
系 统 性 红 斑 狼 疮
狼疮病情的判断
系 统 性 红 斑 狼 疮
1997年ARA修订的SLE分类标准-4
标 准 定 义 10.免疫 c)APL阳性,基于①血清中IgM或IgG型ACL 学异常 的水平异常,②用标准方法测定狼疮抗凝 物结果阳性,或③梅毒血清学实验假阳性 至少6个月,并经过梅毒螺旋体固定术或荧 光螺旋体抗体吸收试验证实 11.抗核 用免疫荧光法或其它相当的测定方法测出 抗体 某个时间的抗核抗体滴度异常,并除外“ 药物性狼疮”综合症。
• 苏木紫小体:细胞 核受抗体作用变性 为嗜酸性团块
系 统 性 红 斑 狼 疮
• 洋葱皮样改变:小动脉周围有显著向心性 纤维增生,明显表现于脾中央动脉,以及心 瓣膜的结缔组织反复发生纤维蛋白样变性 ,而形成赘生物.
系统性红斑狼疮主要症状的发生率
症状 疲劳 发热 消瘦 关节痛 皮肤损害 肾脏病变 胃肠道病变 呼吸道病变 心血管损害 淋巴系统损害 中枢神经症状 发生率(%) 80~100 ﹥80 ﹥60 ~ 95 ﹥ 80 ~ 50 38 0.9 ~ 98 46 ~ 50 25 ~ 75
系 统 性 红 斑 狼 疮
SLE活动标准
1.发热 2.关节痛 3.红斑 4.口腔溃疡或大量脱发 5.ESR 增快 (>30mm/h) 6.低补体血症 7.白细胞下降 (<4000/dl ) 8.低白旦白血症 (3.5g/dl以下) 9.LE细胞阳性
判定:9项标准中3项以上阳性者,可判定SLE为活动期
蝶形红 斑
雷诺氏 现象
盘状红斑
面部及 躯干皮 疹
特殊皮肤类型:
亚急性皮肤性红斑狼疮:皮疹广泛,位 于暴露部位,病变浅表,呈对称性,有 时尚可形成疱状或大疱状,愈后不留 瘢痕 深层脂膜炎型:累及真皮深层及皮下 脂肪层,不累及表皮,表现为皮下结 节,但有时可与上覆皮肤粘连而将皮 肤拉成脐行。
系 统 性 红 斑 狼 疮
Malar rash Discoid lesions Serositis Oral ulcer Arthritis photosensitivity Blood disorder disorderRenal disorder antinuclear antibody Immunological disorder Neurological disorder
系 统 性 红 斑 狼 疮
环 形 皮 疹
亚 急 性 皮 肤 型 红 斑 狼 疮 :
系 统 性 红 斑 狼 疮
日 晒 后 大 疱 样 皮 疹
系 统 性 红 斑 狼 疮
视网膜血管闭塞伴视网膜广泛出血
系 统 性 红 斑 狼 疮
从直肠延续 到乙状结肠 弥漫性黏膜 充血、发红 、水肿,糜 烂红斑呈点 状分布,血 管纹理欠清 晰。上两图 为直肠,下 两图为乙状 结肠
系 统 性 红 斑 狼 疮
(引自 Textbook of Rheumatology,3rd.,New York,1989)
眼
干燥 综合征
全身症状
皮肤粘膜
发热, 乏力、 Байду номын сангаас倦、 消瘦
浆膜炎
系 统 性 红 斑 狼 疮
抗磷脂抗 体综合征
SLE
血液系统 消化系统 心血管
肌肉骨骼
肾脏
神经系统
肺脏
浆膜炎
系 统 性 红 斑 狼 疮
激素跨膜与受体结合 2 使受体构象变化
S
R
3 激素受体复合物与 HSP90解离
hsp hsp
系 统 性 红 斑 狼 1 疮
R S
+
hsp hsp
激 素 的 作 用 机 制
R S
无活性的受体与 HSP90形成复合物
S
R
+ or -
受体二聚体与核内的激素 4 反应元件结合,激活或抑制 靶基因的转录
HRE
系统性红斑狼疮(SLE)
主讲人 张志毅
哈尔滨医科大学第一临床医学院风湿免疫科制作2004年5月
主要内容:
• • • • • • • • • 病因 临床表现 实验室和其他辅助检查 诊断和鉴别诊断 病情的判断 治疗 预后 SLE与妊娠 狼疮肾炎
系 统 性 红 斑 狼 疮
系统性红斑狼疮
系 统 性 红 斑 狼 疮
系 统 性 红 斑 狼 疮
抗磷脂抗体综合征
系 统 性 红 斑 狼 疮
血小板减少
APS
动静脉 血栓形成 习惯性 自发性流产
实验室和其他辅助检查
一般检查 自身抗体 补体 狼疮带试验 肾活检病理 影像学检查
系血常规 统尿常规 性 血沉 红 斑 狼 疮
抗磷脂抗体 抗核抗体谱 抗组织 细胞抗体
C3 C4 CH50
5
5 4 4 0.6 0.75
12-36h
12-36h 12-36h 12-36h 36-54h 36-54h
4
4 5 5 20-30 20-30
+
+ 0 0 0 0
糖皮质激素剂量
小 剂 量 中 剂 量 大 剂 量
<15mg/日 维持治疗 <20mg起genomic 强的松 action,30分钟后起效 30mg/日 强的松 症状较轻 随剂量增加,genomic action增加,直至200
SLE50% 代表SLE 活动性
诊断 治疗 预后
MRI CT
抗核抗体
Sm
RNP
SSA SSB
抗核抗体谱
抗dsDNA抗体
rRNP
抗ENA抗体
狼疮细胞
系 统 性 红 斑 狼 疮
抗核抗体:周边型
系 统 性 红 斑 狼 疮
抗核抗体:弥散型
系 统 性 红 斑 狼 疮
抗核抗体:核仁型
系 统 性 红 斑 狼 疮
发病机制
• 外来抗原引起人体B细胞活化.在易感 者因免疫耐受体减弱,B细胞通过交叉 反应与模拟外来抗原的自身抗原相结 合,并将抗原递呈给T细胞,使之活化, 在T细胞活化刺激下,B细胞得以产生 大量不同类型的自身抗体,造成大量 组织损伤. • 致病性自身抗体 • 致病性免疫复合物 • T细胞和NK细胞功能失调
系 统 性 红 斑 狼 疮
1997年ARA修订的SLE分类标准-2
准标 6.
系 统 性 红 斑 狼 疮
浆 膜 炎 病 肾 变 脏 统 异神 常经 系 8. 7.
定 义 a)胸膜炎—病史中有胸痛或经医生证实有胸 膜摩擦音或存在胸腔积液;或 b)心包炎—有ECG异常或心包摩擦音或心包 积液 a)尿蛋白—定量>0.5g/24h,或定性>3+;或 b)细胞管型—可以是红细胞、血红蛋白、颗 粒或混合管型 a)癫痫—非药物或代谢紊乱所致,如尿毒症 、酮症酸中毒或电解质紊乱或 b)精神症状 —非药物或代谢紊乱所致,如尿毒症、酮症 酸中毒或电解质紊乱
系 统 性 红 斑 狼 疮
致病性自身抗体
IgG型,与自身抗原有很高的亲和力
系 统 性 红 斑 狼 疮
抗血小板抗体 抗红细胞抗体 抗SSA抗体(Ro) 抗磷脂抗体 抗核糖抗体
血小板减少 红细胞破坏,溶贫 新生儿心脏传导阻滞 抗磷脂抗体综合征 神经精神狼疮
致病性免疫复合物
增高的原因有:
系 统 性 红 斑 狼 疮
• 疾病的活动性或有急性发作 • 疾病的严重性:依据于受累器官的部位 和程度.出现脑受累表明病变严重;出 现肾病变者,严重性高于仅有发热、皮 疹者; • 合并症:有肺部或其他部位感染、高 血压、糖尿病等则往往使病情加重。
系 统 性 红 斑 狼 疮
抽搐 精神异常 脑器质性症状 视力下降 颅神经受累 脑血管意外 血管炎 系 统 性 红 斑 狼 疮
冲 击 量
>40mg/日 疾病活动 mg,此时受体被占满。 强的松 期 进一步增加剂量将影响 药物动力学或/和通过 其他机制产生治疗作用 >1000mg/ 甲松龙 几秒钟起效。与膜相关 日 病情危重 的理化作用占优势。
Target gene
糖皮质激素类药物的比较
药 物 等效剂量 20 25 半衰期 8-12h 8-12h 抗炎效力 1 0.8 水钠潴留 ++ ++ Hydrocortisone cortisone
Prednisone
Prednisolone methylprednisolone Triamcinalone Betamethasone Dexamethasone
系 统 性 红 斑 狼 疮
蝶 形 红 斑
系 统 性 红 斑 狼 疮
